Гиперплазия почек что это
Гиперплазия почек что это
а) Дифференциальная диагностика увеличения размеров почки:
1. Распространенные заболевания:
• Гидронефроз
• Острый пиелонефрит
• Первичные опухоли почек: доброкачественные и злокачественные
• Компенсаторная гипертрофия почки
• Удвоенная почка
• Заболевания паренхимы почек:
о Острый гломерулонефрит, волчаночный нефрит, диабетическая нефропатия, острый канальцевый некроз
• Заболевания сосудов почек:
о Острый тромбоз почечной вены, острый инфаркт почки, острый корковый некроз
• Абсцесс почки
• Пионефроз
• Жидкость в паранефральном пространстве
• Травма почек
2. Менее распространенные заболевания:
• ВИЧ-ассоциированная нефропатия
• Аутосомно-доминантная поликистозная болезнь почек (АДПБП)
• Мультикистозная дисплазия почек
• Подковообразная почка
• Перекрестная эктопия почки
3. Редкие, но важные заболевания:
• Аутосомно-рецессивная поликистозная болезнь почек (АРПБП)
• Лимфома почек
• Лейкемия почек
• Ксантогранулематозный пиелонефрит
• Амилоидоз почек
• Туберкулез почек
• Вызванная физической нагрузкой немиоглобинурическая острая почечная недостаточность
б) Важная информация:
1. Дифференциальная диагностика:
• Необходимо определить является увеличение почки односторонним или двусторонним, очаговым или диффузным
• Острые заболевания: обструкция, инфекция, воспаление
• Хронические заболевания: клеточная гипертрофия, патологическое отложение белка, злокачественные образования, инфекция, клубочковая или микроваскулярная пролиферация
2. Распространенные заболевания:
• Гидронефроз:
о Разделение центрального эхокомплекса почки разветвлениями почечной лоханки, заполненными жидкостью
о Расширенные чашечки могут иметь различные размеры
о Истончение коркового слоя почки при хроническом гидронефрозе
о При расширении мочеточника, необходимо определить нет ли обструкции (микционная цистоуретрография (МЦУГ)/радиоизотопное исследование с меркаптоацетилтриглицином)
о Обширный гидронефроз может имитировать мультикистоз-ную дисплазию почек, овариальные или брыжеечные кисты (у детей) или большое скопление жидкости
о Причины возникновения: конкременты, опухоли, врожденные мальформации, тромбы, инфекции, внешняя компрессия, инфравезикальная обструкция, пузырномочеточниковый рефлюкс
• Острый пиелонефрит:
о Нормальный размер почек или диффузное увеличение
о Вариабельная эхогенность: пониженная или повышенная
о Очаговый пиелонефрит:
— Локальное изменение коркового слоя почки
— Клиновидной, треугольной илиокруглой формы
— Может вызывать локальное наружное увеличение коркового слоя
— Клиновидный дефект перфузии, распространяющийся от сосочка почки, в режиме цветовой допплерографии или контрастной эхографии
Вторичное снижение васкуляризации коркового слоя вследствие вазоконстрикции или отека
• Первичные опухоли почек: доброкачественные и злокачественные:
о Почечноклеточный рак:
— Различный размер и визуализационные признаки
— Экзофитное эхогенное образование почки при больших размерах
— Гипоэхогенный ободок, кистозные изменения вследствие некроза, кальцификация
— Диффузная инфильтрация менее характерна
о Уротелиальная карцинома верхних мочевыводящих путей:
— Вторичный гидронефроз и расширенные чашечки вследствие тазовой опухоли или опухоли мочеточника
— Инфильтрирующее мягкотканное образование в лоханке почки или утолщение стенки лоханки
о Ангиомиолипома почки:
— Единичное или множественные эхогенные образование с дистальным акустическим затенением
— Различные размеры и содержание липидов:
Образования с меньшим содержанием липидов менее эхогенны
Как правило, требует подтверждения на КТ или МРТ
— Большая ангиомиолипома может быть неотличима от других солидных опухолей почки
о Мультилокулярная кистозная нефрома:
— Многокамерное кистозное образование почки с капсулой, которое может выступать в лоханку почки
о Мезобластная нефрома:
— Как правило, одностороннее солидное образование во внутриутробном или неонатальном периоде
• Компенсаторная гипертрофия почки:
о Увеличенная или неизмененная почка
о Развивается при заболевании противоположной почки, аплазии/дисплазии или нефрэктомии
• Удвоенная почка:
о Разделение центрального эхогенного синуса на верхнюю и нижнюю половины
о Два отдельных функционирующих мочеточника визуализируются при их расширении
• Заболевания паренхимы почек:
о Острый гломерулонефрит:
— Двустороннее увеличение почек с гиперэхогенной корой и выступающими пирамидами
о Волчаночный нефрит:
— Острый: нормальный размер или двустороннее увеличение: нормальная или повышенная эхогенность коры
— Могут иметь место множественные очаги инфаркта
о Диабетическая нефропатия:
— На ранней стадии визуализируется двустороннее увеличение почек с повышением эхогенности
о Острый канальцевый некроз:
— Нормальная картина или двусторонний диффузный отек почек
— Выступающие пирамиды вследствие отека
• Заболевания сосудов почек:
о Острый тромбоз почечной вены:
— Характерно для мембранозного гломерулонефрита
— Неопухолевые причины: дегидратация и лихорадка у детей; повышенная свертываемость крови и нефротический синдром у взрослых
— Увеличение почки с ↓ эхогенности, тромбоз почечной вены ± коллатералей
— Односторонний процесс > двусторонний
о Острый инфаркт почки:
— Эмболическая или травматическая окклюзия артерии
— Боль в одной половине живота
— Нормальные или увеличенные почки с клиновидным дефектом перфузии в режиме цветовой допплерографии
о Острый корковый некроз:
— При преждевременной отслойке плаценты, послеродовом кровотечении, шоке, сепсисе и отравлении токсинами
— Развивается в результате микрососудистого тромбоза с кортикальной ишемией
— Увеличенные с обеих сторон почки, эхогенность повышена, подкапсульный гипоэхогенный ободок
• Абсцесс почки:
о Одиночные или множественные кистозные образования почки с толстой стенкой на фоне инфекции
о Наиболее характерно для пациентов с сахарным диабетом первого типа, наркотической зависимостью, пузырно-мочеточниковым рефлюксом, конкрементами почек
• Пионефроз:
о Отечная обтурированная почка с некрозом или эхосигналами в чашечно-лоханочной системе
• Паранефральное скопление жидкости:
о Может представлять собой абсцесс, кровь, мочу или лимфу
о Может имитировать большое образование почки или сдавливать почку, вызывая симптом «почки Пейджа»
• Травма почки:
о Гематомы почки и околопочечного пространства, разрыв почки и контузия
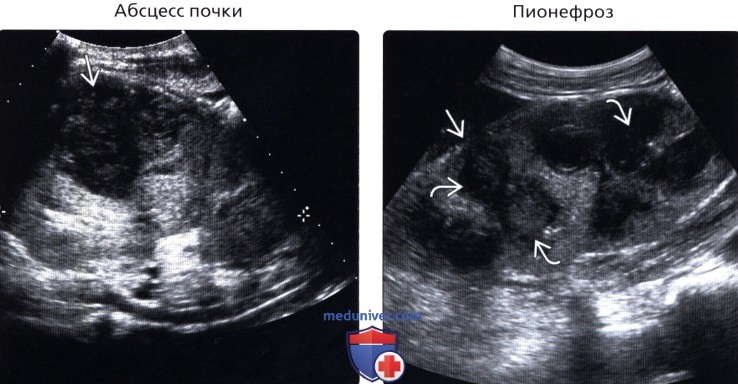
(Правый) УЗИ, продольное сканирование: визуализируется правая почка у пациента с волчаночным нефритом, лихорадкой, бактериурией. Тяжелая степень гидронефроза и истончение коркового слоя. В чашечках визуализируются сигналы пониженной эхогенности, представляющие гной. 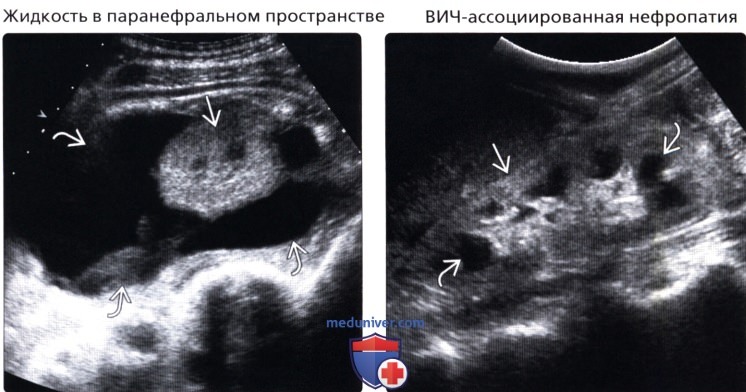
(Правый) УЗИ, продольное сканирование: визуализируется увеличенная правая почка с эхогенной корой и выступающими пирамидами, у пациента с ВИЧ-ассоциированной нефропатией. Многие патологические процессы вызывают повышение эхогенности коры почек. 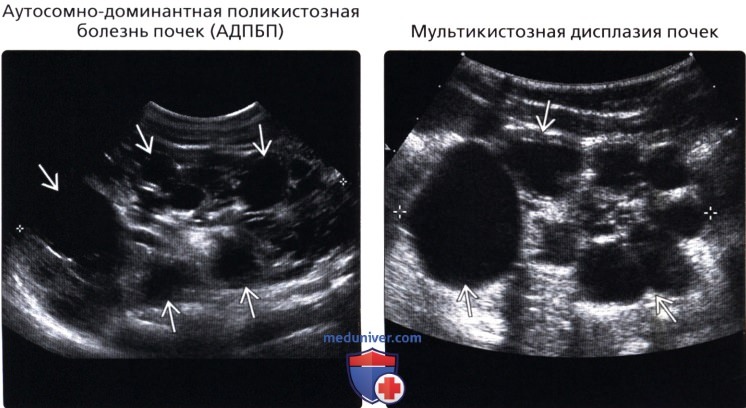
(Правый) УЗИ, продольное сканирование ребенка с мульти кистозной дисплазией почек: увеличенная левая почка с множественными, несообщающимися кистами различного размера 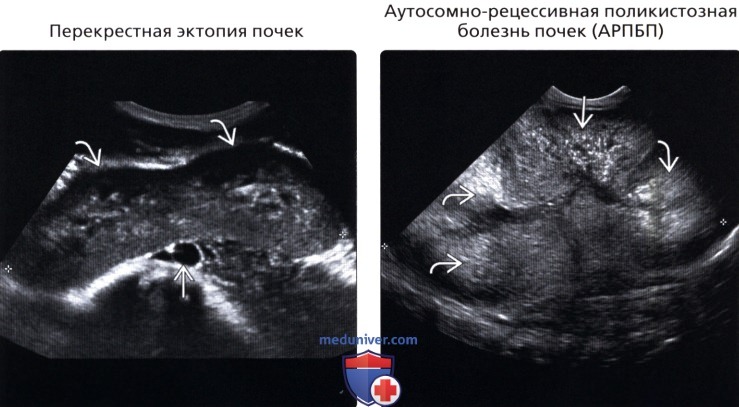
(Правый) УЗИ, продольное сканирование правой почки у новорожденного с аномалией развития почек, обнаруженной в утробе. Почка увеличена (10,1), эхогенность повышена, визуализируется множество мелких кист. Вследствие малых размеров кист, образуются зоны повышенного отражения ультразвука.
2. Менее распространенные заболевания:
• ВИЧ-ассоциированная нефропатия:
о Нормальные или увеличенные почки
о Как правило, повышение эхогенности и снижение кортико-медуллярной дифференциации
о В дальнейшем, уменьшение размера почки
• Аутосомно-доминантная поликистозная болезнь почек (АДПБП):
о Как правило, в зрелом возрасте
о Двустороннее увеличение почек с множественными кистами различного размера, которые нарушают нормальную архитектонику почки
• Мультикистозная дисплазия почек:
о Множественные не сообщающиеся кисты почек различного размера с эхогенной переходной паренхимой
о Первоначально увеличение почки, в дальнейшем атрофия
о Характерно вовлечение в процесс обеих почек
• Подковообразная почка:
о Нижние полюса почек соединены перешейком функционирующей почечной ткани или фиброзным тяжем
о Почки расположены ниже обычного положения, нижние полюса отклонены медиально
• Перекрестная эктопия почки:
о Увеличение почки с мальротацией
о Отсутствие противоположной почки
3. Редкие заболевания:
• Аутосомно-рецессивная поликистозная болезнь почек (АРПБП):
о Обнаруживают в утробе или в младенческом возрасте
о Двустороннее увеличение почек с повышением эхогенности и множественными мелкими кистами
• Лимфома почек:
о Очаговое или диффузное увеличение почки: одностороннее или двустороннее
о Инфильтративная форма: диффузное увеличение почек с нарушением внутренней архитектоники
о Паранефральная мягкотканная капсула
• Лейкемия почек:
о Тотальное вовлечение почки не характерно
о Симметрично увеличенные почек со смещением центрального синуса и ↓ кортико-медуллярной дифференциации
• Ксантогранулематозный пиелонефрит:
о Чашечно-лоханочная обструкция конкрементом (как правило, коралловидным)
о Диффузное одностороннее увеличение почки с эхогенными очагами в расширенных чашечках и истончение кортикального слоя
о Сахарный диабет, рецидивирующие инфекции мочевыводящих путей, иммунодефицит
• Амилоидоз почек:
о Патологическое отложение белка в почках
• Туберкулез почек:
о Расширенные чашечки и гранулематозные абсцессы
Редактор: Искандер Милевски. Дата публикации: 11.12.2019
Доброкачественные и злокачественные опухоли почек
Опухоль почки бывает как доброкачественного, так и злокачественного происхождения. Занимая третье место среди онкологических патологий мочеполовой системы, болезнь поражает преимущественно людей, достигших 40-летия, причем среди мужчин больных в 2 раза больше, чем среди женщин.
Существуют различные варианты злокачественной трансформации почечной ткани. Нередко рак почки длительное время протекает бессимптомно. Латентное течение болезни затрудняет диагностику, однако даже при позднем выявлении можно рассчитывать на благоприятный исход.
Более подробно вопросы возникновения, развития и лечения опухоли почек описаны в соответствующем разделе этого сайта.
Для определения вида опухоли почки, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать полное описание УЗИ почек, данные МСКТ почек с контрастом, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Основные симптомы
На протяжении длительного времени заболевание может протекать бессимптомно. Со временем появляются симптомы, среди которых основными являются гематурия (кровь в моче), прощупываемая в животе опухоль и боли. Гематурия, как правило, появляется внезапно и носит кратковременный характер. Нередко в моче можно обнаружить червеобразные кровяные сгустки. Прощупать опухоль можно лишь в том случае, если ее размеры достигают 5 см, но у пациентов с излишним весом сделать это затруднительно и при больших размерах образования. Боль носит тупой характер, отмечается со стороны поражения. Кроме того, человека беспокоит слабость, повышение температуры, присоединяется артериальная гипертензия. В результате сдавления нижней полой вены развиваются отеки ног, расширение подкожных вен брюшной стенки, варикоцеле. При распространении метастазов в отдаленные ткани и органы появляются симптомы, характерные для поражения конкретного органа: кашель и кровохарканье при поражении легких, патологические переломы и боли при в костях, желтуха при распространении раковых клеток в печень и т.д.
В каких случаях показана операция
Операция является основным методом лечения опухоли почки, особенностью данного заболевания можно назвать отсутствие чувствительности к лучевой и химиотерапии. При отсутствии лечения гематурия может спровоцировать развитие анемии, сгустки крови на поздней стадии способны привести к обтурации мочеточника либо к тампонаде мочевого пузыря, что вызовет острую задержку мочи. Кроме того, отказ от лечения при злокачественном образовании означает неуклонное прогрессирование болезни. При этом метастазы, распространяясь по всему организму, поражают жизненно важные органы: печень, легкие, мозг и др.
Методы диагностики
Прежде всего, проводится общеклиническое обследование, на основании которого назначаются биохимическое и цитологическое исследования. Для уточнения диагноза необходим ряд исследований: ультразвуковое обследование, экскреторная урография, компьютерная томография.
Операция при раке почки
В большинстве лечебных учреждений выполняется удаление всей почки открытым способом. Однако при опухоли небольшого размера операцию можно провести с сохранением органа. Конечно, если новообразование большого размера, либо расположено в центре, приходится выполнять нефрэктомию — удаление. Однако в клиниках Европы и США при лечении рака почки «золотым» стандартом является парциальная резекция — удаление части почки вместе с опухолью. И лишь при невозможности резекции проводится нефрэктомия — удаление почки.
 |
СТВ: Скат. Мастер-класс К. В. Пучкова
Во время проведения малоинвазивной операции при раке почки я всегда стараюсь сохранить орган, выполнив лапароскопическую резекцию. Почка при этом выделяется из окружающих ее тканей, затем с помощью специального лапароскопического ультразвукового датчика уточняется локализация опухоли по отношению к лоханке и почечным сосудам (Рис.1). При благоприятной «хирургической» ситуации проводится резекция почки – отступя на 5-8 мм от опухоли, в пределах здоровых тканей, выполняется иссечение образования ультразвуковыми ножницами (Рис. 2). Для ушивания раны применяются синтетические рассасывающиеся нити, а также гемостатический клей производства США и гемостатическую систему PerClot (Италия), благодаря которому почечную рану можно герметично закрыть (Рис. 3).
В сложных случаях я использую шовную систему V-lock (Covidien, Швейцария), которая выполнена из монофиламентной рассасывающейся полидиоксаноновой нити с насечками на ней. Насечки ориентированы в пространстве под заданным углом в одном направлении. Это позволяет нити свободно скользить в одном направлении и быть практически не смещаемой в противоположном. Такие системы фиксируют ткани по анкерному типу и не требуют завязывания узлов. При использовании этой шовной системы отмечается более тщательное сопоставление краев раны на матке (что приводит к еще лучшему заживлению ) и в 3-4 раза возрастает скорость формирования шва.
Кроме того, огромным плюсом для профилактики развития спаечной болезни можно считать использование противоспаечных барьеров и жидких сред, а также применение современного компрессионного трикотажа в качестве профилактики тромбоэмболии и ТЭЛА. Через год, как правило, место операции нельзя определить даже с помощью УЗИ.
При проведении лапароскопической нефрэктомии я в обязательном порядке удаляю все лимфоузлы, в которых могут находится клетки опухоли. Этот шаг является чрезвычайно важным, ведь исключить до операции метастатическое поражение регионарных лимфоузлов невозможно даже с помощью самого современного диагностического метода. Если же пораженные метастазами лимфоузлы оставить, процесс будет прогрессировать. При мобилизации почки используются современные ультразвуковые хирургические ножницы, а также аппарат электротермического дозированного лигирования тканей «LigaSure» (США) — благодаря которому этот этап операции бескровен. Резецируемый фрагмент с опухолью удаляется из полости брюшины в специальном пластиковом контейнере — таким образом можно избежать контаминации окружающих тканей опухолевыми клетками. На этом же этапе на брюшной стенке выполняется разрез около 4 см.
Я располагаю огромным опытом проведения малоинвазивных хирургических вмешательств, мною успешно выполнено около 500 операций по поводу опухолей почек различной формы — и доброкачественных и злокачественных. Результаты проведенных вмешательств обобщены в более чем 20 научных публикациях, которые можно найти в различных рецензируемых профессиональных научных изданиях, как в российских, так и зарубежных.
Подобные операции я выполняю с 2000 г., за это время мною разработан оригинальный способ установки троакаров во время проведения лапароскопической операции на почке и забрюшинном пространстве. Это позволяет расположить инструменты под оптимальным манипуляционным углом, поэтому ушивание раны на почке при ее резекции и удалении лимфатических узлов при радикальной нефрэктомии происходит легко и быстро.
Посмотреть видео операций в моем исполнении можно на сайте «Видео операций лучших хирургов мира».


Владея всеми основными методами операций на почках, обладая опытом успешного проведения операций при кистах, опухолях доброкачественного характера, а также при раке почки, я в каждом конкретном случае стремлюсь подобрать оптимальную тактику хирургического лечения. Используемые мною оперативные методики дают возможность провести с применением лапароскопического доступа такие операции, которые большая часть хирургов выполняет лишь с помощью открытого доступа, например, при резекции крупной кисты с диаметром более 10 см или при нефрэктомии по поводу рака почки.
На моих семинарах, посвященных лапароскопическому лечению опухоли почки, сегодня присутствуют врачи — специалисты крупных научных Центров, больниц республиканского, краевого или областного значения, а также курсанты факультетов постдипломного образования.
За разработку методов лапароскопических операций при хирургическом лечении опухолей почки, а также других органов организма, профессору Константину Викторовичу Пучкову была присвоена одна из наиболее престижных в области хирургии наград — «Золотой лапароскоп».
Послеоперационный период
После выполненной операции на коже живота остаются 3-4 разреза, их длина не более 5 мм, один разрез — 4 см, он служит для извлечения удаленного органа. Вставать и принимать жидкую пищу пациент может уже с первого дня. Клинику больной покидает на 6-8 день. Трудоспособность восстанавливается к 14-21 дню после хирургического вмешательства. В дальнейшем рекомендовано динамическое наблюдение онколога и уролога, УЗИ необходимо пройти спустя 3 и 6 месяцев после проведенной операции.
Важно! При отсутствии метастазирования в удаленных лимфатических узлах у пациентов с раком почки назначения радио- и химиотерапии не требуется. В послеоперационный период пациенты ведут обычный образ жизни.
Вопросы, задаваемые пациентами чаще всего
Нужна ли какая-либо подготовка к лапароскопической операции по поводу рака почки?
Если Вы планируете оперативное лечение рака почки, предлагаю Вам внимательно изучить раздел, который посвящен предоперационной подготовки.
Какой вид анестезии используется при лапароскопической операции при опухоли почек?
Для того, чтобы подробнее узнать о методах обезболивания при лапароскопических вмешательствах при опухоли почки, Вам следует внимательно изучить информацию, размещенную на сайте.
Где можно прооперироваться по поводу опухоли почки?
Первичную консультацию больных с опухолями почек я провожу в Швейцарской университетской клинике. Ознакомьтесь с основными клиническим базами в Москве и в Швейцарии.
Гиперплазия
Оглавление
Под гиперплазией понимают изменение строения тканей, сопровождающееся увеличением в них количества составляющих их клеток. При этом в клеточных элементах растет количество внутренних структур. Такое разрастание тканей связано с тенденцией к ускоренному клеточному делению под действием физиологических (естественных) или патологических причин. Оно может привести к увеличению органа или его части в размере, что напоминает доброкачественную опухоль.
Гиперплазия может быть предраковым состоянием. При дальнейшем увеличении количества клеток в них появляются мутации, характерные для опухолевого роста, меняется форма. Поэтому необходимо своевременное распознавание этого процесса и лечение соответствующих заболеваний.
Классификация гиперплазии
Гиперплазии в первую очередь подвергаются клетки, которые и в норме достаточно быстро делятся. Чаще всего они выстилают слизистые оболочки (эндотелий), образуют железы (железистая гиперплазия) или входят в состав иммунной системы (лимфоидная гиперплазия).
В зависимости от распространенности патологического процесса различается очаговая гиперплазия, диффузная, а также подобные клетки могут образовывать ограниченные образования – узлы и полипы.
Примером физиологического процесса служит гиперплазия молочных желез во время беременности и грудного вскармливания. При этом разрастаются клетки, секретирующие молоко. Этот процесс обратимый, впоследствии железистая ткань постепенно сменяется жировой.
При заболевании в начальной стадии под действием патологических стимулов возникает доброкачественная гиперплазия. Она проявляется лишь увеличением количества клеток в ткани без изменения их свойств. В дальнейшем в таких клетках происходят структурные изменения, и процесс приобретает черты предракового. Так возникает, например, атипическая гиперплазия эндометрия.
Причины и признаки гиперплазии
Основные причины гиперплазии:
Гиперплазия считается естественной реакцией организма на воздействие какого-либо стимула, например, гормона. При устранении провоцирующего фактора постепенно исчезают и симптомы гиперплазии. Этим она отличается от неопластических процессов, лежащих в основе рака и доброкачественных опухолей, которые не реагируют на прекращение действия вредного фактора. Однако патологическая гиперплазия может постепенно трансформироваться в неоплазию.
Симптомы и диагностика гиперплазии
Диагноз этого состояния основан на морфологической характеристике тканей, то есть на обнаружении увеличенного количества клеток при исследовании под микроскопом. Для этого используются разные виды биопсии – мазок, соскоб с поверхности эндотелия, пункция, щипковая, браш-биопсия и так далее. При обнаружении патологических изменений ставится предварительный диагноз заболевания и проводится его дальнейшая диагностика – анализы крови на гормоны, УЗИ органов и другие необходимые исследования.
Наиболее часто встречаются такие клинические формы:
Лечение гиперплазии
Эти морфологические изменения тканей могут привести:
Лечение гиперплазии зависит от того, в каком органе она сформировалась и насколько она выражена. Например, при поражении эндометрия необходима консультация гинеколога, а сама терапия включает назначение лекарственных препаратов, выскабливание при кровотечении или другие хирургические методы.
При гиперплазии щитовидной железы может быть достаточно восстановить поступление йода в организм. Если образовавшийся узел слишком крупный и сдавливает трахею, мешает дыханию и глотанию, его удаляют хирургическим путем.
Гиперплазия простаты лечится с помощью лекарственных средств, а при их неэффективности назначается операция – резекция железы.
Определить, как лечить гиперплазию в каждом индивидуальном случае, может только врач. Народные методы в этом случае будут малоэффективны, а отсутствие своевременной помощи может стать причиной злокачественного перерождения гиперплазированных тканей.
Преимущества клиники для всей семьи «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» приглашает на обследование и лечение при гиперпластических процессах любой локализации:
Для записи на прием приглашаем позвонить по телефону, указанному на сайте, или заполнить соответствующую заявку.
Рекомендовано к прочтению:
© Сеть семейных клиник
«Мама Папа Я», 2018


