Войта терапия для недоношенных детей что это
Войта-терапия для недоношенных
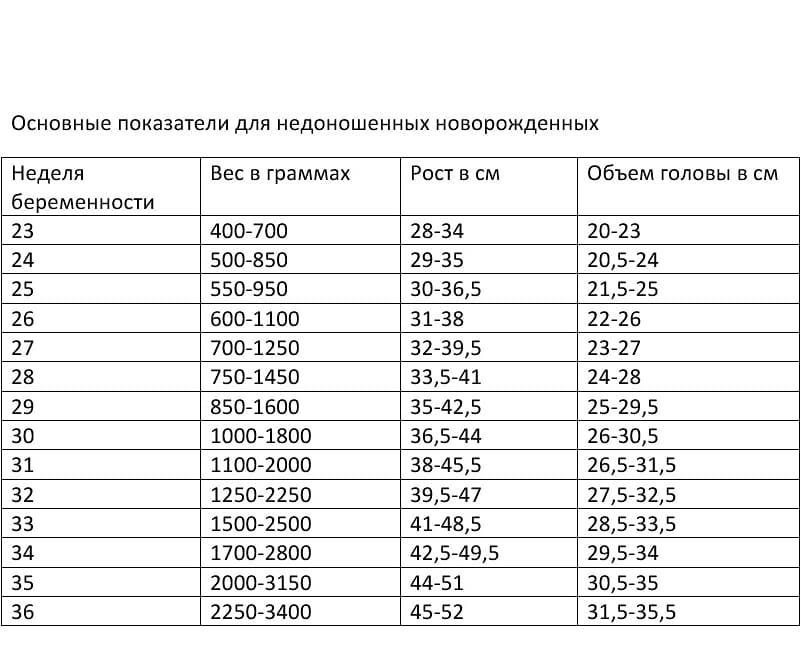
Недоношенным новорожденным считается ребенок, родившийся раньше полной 37 недели беременности.
Современные медицинские технологии позволяют выхаживать детей, рожденных на очень ранних сроках и с очень малым весом. Однако это имеет свои последствия. ⠀
⠀
- Наиболее серьезные осложнения у недоношенных новорожденных:
⠀
- Причинами всех этих осложнений являются:
⠀
- Другие осложнения у недоношенных новорожденных:
Все эти заболевания являются показанием для Войта-терапии при стабильном состоянии пациента.
Другие показания для Войта-терапии у недоношенных новорожденных
Со стороны двигательного аппарата:
При проведении Войта-терапии у недоношенных новорожденных необходимо грамотно рассчитывать нагрузку и учитывать сниженную выносливость незрелого организма. Начинать лечение необходимо с 4-5 минут, постепенно увеличивая время терапии.
⠀
- Обращается внимание на:
Войта-терапию лучше начинать как можно раньше, а именно, стразу после выписки ребенка из стационара, чтобы как можно быстрее помочь ему дозреть и восстановиться. ⠀
Войта-терапия позволяет, в ряде случаев, полностью восстановить функции незрелых органов и нервной системы, или же минимизировать степень их повреждения.
⠀
Врач невролог, Войта-терапевт, Екатерина Кнолль.
Методика Войта
Войта терапия – уникальная терапевтическая методика, ориентированная на восстановление и формирование моторных функций. Этот метод дает шанс нормально передвигаться детям и взрослым с нарушениями ЦНС и патологиями моторного развития.
Войта терапия – это одна из терапий выбора, которая применяется как для помощи детям, имеющим темповые задержки, так и для лечения деток с диагнозом ДЦП. Доказано, что данная методика очень эффективна именно на первом году жизни, поскольку мозг ребенка в этот период удивительно пластичен. Однако Войта-терапию можно применять и в более позднее время. Этот метод успешно используется в лечении:
У нас вы можете найти подробную информацию о Войта терапии, ее эффектах и особенностях проведения в Центре и в домашних условиях.
Чем раньше, тем лучше
Войта-терапия применима в любом возрасте. Однако молодые пациенты более восприимчивы к лечению, а результаты такой терапии могут быть продолжительнее и стабильнее. В случае с младенцами возможность восстановить патологические нарушения в ЦНС выглядит еще более многообещающе в силу максимальной пластичности детского мозга. Блокированные нейронные пути легко восстанавливаются в раннем возрасте. Новые устойчивые связи быстро формируются, поскольку заместительные двигательные стереотипы еще не успели закрепиться и могут быть перестроены незаметно.
В случае с более старшими детьми и подростками, чья нервная система уже снизила первоначальную пластичность, Войта-терапия может оказать заметное положительное влияние. При использовании методики у взрослых пациентов можно рассчитывать на решение таких задач:
Врожденные двигательные стереотипы – как ключ к Войта терапии
Обычно к возрасту 12 месяцев здоровые детки уже проходят всю хронологическую цепочку нормального развития. Это обеспечивает их всеми необходимыми умениями для того, чтобы экспериментировать в положении стоя и делать первые шаги.
К врожденным двигательным стереотипам относятся:
Однако часто из-за нарушений в ЦНС автоматическая активация этих врожденных движений запаздывает и тормозит д
Именно Войта-терапия включает и восстанавливает врожденные двигательные стереотипы. Это удается сделать путем стимуляции определенных зон на теле, связанных с головным мозгом. В итоге терапия приводит к активации координированных движений тела и конечностей.
Этапы развития поступательного движения
Перевороты и ползания на четвереньках – это два наиболее важных образца движений, предшествующих ходьбе. ЦНС вызывает их в соответствии с генетической предопределенной последовательностью, которая согласована с ростом и развитием компонентов локомоторной системы ребенка. Это обеспечивает ему возможность выполнять все более сложные задачи. Все отдельные элементы, которые образуют такие комплексные движения как вставание (выпрямление) и ходьба являются частями этих двух основных двигательных стереотипов.
Метод рефлекторной локомоции является основой Войта-терапии. С его помощью происходит знакомство с ползанием и поворотами на автоматическом уровне. Благодаря этому методу пациенту становятся доступны простейшие составляющие передвижения:
Пациента укладывают в положение на спину, бок или живот таким образом, чтобы это положение можно было использовать для поворота или ползания. Терапевт при этом воздействует на определенные рефлекторные зоны руками, безболезненно надавливая в нужном направлении и с нужным усилием. Такой вид стимуляции побуждает пациента, вне зависимости от его возраста, рефлекторно повернуться или начать ползти.
Эффект воздействия
Поворот и ползание содержат в себе все элементы более сложных двигательных задач, которые требуют уже более тонкой и высокой координации и баланса. Автоматическое управление равновесием, поступательный контроль баланса, вертикализация тела, целенаправленный захват и шаговые движения – все это основано на движениях ребенка во время осуществления переворота и ползания.
Повторяющаяся активация этих двух рефлекторных движений помогает сформировать или восстановить тот нейронный путь, который связывает головной и спинной мозг. Результаты терапии проявл
яются в улучшении координации мышечного сокращения, подвижности конечностей и мимики лица.
Войта терапия улучшает как качество ежедневных спонтанных и автоматических движений, так и способность поддерживать позу. Эффект от терапии заметен уже после одного занятия: ребенку с двигательными нарушениями удается улучшить контакт и общение со своим окружением. При этом нейронный путь, который формируется в результате воздействия на стереотипы движения, сохраняется в головном мозге в течение нескольких часов после занятий. Если удается повторить такое же занятие в этот же день, это помогает закрепить достигнутый результат и перевести его в форму осознанности и повторяемости.
Огромный плюс Vojta терапии в том, что ее могут выполнять родители. В Центре мы проводим обучающий курс, где рассказываем и показываем: как и что нужно делать, чтобы помочь вашему ребенку.
Процедуры можно выполнять дома по 3-4 раза в день. Если будете делать реже – полученный во время занятия рефлекс может угаснуть. Если делать чаще – не останется времени для закрепления эффекта. Лечение может длится как несколько месяцев, так и несколько лет, и на протяжении всего курса наши Войта-терапевты будут наблюдать, помогать и корректировать ваши действия.
Клиника с Нуля
С 9:00 до 21:00, 365 дней в году
без перерыва и выходных
Что такое Войта-терапия и кому она нужна?
Пожалуй, стоит начать с того, что Войта-терапия создана для реабилитации детей с детским церебральным параличом (ДЦП), вне зависимости от степени тяжести и возраста. ДЦП – это название целой группы неврологических нарушений, которые возникают в результате поражения структур мозга у ребенка во время беременности и в первые недели жизни. Обязательным клиническим компонентом являются двигательные нарушения, кроме которых зачастую имеются речевые и умственные расстройства, эпилептические припадки и нарушения эмоционально-волевой сферы. ДЦП не имеет прогрессирующего характера, однако его симптомы часто остаются с человеком на всю жизнь и становятся причиной инвалидности.
Автором методики является детский невролог, профессор Вацлав Войта. Он работал в ортопедической университетской клинике города Кельна и в Детском центре г. Мюнхена.
Войта одним из первых описал двигательное развитие ребенка до года и выявил определенные зоны, воздействие на которые вызывает двигательный ответ. Войта-терапия – это активная методика, специалист вызывает у пациента непроизвольные двигательные реакции путем фиксации ребенка в определенном положении. В процессе активизируются естественные двигательные модели или паттерны движений (рефлекторные локомоции).
Суть метода профессора Войты
Организм новорождённого уже знает, как хватать, глотать, поворачиваться, ходить и т.д. Люди рождаются с готовыми программами движения, которые включаются (или не включаются) по мере взросления. При нарушениях в ЦНС блокируется связь между головным и спинным мозгом, управляющим скелетно-мышечным аппаратом. Движение разбалансировано, ребёнок не умеет управлять своими позами.
Чешский профессор обнаружил, что при надавливании на определенные точки тела происходит непроизвольное движение, одинаковое у всех людей. Регулярное и целенаправленное надавливание закрепляет рефлекс движения, восстанавливает связь между головным и спинным мозгом. В разгар работы – в 1968 году — профессор Войта вынужден был эмигрировать в Германию как политически неблагонадёжный для коммунистической Чехословакии. С этого времени и до сегодняшнего дня Германия становится центром распространения нового метода лечения двигательных нарушений, получившего название Войта-терапия.
История
Впервые терапия по Войта была применена в 1950 году. Терапия носит имя Вацлава Войта (1917-2000), который в то время был неврологом и педиатром при пражском университете. В 1954 году он стал врачом-консультантом в центре инвалидов Железнице того же университета (ныне в республике Чехия). Здесь в круг его обязанностей входило сопровождение детей и подростков, больных детским церебральным параличом (ДЦП). В 1968 году эмигрировал в Германию: он работал и занимался научными исследованиями в ортопедической клинике при Кёльнском университете, а также в детском центре в Мюнхене. С 1990 Войта вернулся к преподавательской деятельности в пражском университете.
Войта заметил, что при церебральных парезах мышцы определенных областей тела благодаря определенным исходным положениям и целенаправленному воздействию использовались иначе, чем при спонтанном применении. Кроме того, в результате этого воздействия изменялся тонус мышц, который у паралитиков типично повышен.
Мышечные функции стали больше походить на мышцы здоровых людей. Кроме того он установил, что интенсивность напряжения мышц у детей и подростков зависела от ситуации, в которой мышцы использовались. Например, он мог наблюдать, как человек с центральным параличом, который обычно стоял ровно, с большим напряжением мышц и на кончиках пальцев ног (на цыпочках), внезапно и неожиданно расслаблялся, когда ему предлагали выпрямиться с преодолением давления, оказываемого на плечи.
Стало понятно: слишком высокий или слишком низкий тонус мышц не был локальным феноменом, распространяющимся только на ступню или ногу. Этот феномен необходимо рассматривать как сопутствующее явление со стороны центральной нервной системы, ставшее следствием неправильного управления функцией мышц. Следовательно, тонус мышц зависит от позы и процессов движения всего тела, и, очевидно, на него можно повлиять из отдалённых регионов тела. Важным в этих наблюдениях было то, что позу и движение необходимо всегда рассматривать как общую картину активного процесса, в которой ни один активный элемент не функционирует независимо от целого организма.
Войта назвал эту функциональную взаимосвязь, в котором на протяжении всей жизни находится и здоровый человек и человек с нарушениями движения, «алгоритмом всего тела» или «глобальным алгоритмом», поскольку в его организации участвует головной мозг, спинной мозг и периферическая нервная система, а в его исполнении задействована вся мускулатура.
Примечательный эффект
В своих попытках систематизации результатов, найденных опытным путем, Войта мог наблюдать благоприятные результаты воздействий, которые первоначально не преследовали никаких терапевтических целей. Ему удавалось временно добиваться более или менее заметной компенсации первоначально слишком высокого напряжения мышц. При этом было примечательно, что данные положительные эффекты сохранялись не в течение короткого времени после воздействия, но часто на протяжении нескольких часов, и даже дольше. В частности, после многократных повторений удавалось добиться изменений взаимодействия мышц пациентов, что оказывало благоприятное воздействие на их спонтанную моторику и позволяло пациентам использовать такое воздействие самостоятельно.
Параллели между здоровыми младенцами и больными ДЦП
Другой результат состоял в наблюдении, что, очевидно, существуют параллели между уровнем выпрямления больных детским церебральным параличом (ДЦП), который Войта мог наблюдать у исследуемых подростков в Железнице, и выпрямлением детей младенческого возраста, которое зависит от их возраста.
Так, были пациенты с ДЦП, которые не могли в положении лёжа на животе опираться на локти, и при этом перемещать голову в центральное положение. В аспектах статомоторики они находились на уровне выпрямления, соответствующем новорожденному ребёнку. В зависимости от степени тяжести ДЦП, можно было провести самые разные параллели, соответствующие различным этапам развития здорового новорожденного. Напрашивалось предположение, что в основе этих параллелей лежит физиологическая взаимосвязь, что заставило Войта искать связующий принцип. Он нашел этот принцип путем опроса относительно развития моторики пациента, которую можно было наблюдать у него в младенческом возрасте.
Зависимость между позой, выпрямлением и движением
Войта наблюдал, что вслед за развитием опоры на руки и схватывания, в конечном счёте, всегда идет стояние и ходьба. Бесперебойное моторное развитие ребенка начинается из состояния фактически полной неспособности совершать целенаправленные движения. Войта установил, что различные жизненно-важные мышечные функции зависели от движений, ориентированных на цель, требовавших мышечной деятельности, которая обеспечивала надежную стабилизацию и мышечную опору, необходимую для выполнения движения (стабилизационный фон). Это существенное наблюдение, что поза, выпрямление и движение образуют единое целое, и могут рассматриваться только в общей взаимозависимости, решающим образом способствовало развитию терапии.
Принцип выпрямления как программа эволюции
Принцип выпрямления Войта распознал как эволюционную программу, которая утвердилась в индивидуальном развитии человека (онтогенезе) в той мере, в какой она могла утвердиться. В нормальном случае это развитие ведёт у ребёнка к свободной ходьбе в течение первых восемнадцати месяцев жизни. Войта понял, что при органическом поражении мозга спонтанное исполнение этой заложенной программы затруднено, но не является совершенно невозможным. Наоборот, создается впечатление, что организм пациента, больного ДЦП, пытается осуществить эту программу как можно лучше, с учетом выраженности патологии и динамики протекания болезни. Ведь бессознательное взаимодействие мускулатуры создает алгоритм движения, которое хотя и ограничено, но управляется законами, одинаковыми с законами управления движениями здоровых людей.
Индивидуум, пораженный болезнью, воспринимает этот ограниченный алгоритм движения как нормальный, и усваивает его в качестве действующей схемы движения тела. Теперь Войта стало понятно, что выпрямление непосредственно связано с целенаправленным движением, совершаемым с определенной целью. Из этого следовало, что люди развиваются в результате того, что они хотят двигаться к цели, к которой они стремятся, и что они при этом мобилизуют все моторные средства, находящиеся в их распоряжении. Поэтому достигнутый уровень выпрямления является последствием продолжающихся успешных попыток целенаправленного перемещения к желанной цели.
Переворачивание и ползание как основной алгоритм локомоции.
В своих работах Войта анализировал моторные средства, находящиеся в распоряжении для вставания и целенаправленного движения. При этом он обнаружил две основных последовательности движений (два основных алгоритма движений) переворачивание и ползание. В этих двух глобальных алгоритмах он распознал повторяющиеся последовательности.
Его исследования на пациентах с ДЦП показали, что запуск этих двух глобальных алгоритмов путем описанных манипуляций может оказывать положительное воздействие на пациентов, страдающих симптомом «стойки на цыпочках». Систематизация накопленного опыта показала, что при целенаправленном раздражении определённых запускающих зон (триггерных точек) в заданных исходных положениях тела можно снова и снова добиваться активизации этих основных алгоритмов движения.
С запуском этих двух последовательностей движений (переворачивания и ползания) стало возможным применять в терапии принцип локомоции. В течение следующих десятилетий были исследованы детали последовательностей спонтанных движений, а также методы запуска предсказуемых последовательностей движений.
Войта понял, что в комплексном принципе локомоции (комплекс локомоции), в переворачивании и в ползании, содержатся «строительные камни» для всех важных движений, которые только способен совершать человек. Цель реализации этих знаний в терапии сначала заключалась в том, чтобы найти нарушенные последовательности движений, которые используются пациентами при выпрямлении в качестве заместительной моторики. Примененные при этом исходные положения позднее стали составной частью терапии.
Результаты Войта-терапии в реабилитации детей с ДЦП
Мускулатура скелета
Область лица и рта
Дыхательная функция
Вегетативная нервная система
Восприятие
Психика
Польза и вред
Войта-терапия помогает больным с поражением ЦНС (ДЦП, рассеянный склероз и др.); заболеваниями позвоночника, бедренного сустава; параличом конечностей или их деформацией; травмами конечностей; атрофией мышц; расстройством функций жевания, глотания, дыхания. Не рекомендуется применять этот метод во время воспалительных заболеваний с высокой температурой; сразу после прививки; во время беременности; при заболеваниях костей и пороках сердца; сразу после операции; при эпилепсии, когда не определено лечение; при негативных отношениях терапевта и пациента.
Показания к проведению войта-терапии
К абсолютным показаниям Войта-терапии относят:
Относительные показания:
Противопоказания к проведению Войта-терапии
Проведение Войта-терапии противопоказано в следующих случаях:
Подводя итог, нужно сказать, что ДЦП – это сложное заболевание, полностью излечиться от которого в данный момент нельзя. Можно только облегчить жизнь с помощью реабилитации, перевести болезнь в более легкую форму, чтобы ребёнок в будущем смог жить самостоятельно – ходить в школу, учиться в университете, заботиться о себе. Такое возможно при регулярной работе и комплексном подходе к реабилитации малыша с ДЦП. Всё возможно, главное – верить.
Лечение и реабилитация перинатальных поражений нервной системы у детей первых месяцев жизни
В последние десятилетия, в связи с достижениями новейших медицинских технологий (экстракорпоральное оплодотворение, пролонгирование патологической беременности, реанимация новорожденных), особую актуальность приобрела проблема повышения качества жизни де
В последние десятилетия, в связи с достижениями новейших медицинских технологий (экстракорпоральное оплодотворение, пролонгирование патологической беременности, реанимация новорожденных), особую актуальность приобрела проблема повышения качества жизни детей с перинатальной патологией нервной системы [1, 2, 3]. Существенные нарушения: вначале постнатальной адаптации, затем снижение возможности усвоения социального опыта и, как следствие, социальная дезадаптация ребенка — возникают у большинства детей с тяжелыми поражениями нервной системы. По данным ведущих неврологов [3], эти поражения обусловливают основную часть причин детской инвалидности. Кроме того, у детей с нетяжелыми формами перинатальной патологии в последующие годы нередко отмечаются проявления минимальных церебральных дисфункций, существенно затрудняющих их обучение и образование [2]. Поэтому проблемы своевременного лечения и адекватной реабилитации детей с перинатальными поражениями привлекают пристальное внимание врачей различных специальностей: педиатров, неврологов, ортопедов, реабилитологов и др., — а также специалистов по коррекционной педагогике.
Основные методологические принципы реабилитации детей при перинатальной патологии ЦНС, разработанные за последние 10–12 лет [4], могут также лежать в основе терапии этих состояний, задачи которой как в остром периоде, так и в ходе реабилитации, вторичной профилактики отсроченных проявлений заболевания по сути одни и те же. Тем не менее некоторые неврологи понимают под реабилитацией в детском возрасте абилитацию, т. е. создание возможностей для поступательного развития ребенка и коррекцию постепенно выявляющихся отклонений в развитии [3]. С учетом этого общая методология лечения и реабилитации при перинатальном поражении мозга базируется на следующих принципах.
На каждом из этапов оказания помощи больному новорожденному и грудному ребенку существуют свои ведущие задачи. Так, на первом этапе — в родильном зале, палате интенсивной терапии и отделении реанимации новорожденных — в соответствии с приказом МЗ РФ № 372 от 1995 г. прежде всего решаются задачи компенсации системных нарушений жизненно важных функций — дыхания, кровообращения, выделительной функции почек, энергетического баланса и общего метаболизма.
Медикаментозно-инструментальная терапия предполагает на этом этапе в первую очередь коррекцию кислотно-основного состояния, гипер- или гипогликемии, гиповолемии, артериальной гипотензии или гипертензии, сердечного выброса. По показаниям, с учетом данных мониторирования и лабораторных анализов, применяются осмотические и петлевые диуретики, антигеморрагические, противосудорожные средства (препарат первого выбора — фенобарбитал в стандартной дозе до 20 мг/кг массы тела в сутки). Применение на этом этапе антиоксидантов и ноотрофов (церебропротекторов — пирацетам, эссенциале, ГОМК) не всегда обосновано. Особая осторожность необходима при назначении вазоактивных препаратов: так, некоторые специалисты рекомендуют с 4-го дня жизни инстенон [3], тогда как другие говорят о возможных побочных действиях сосудистых средств [5]. Адекватное лечение в раннем неонатальном периоде (при создании максимально щадящих условий для ребенка и температурного комфорта) способствует адаптационным процессам саногенетической направленности и является основой последующей реабилитации.
Новорожденные не только с тяжелыми, но и со среднетяжелыми проявлениями перинатальной патологии ЦНС переводятся, как правило, в отделение «второго этапа» (отделение патологии новорожденных, отделение для недоношенных детей). Задачи этого этапа — дальнейшая оптимизация адаптационных процессов, лечение сопутствующих (как правило, инфекционно-воспалительных) заболеваний и начало собственно реабилитации, т. е. коррекции неврологических нарушений. Третий этап реабилитации — это специализированные стационары (отделение неврологии раннего возраста, центр реабилитации маловесных и недоношенных детей, центр коррекции), амбулаторные отделения реабилитации детских поликлиник (стационар-замещающие технологии). На всех этапах реабилитации перинатально пострадавших детей необходимо активное участие семьи больного ребенка; по показаниям, в конце первого — начале второго года жизни возможно привлечение специализированных детских дошкольных учреждений (группы коррекции в яслях и детских садах, центры коррекции). На втором и третьем этапах реабилитации используются практически одинаковые средства и методы, хотя выбор их зависит от индивидуального патокинеза болезни и эффективности коррекции на предыдущем этапе.
В практике большинства врачей фармакотерапия при перинатальных поражениях мозга занимает ведущее место, что далеко не всегда оправдано. В последнее десятилетие в условиях «фармацевтического бума» ежегодно появляются новые препараты, которые из области взрослой неврологии часто без достаточной проверки с позиций доказательной медицины попадают в арсенал средств, используемых неонатологом [5, 6, 7]. Назначая новорожденному лекарство, врач должен учитывать его возможные как ближайшие, так и отдаленные побочные эффекты (в том числе риск сенсибилизации), выбирать наименее травматичные пути введения лекарств: при необходимости проведения инъекций предусматривать обезболивание местными анестетиками типа пластыря ЕМLA или метаболитами [4, 6]. Во избежание ятрогений необходимо учитывать возможный синергизм или антагонизм фармакопрепаратов (не назначать более 3–4 лекарств одновременно), строго индивидуально выбирать дозировки (принцип минимизации, контроль индивидуальной фармакокинетики). Особая осторожность нужна при выборе алгоритма лечения глубоко недоношенных детей с экстремально низкой массой тела. Один из путей профилактики ятрогений в неонатологии — это использование гомеопатических препаратов [8], поскольку они содержат микродозы мягкодействующих растительных и минеральных веществ. Механизм действия этих препаратов не вполне ясен (возможны объяснения с позиций теории доминанты Ухтомского или теории биологического резонанса), тем не менее химическая эффективность некоторых из гомеопатических препаратов в неонатологии вполне доказана [4].
Фармакопрепараты, используемые в реабилитации как доношенных, так и недоношенных новорожденных, условно могут быть разделены на применяющиеся посиндромно (симптоматические) и средства преимущественно патогенетической коррекции, хотя некоторые препараты обладают и тем и другим воздействием. Рассмотрим их подробнее.
Медикаментозная реабилитация детей с перинатальными поражениями ЦНС — поздний неонатальный период, начало восстановительного периода
Преимущественно посиндромные (симптоматические) средства: противосудорожные: фенобарбитал, ГОМК, дроперидол, реланиум, вальпроаты — при некупируемых другими средствами судорогах и тщательном мониторинге функций печени и кроветворения; дегидратационные: диакарб (со 2–3-й недель жизни, у глубоконедоношенных — позднее), триампур, верошпирон, гомеопатические препараты (гелиборус, апис, магнезия фосфорика), сборы трав — отвары и настои; седативные (сульфат магния, сборы трав — отвары и настои, лечебные ванны, реланиум, радедорм, гомеопатические препараты — валерианахель, нервохель, вибуркол), эфирные масла, ароматерапия (анис, ромашка, лаванда); спазмолитики и прокинетики (при вегетативных нарушениях): но-шпа, церукал, риабал, мотилиум, гомеопатические препараты (нуксвомика, гомакорд, вибуркол, хапель).
Средства патогенетической направленности: нейропротекторы (ноотропы, ноотрофы, ингибиторы нейрального апоптоза) — пирацетам (ИСВ), кортексин, семакс, минисем, церебролизин, пантогам, глиатилин, глицин, аминокислотные композиты, стволовые клетки; вазоактивные препараты (нормализаторы общей и мозговой гемодинамики) назначаются при отсутствии угрозы кровотечений под контролем допплерографии: кавинтон, циннаризин, сермион, димефосфон, кверцетин, гомеопатические препараты (эскулюс композитум, траумель); модуляторы синаптической проводимости: мидокалм, дибазол; aнтиоксиданты и антигипоксанты: танакан, мексидол, токоферол, соевое масло, кудесан, димефосфон, биолан, актовегин; метаболиты и поливитаминные комплексы: глицин, биотредин, лимонтар, эссенциале, элькар, кудесан, корилип, кверцетин, бета-каротин, киндер биовиталь, поливит беби, церебрум композитум, мульти-табс, капли Береш Плюс.
Как следует из вышеизложенного, выбор препаратов ограничен и нужна поистине «снайперская» точность при их назначении, кроме того, необходим клинический и лабораторный неинвазивный контроль эффективности. Следует обратить внимание на возможность относительно нетравматичного введения препаратов — накожное (соевое масло), ингаляционные (эфирные масла при ароматерапии), ректальные суппозитории (многие гомеопатические средства). В неонатологии важно использование наиболее «чистых» препаратов, например целесообразен выбор из препаратов пирацетама лекарств, выпускаемых фирмой ИСВ (Бельгия, Швейцария). В перечне средств патогенетической направленности к ингибирующим нейральный апоптоз условно отнесены стволовые клетки (в строгом смысле это не фармакопрепарат), степень терапевтической эффективности которых еще нуждается в дальнейших исследованиях. В то же время от использования фетальных трансплантатов [3] следует решительно отказаться по соображениям общечеловеческой и медицинской этики.
Обеспечить минимизацию лекарственной терапии помогает раннее (начиная с первого этапа) включение в программу комплексной реабилитации немедикаментозных воздействий. На втором и третьем этапах реабилитации детей с перинатальной патологией эти методики должны быть признаны приоритетными [1]. Несомненно, в обеспечении успешной реабилитации важная роль принадлежит адекватному вскармливанию и оптимальной организации окружающей среды (лечебно-охранительный режим), но в настоящей статье эти вопросы не рассматриваются. Тем не менее некоторые аспекты организации выхаживания тяжелобольных детей (ограничение сенсорной нагрузки в остром периоде поражения мозга, температурный комфорт, ограничение электромагнитных воздействий, выхаживание на колышащихся матрасиках или на шерсти ягнят) могут быть отнесены к методам немедикаментозной реабилитации [1, 5, 6].
Перечислим средства немедикаментозного лечения и реабилитации, весьма условно разделив их на физические и психолого-педагогические, поскольку любое физическое воздействие на маленького ребенка предполагает обязательный психоэмоциональный контакт с ним.
Немедикаментозная реабилитация детей первого года жизни с перинатальными поражениями ЦНС
Физическая реабилитация: разнообразный лечебный массаж, лечебная гимнастика, лечение «положением» (укладки, туторы, «воротники» и т. д.), терапия по Войту; упражнения в воде и гидромассаж; сухая иммерсия (имитация невесомости); использование кроватки «Сатурн» (эффект невесомости + вибромассаж); физиотерапия (переменное магнитное поле, синусоидальные модулированные токи, электрофорез, парафинотерапия, лазеротерапия, свето- и цветотерапия).
Психолого-педагогическая коррекция и психоэстетотерапия: коррекционная (кондуктивная) педагогика; психотерапевтическая коррекция в диаде «мать–дитя» (контакт «кожа-к-коже», «кенгуру») и в целом в семье больного ребенка; музыкотерапия, эстетотерапия; тактильно-кинестетическая стимуляция.
Большинство из вышеперечисленных методик не являются новыми. В последние 3–5 лет к новым разработкам следует отнести методику мягкого вибромассажа в условиях невесомости (отечественная кроватка «Сатурн», ООО «Ритм», г. Екатеринбург), светотерапию и цветотерапию с помощью лампы линейного поляризованного видимого света «Биоптрон» («Цептер», Швейцария), тактильно-кинестетическую стимуляцию ладоней и пальцев, применяемую у детей с низкой и экстремально низкой массой тела [4]. В последние годы для недоношенных детей особенно рекомендуется сочетание двух-трех «мягких» методов физического воздействия с психоэмоциональной и психосенсорной коррекцией, что помогает моделировать эффект так называемых «сенсорных комнат», применяемых в реабилитации более старших пациентов [9].
Методика музыкотерапии для доношенных и недоношенных новорожденных детей, разработанная в клинике НЦЗД РАМН, включает как подбираемые индивидуально программы, записанные на магнитофон, так и пение кормящих матерей [4]. Матери обучаются комплексной мягкой психосенсорной стимуляции ребенка, напевают колыбельные и другие рекомендованные песни, учатся проведению мелоритмического воздействия (движение и тактильная стимуляция в сочетании с пением и чтением стихов) — элементам эвритмической терапии по Р. Штайнеру, который доказал благотворное влияние на организм ребенка ритмических движений под музыку [10].
В последние годы установлено, что начинать общение с ребенком необходимо еще в период внутриутробного онтогенеза; сегодня активно развивается перинатальная психология и перинатальная педагогика. Для детей с перинатальной патологией ЦНС раннее начало педагогической коррекции (элементы кондуктивной педагогики) является важнейшей составной частью реабилитации, поскольку мягкие сенсорные и эмоциональные воздействия — это немедикаментозные «ноотрофы» для развивающегося мозга [1, 4, 5, 6]. Ежедневное влияние родителей (прежде всего матери) направляется специалистом — психологом (педагогом), который формирует у родителей активную позицию по преодолению психоневрологических дефектов, обучает их разнообразным формам, приемам и средствам взаимодействия с ребенком и умению оценивать его реакции.
Целью ранней педагогической коррекционной работы является создание условий для поступательного психосоциального развития ребенка, для использования его индивидуального «потенциала компенсаций». На каждом возрастном этапе педагог решает определенные развивающие задачи: вначале это стимуляция интереса ребенка к окружающей среде, формирование исследовательского поведения, затем укрепление межанализаторных связей, расширение спектра сенсомоторных навыков и умений, повышение коммутативной активности, развитие и обогащение игровых и предметных действий, а также социальной активности ребенка [11].
В настоящей статье не затрагиваются некоторые специальные аспекты реабилитации (коррекция зрительных нарушений при ретинопатии недоношенных, нейросенсорной тугоухости, ортопедической патологии).
Использование широкого спектра немедикаментозных воздействий на втором и третьем этапах реабилитации больных детей позволяет (по данным клиники НЦЗД РАМН) уменьшить дозировки и длительность курсов фармакотерапии (по вазоактивным препаратам — на 15–20% и 3–3,5 дня; по мочегонным (диакарб) — на 20–30% и 2–3 дня; по седативным препаратам — на 30–40% и 4–5 дней). Эффективность комплексной реабилитации оценивалась в клинике по достижении детьми 1,5–2 лет. Функциональная компенсация неврологических и нейросенсорных нарушений имела место почти у всех детей со среднетяжелыми и легкими формами перинатальных поражений мозга и у 80% детей с тяжелыми (по оценке в периоде новорожденности) нарушениями. Кроме того, даже у детей, имевших в конце периода наблюдения инвалидность вследствие сенсорного или моторного дефекта, удавалось добиться некоторого смягчения моторных или сенсорных расстройств и соответственно несколько улучшить качество жизни.
Е. П. Бомбардирова, доктор медицинских наук, профессор
Г. В. Яцык, доктор медицинских наук, профессор
А. А. Степанов, кандидат медицинских наук
НЦЗД РАМН, Москва
По вопросам литературы обращайтесь в редакцию.