колят антибиотики новорожденному какие последствия
Антибиотики калечат недоношенных детей
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/09/nedonoshennomu-malyshu-dajut-lekarstvo-1.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/09/nedonoshennomu-malyshu-dajut-lekarstvo-1-900×600.jpg» title=»Антибиотики калечат недоношенных детей»>
Александр Попандопуло, студент медицинского института УЛГУ. Редактор А. Герасимова
В журнале «Nature microbiology» опубликована статья, в которой описываются нежелательные последствия применения антибиотиков у недоношенных детей. Оказалось, что такие лекарства значительно ухудшают пищеварение, причем последствия их применения могут сказываться длительное время.
Применение антибиотиков в первые месяцы жизни не проходит бесследно
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/09/antibiotiki.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/09/antibiotiki-900×600.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2019/09/antibiotiki.jpg» alt=»Антибиотики» width=»371″ height=»247″ srcset=»https://unclinic.ru/wp-content/uploads/2019/09/antibiotiki.jpg 900w, https://unclinic.ru/wp-content/uploads/2019/09/antibiotiki-768×512.jpg 768w» sizes=»(max-width: 371px) 100vw, 371px» title=»Антибиотики калечат недоношенных детей»>Для лечения недоношенных детей врачи применяют различные препараты, в том числе антибиотики. Хотя такое лечение часто помогает спасти жизнь ребенка, последствия применения антибиотиков в столь раннем возрасте не проходят бесследно.
Под влиянием антибактериальных препаратов нарушается равновесие биологической флоры кишечника. Возникает антибиоз — противодействие бактерий различных групп. Однако сражение не всегда выигрывает здоровая флора кишечника.
Очень часто после антибиотикотерапии в детском кишечнике разрастаются условно-патогенные микроорганизмы. В результате у ребенка нарушается пищеварение, и появляются проблемы со стулом. Это состояние может наблюдаться длительное время после окончания лечения.
Анализы показывают — устойчивость к антибиотикам может развиться даже в раннем возрасте
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/09/analiz-kala.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/09/analiz-kala-900×600.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2019/09/analiz-kala.jpg» alt=»Анализ кала» width=»373″ height=»248″ srcset=»https://unclinic.ru/wp-content/uploads/2019/09/analiz-kala.jpg 900w, https://unclinic.ru/wp-content/uploads/2019/09/analiz-kala-768×512.jpg 768w» sizes=»(max-width: 373px) 100vw, 373px» title=»Антибиотики калечат недоношенных детей»> Анализ кала
Исследователи проанализировали образцы кала, взятые у 32 недоношенных детей, из которых 9 родились с высокой степенью недоношенности. Все эти дети получали антибиотики до 21 месяца жизни, причём некоторые из них лечились антибактериальными препаратами только неделю. Результаты сравнивались с анализами кала, взятого у 17 здоровых малышей.
Оказалось, что практически все недоношенные, получавшие антибиотики, имеют нарушения кишечной флоры, не характерные для столь юного возраста. В их кишечнике находились патогенные бактерии с лекарственной устойчивостью, на которые не действовали даже сильные антибиотики ципрофлоксацин и хлорамфеникол.
Другая обнаруженная кишечная флора также отличалась стойкостью к антибиотикотерапии.
Проведённые исследования указывают на необходимость разработки новых методов лечения недоношенных и новорожденных детей, не предусматривающих применения антибактериальных препаратов или хотя бы проводимых с использованием антибиотиков узкого спектра действия, не затрагивающих всю кишечную флору.
Поможет решить эту проблему использование пробиотиков и разработка методов лечения, максимально сокращающих сроки антибиотикотерапии.
Похожее
Вы должны авторизоваться чтобы опубликовать комментарий.
Как антибиотики влияют на развитие детей?
Антибиотики вредят детям, но пока без них не обойтись
Сепсис — это заражение крови, которое возникает при чрезмерной или недостаточной реакции защитных механизмов организма на инфекцию. Инфекционное заболевание возникает, когда в организм человека проникают болезнетворные бактерии и начинают размножаться.
Вред антибиотиков для детей
Результаты проведенного учеными исследования были опубликованы в научном журнале Nature Communications. Целью ученых было определение долгосрочных последствий приема антибиотиков новорожденными в течение двух недель после рождения. В рамках научной работы они изучили данные о 12 422 детях в возрасте от 0 до 6 лет, которые родились в одной из больниц Финляндии в период с 2008 по 2010 год. В их распоряжении оказались данные о росте и весе детей, а также о наличии или отсутствии у них бактериальных инфекций. Подозрение на инфекцию было обнаружено у 1151 малышей и они принимали антибиотики в течение 14 дней со дня рождения. Но впоследствии диагноз был подтвержден только у 638 детей — они продолжили получать препараты, а остальные перестали их получать.
Антибиотики даются младенцам для лечения инфекционных болезней
В ходе изучения данных выяснилось, что у принимавших антибиотики младенцев впоследствии наблюдался недостаток роста и веса. Причем медленное развитие организма происходило на протяжении всех шести лет жизни. Возможно, проблемы были и дальше, но у ученых не было данных о дальнейшем состоянии здоровья детей. Что интересно, проблема оказалась актуальна только в случае с мальчиками. Девочки, которые сразу же после рождения принимали антибиотики, впоследствии не имели сложностей с ростом и набором достаточного веса.
Медленный рост у детей
По мнению ученых, замедление роста происходит из-за того, что антибиотики очень сильно влияют на микробиом кишечника. В человеческом организме живет огромное количество бактерий, которые помогают переваривать пищу и извлекать из нее питательные вещества. Также они укрепляют иммунную систему, тем самым помогая организму защищаться от болезнетворных бактерий. Судя по всему, замедление развития у принимавших антибиотики детей связано с тем, что препараты убивали все бактерии без разбора. В результате их организмы не могли получать достаточное количество питательных веществ из пищи.
В организме каждого человека полно бактерий, которые помогают органам правильно работать
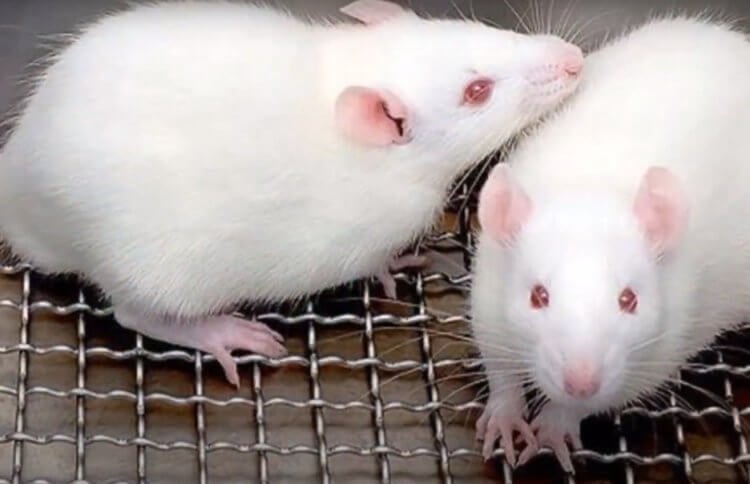
Чтобы проверить свою теорию, исследователи перенесли микробы из фекалий детей в организмы лабораторных мышей. Как и ожидалось, мыши с бактериями от принимавших антибиотики детей развивались дольше остальных. По словам автора исследования Самули Раутавы (Samuli Rautava), таким образом они впервые доказали, что прием антибиотиков в раннем возрасте имеет долгосрочные последствия, причем очень даже негативные. Из-за лекарств, принятых в первые 14 лет жизни, люди могут на протяжении всей жизни страдать от низкого роста и недостатка массы тела. Как решить эту проблему пока неизвестно, потому что при подозрении на бактериальную инфекцию, детей обязательно нужно лечить.
Предположение ученых было доказано при помощи эксперимента на мышах
Ученым также интересно, почему такой эффект наблюдается только у представителей мужского пола. На данный момент они предполагают, что это связано с различиями в микробиоме мальчиков и девочек. Отличительные черты можно заметить уже спустя два дня после рождения.
Если вам интересны новости науки и технологий, подпишитесь на наш Telegram-канал. Там вы найдете анонсы свежих новостей нашего сайта!
Так как бактерии постоянно учатся противостоять антибиотикам, ученые постоянно разрабатывают новые препараты. В сентябре российские исследователи разработали «инновационный» антибиотик, который эффективен как против бактериальных, так и против грибковых инфекций. Почитать о нем подробнее можно в этом материале.
Все, что вы хотели знать об антибактериальной терапии у детей, рождённых недоношенными
Все, что вы хотели знать об антибактериальной терапии у детей, рождённых недоношенными.
Антибиотик – это лекарство, которое помогает людям бороться с инфекциями, вызванными бактериями. При этом, большинство инфекций у детей вызываются вирусами, против которых антибиотики не работают. Вирусные инфекции, как правило, лечатся с помощью поддерживающих мер, таких как комфортная среда, достаточное питье, рациональное питание и меры по снижению повышенной температуры тела (если такие необходимы). Только для некоторых немногочисленных вирусов (например, грипп, парагрипп и герпес) существуют специальные противовирусные препараты.
Антибиотики также могут использоваться для профилактики бактериальных инфекций во время инвазивных инструментальных процедур. Также есть группы пациентов, которым они показаны больше, чем другим – дети с иммунодефицитными состояниями (в том числе и недоношенные с очень низкой массой тела (менее 1500 г) при рождении) и др.
Абсолютные показания для приема антибиотика?
Показанием для приёма антибиотика является факт наличия бактериальной инфекции у пациента. Наиболее хорошо доказать или опровергнуть этот факт может врач, поэтому именно он принимает решение о необходимости приема антибиотика.
На бактериальную инфекцию могут указывать следующие признаки:
Данные симптомы могут указывать на развитие гнойной ангины, отита, синусита, бронхита, пневмонии, артрита и пр.
Отдельно следует отметить проявления бактериальной кишечной инфекции – частый стул (как правило, зеленый) с примесью слизи и/или крови и все это на фоне высокой температуры.
Какие обследования может назначить врач для уточнения диагноза?
Чтобы уточнить диагноз, после осмотра пациента врач может назначить (если необходимо) дополнительные тесты:
Назначить анализ или снимок – дело нехитрое. Однако, именно в педиатрии важно знать, какое исследование провести, чтобы лишний раз не наносить ребенку психологическую травму, а иногда и физическую и лучевую (какая бы небольшая она ни была). Полученные данные важно правильно «увязать» с клинической картиной, медицинской историей и состоянием малыша. Хорошо сделать все это может опытный врач.
Допустимо ли назначение антибиотиков только на основании общего анализа крови? Когда назначается общий анализ крови?
Обследование ребенка начинается с врачебного осмотра и зачастую этого достаточно, чтобы принять решение о назначении антибиотика. Как уже отмечалось, общий анализ крови играет вспомогательную роль и целесообразность его должен определять врач. Более того, в медицине есть постулат: «Надо лечить пациента, а не анализ», поэтому необходимо оценивать всю картину в комплексе, а не только цифры в бланке. Однако, как правило, не бывает внешне здорового ребенка и общего анализа крови с характерными изменениями для бактериальной инфекции. При этом, обратная ситуация встречается довольно часто, когда клиническая картина опережает изменения в общем анализе крови.
Если в анализе имеется выраженное повышение или снижение количества лейкоцитов, увеличение числа палочкоядерных лейкоцитов, изменение содержания тромбоцитов, ускоренное СОЭ – всё это может подтвердить подозрение в том, что пациент переносит бактериальную инфекцию и служить дополнительным доводом для назначения антибиотика.
Внимание – принятие решения о том, как лечить ребёнка на основании интерпретации лабораторных данных неспециалистом, может быть опасно для жизни и здоровья малыша.
Всегда ли при болезни следует сдавать клинические анализ крови и мочи?
Ещё раз повторим, что общий анализ крови и мочи являются дополнительными тестами, которые назначает врач. Они помогают уточнить диагноз, предполагаемый в результате осмотра, и проследить динамику развития заболевания. В начале заболевания общий анализ крови не всегда успевает отреагировать на развитие инфекционного процесса, поэтому его следует сдавать спустя несколько дней от начала заболевания. Общий анализ мочи необходим в ходе диагностического поиска очага инфекционного процесса, полезен в оценке того, достаточно ли пьёт пациент, а также для получения другой важной для доктора информации. Обычно назначается в тандеме с анализом крови.
Всегда ли назначается антибиотик при отите?
Не всегда. Только если отит имеет бактериальную природу, на что может указывать выраженная клиническая картина в виде острой боли, высокой температуры и интоксикации (проявляется слабостью-вялостью, отсутствием аппетита и упадком сил). Вероятность антибактериальной терапии выше у детей младше двух лет из-за возрастных особенностей их организма. Однако, зачастую отиты имеют вирусную природу и антибиотик в этой ситуации бесполезен. В зависимости от возраста, степени выраженности симптомов и числа эпизодов болей в ушах в прошлом у ребенка, врач может принять решение понаблюдать за малышом несколько дней. Бывает, что через некоторое время антибиотик все-таки оказывается нужным (вирусная инфекция осложняется бактериальной). Тогда доктор его назначит. Однако заранее невозможно определить кому из пациентов понадобится антибиотик, а кому нет.
Какие препараты всегда следует назначать с антибиотиком (пробиотики, антигистаминные). Нужны ли они?
Нет таких препаратов, которые нужно обязательно назначать с антибиотиками.
Эффективность одновременного с антибиотиками пробиотических препаратов в настоящее время достаточно не доказана. В то же время, кисломолочные продукты, которые содержат «живые микробные культуры», могут быть частью здорового питания и помочь пищеварению, если ребенок нормально усваивает кисломолочные продукты.
Единственным показанием для назначения антигистаминных препаратов является аллергия.
Имеет ли значение форма введения (орально (через рот), внутримышечно, внутривенно), форма (таблетки, сироп) для эффективности терапии?
Педиатрические лекарственные средства разрабатываются так, чтобы наилучшим образом соответствовать возрасту, физиологическому состоянию и требованиям лечения ребенка. Таблетки, сиропы эффективны как и инъекционные формы препарата, и, в рекомендованных дозах, практически всегда создают достаточную терапевтическую концентрацию лекарственного вещества в крови.
Преимущество внутривенного доступа:
Безусловно, постановка внутривенного катетера связана с некоторым дискомфортом, однако этот девайс может работать для пациента несколько суток. Внутривенным доступом чаще пользуются в стационарах, так как его применение требует специальных навыков. Также он практикуется там, где нужно получить быстрый эффект – в критических ситуациях, при выраженных, жизнеугрожающих инфекциях, если пациент не может достаточно пить и пр.
Преимущества пероральной формы:
Неинвазивные формы введения являются предпочтительными для домашнего использования. В современной педиатрии принято считать, что внутримышечные инъекции – это форма насилия над детьми, поэтому список препаратов, который применяется таким образом, максимально короткий – некоторые формы витамина К, вакцины, некоторые гормоны. Каждый эпизод немотивированной боли и стресса – это плохо, особенно для детей, рожденных недоношенными. К ребенку важно находить подход, обеспечивать психо-эмоциональное благополучие.
Если ребенку прописаны антибиотики, нужно закончить курс и принимать их точно в соответствии с указаниями. Не рекомендуется пропускать приём лекарственного препарата или прекращать его, не поговорив с врачом. Такой подход уменьшает вероятность развития устойчивости бактерий к антибиотикам.
Всегда ли проводится внутрикожная проба перед использованием антибиотика?
Гиперчувствительные (аллергические) реакции непредсказуемы и могут возникать у некоторых пациентов, даже если они принимали антибиотик в прошлом без реакции. К сожалению, аллергия может иметь серьезные, а иногда и смертельные последствия. Однако, чрезмерная диагностика лекарственной аллергии приводит к ненужному использованию антибиотиков более широкого спектра, способствующих появлению возбудителей с множественной лекарственной устойчивостью. По этой причине внутрикожная проба не используется перед применением каждого антибиотика.
Если у пациента были нежелательные реакции на антибиотик, важно обратиться к педиатру, который, возможно, направит вас к аллергологу, если сам будет не в состоянии подтвердить или исключить аллергию. В случаях подтвержденной лекарственной аллергии важно установить перекрестную потенциальную реактивность с другими лекарственными средствами (например, пенициллинами и цефалоспоринами).
Особенности назначения антибиотиков у недоношенных детей с особенностями (сенсоневральная тугоухость, БЛД, стома, кардиологические, неврологические нарушения)?
Часто недоношенные дети имеют хронические заболевания, которые влияют на функции отдельных органов и систем. Это может быть причиной особенностей применения некоторых лекарственных препаратов, в том числе, и антибиотиков. Например, пациенты с сенсоневральной тугоухостью должны сообщать медработникам о своем диагнозе, чтобы была возможность избежать применения ототоксичных антибиотиков (гентамицин, амикацин, эритромицин, кларитромицин, азитромицин, ванкомицин, тетрациклин). Для детей с БЛД самое важное — не провоцировать приступы бронхоспазма, поэтому им рекомендуют пероральный, ингаляционный и внутривенный способы введения лекарственных средств. У малышей с выведенной стомой, может быть нарушено всасывания в желудочно-кишечном тракте. По этой причине пероральный прием антибиотиков может быть неэффективным, и возможно им предпочтительнее антибактериальные препараты вводить внутривенно. К каждому пациенту очень важно подходить индивидуально, учитывая его особенности развития, психологический комфорт и цель лечения.
Учитывается ли АБ терапия в реанимации при лечении в дальнейшем?
В каждом случае врач решает этот вопрос индивидуально, исходя из клинической картины и наиболее вероятного возбудителя заболевания. В данном случае надо иметь в виду, что инфекция, которая была раньше, могла быть вызвана не теми же бактериями, что в настоящее время. Следовательно, лечение может не совпадать.
Насколько оправданно назначение ототоксических АБ в реанимации?
К сожалению, прогресс в снижении смертности недоношенных детей сопровождается повышением риска нарушений развития, особенно у детей с низкой массой тела при рождении (менее 1500 г). Риск сенсоневральной тугоухости у таких маленьких недоношенных особенно велик – 0,5-2,4%.
Однако, ототоксичные антибиотики, к сожалению, не единственный фактор потери слуха у недоношенных пациентов отделения интенсивной терапии новорождённых.
Назначение потенциально ототоксичных антибиотиков – это всегда баланс неоспоримой пользы от предотвращения и лечения жизнеугрожающих инфекционных заболеваний (например, листериоз или внутрибольничная инфекция) и возможного вреда от потенциальных побочных эффектов. Мировая медицинская наука постоянно работает над снижением этого вреда, однако хронические заболевания, характерные для детей, рожденных недоношенными, – это по-прежнему плата за спасение жизни и выхаживание пациента. Стоит заметить, что по многим из этих проблем достигнут значительный прогресс, и та же сенсоневральная тугоухость встречается достаточно редко, однако, как и раньше, чем меньше вес и срок гестации недоношенного ребенка, тем больше вероятность развития осложнений. С той только разницей, что понятие критического гестационного возраста и массы тела для развития осложнений у большинства недоношенных, постоянно снижается.
Здоровья вам и вашим детям!
Татьяна Позняк, Андрей Витушко, кмн, врачи отделения анестезиологии-реанимации с палатами для новорождённых детей РНПЦ «Мать и дитя».
Антибиотики в педиатрии. (Необходимые знания для родителей).

Что же такое антибиотик? Это химиотрерапевтические средства, действующие на возбудителей заболеваний, препятствующие росту и размножению в организме. Промышленные масштабы изготовления препаратов осуществляют путем биосинтеза. Во многих случаях антибактериальные препараты детям назначаются необоснованно, главным образом при острой респираторной вирусной инфекции.
Что не делают антибиотики:
Существуют четкие принципы (правила) применения антимикробных препаратов.
До конца 70-х годов прошлого столетия к назначению детям ЛС (лекарственных средств) относились очень упрощенно, рассматривая ребенка как уменьшенную модель взрослого человека, и в зависимости от того, как мал был ребенок, снижали дозу ЛС. Так, новорожденным назначали 1/24 часть дозы взрослого, а детям — 1/8-¼ часть дозы в зависимости от возраста. Развитие науки (возрастной физиологии, молекулярной биологии, иммунохимии и генетики), бурное развитие педиатрии в последние десятилетия прошлого века позволили по-новому оценить проблему фармакотерапии в педиатрии. В настоящее время стало очевидно, что если организм взрослого представляет собой саморегулирующуюся биологическую систему со стабильной активностью большинства органов и систем, кардинальной характеристикой детского организма является постоянное изменение физиологических процессов. Более того, каждая из систем жизнеобеспечения имеет в своем постнатальном развитии несколько критических периодов, связанных или с периодом максимального роста, или со становлением функции, или и с тем, и с другим процессом одновременно. Например, критическим периодом для сердечно-сосудистой системы ребенка является возраст от 10 до 15 лет, а для эндокринной – первая неделя жизни и период от 13 до 18 лет, для дыхательной системы – первые 18 месяцев жизни. Но в целом наиболее интенсивные изменения важнейших органов и систем, обеспечивающих постоянство внутренней среды организма, приходится на период первых трех лет жизни. Они наиболее значимы в первый год жизни, подвержены наибольшим изменениям в первый месяц жизни, а в неонатальном периоде – в первые 6-суток жизни, причем каждые сутки этого периода имеют свои характеристики гомеостаза.
3. Также важным моментом считается возрастное ограничение некоторых препаратов, или некоторые препараты нельзя использовать в определенные жизненные периоды. Например тетрациклины, которые нельзя использовать во время беременности и у малышей до 8 лет, из-за пагубного влияния на зубы ребенка (тетрациклиновые зубы). 4. В обязательном порядке необходимо решить вопрос о способе введения антибиотика и с какой кратностью его необходимо вводить. На самом деле очень мало заболеваний, при которых необходимо назначать препараты для внутримышечного введения. Поэтому, чаще, препараты назначают принимать через рот.
Существует группа препаратов, которые не назначаются детям при обычных условиях, они используются исключительно по жизненны показаниям, когда просто не существует других вариантов. При «стандартных» заболеваниях, которые отлично лечатся в поликлиниках и даже стационарах, такие препараты не применимы. В противном случае такие препараты могут принести больше вреда, чем пользы. К ним относится «левомицитин», который до сих пор используют нерадивые мамы при поносе у ребенка. Данный антибиотик «очень тяжелый» и довольно токсичный, особенно пагубно действует на систему кроветворения. Прием курса, или даже одной таблетки, у детей раненого возраста может спровоцировать развитие опасного вида анемии – апластической. При этом заболевании происходит угнетение кроветворения. Если не вмешаться в процесс, то малыш может погибнуть. Конечно, это осложнение встречается довольно редко, но при современном уровне развития медицины не стоит подвергать малыша такому риску. Существуют препараты гораздо безопаснее и «мягче» действующие. На сегодняшний день нет такого заболевания, при котором показано использование исключительно «левомицитина» и не было бы возможности его заменить. Тем более если речь идет о поносе! К группе запрещенных антибиотиков у детей относится и тетрациклины, которые способны нарушить минерализацию зубов и спровоцировать сложное заболевание не кариозного происхождения – «тетрациклинновые зубы». При этом заболевании зубки ребенка черные, хрупкие, эмаль скалывается. Эти антибиотики запрещено принимать не только деткам, но и беременным женщинам. У детей в возрасте до 12 – 14 лет запрещены такие препараты как фторхинолоны, которые мощные, эффективные, но довольно токсичные для незрелых органов ребенка. Такие препараты запрещены к использованию, из-за недостаточности данных, но при исследовании на животных, было выявлено формирование пороков развития суставов, причиной которых является употребление данной группы антибиотиков. Исследования на малышах не проводилось, по этим причинам фторхинолоны были запрещены к использованию в широкой практике. Только в реанимациях, под строгим контролем доктора при формировании инфекции, которая устойчива к остальным антибиотикам возможно использование данных препаратов. Отдельного внимания заслуживает «Бисептол», которым лечили малышей много лет назад. Претензий к данному препарату немало: во-первых, препарат не убивает патогенные микроорганизмы, а сдерживает их рост. Препарат давно и широко известен и за это время микроорганизмы успели сформировать устойчивость. Наряду со своей практически бесполезностью, всплывают побочные эффекты – тяжелые поражения кожи и печени, угнетение продуцирования кровяных клеток.
Правила приема антибиотиков
2. Принимают антибиотик, запивая водой, а ни в коем случае не молочными продуктами или соком.
3. Важно пройти весь курс антибиотикотерапии, обычно это 5 – 7 дней. Зачастую, мамочки считают, что не стоит пить антибиотики весь курс, зачем «травить» ребенка, при первых симптомах улучшения препарат отменяется родителями. В итоге, «не уничтоженные» микроорганизмы спустя некоторое время снова активируются, но уже с устойчивостью к ранее назначенному препарату, что существенно осложняет лечение. Разгневанные родители считают виноватыми докторов, хотя на деле виноваты сами. При приеме антибиотиков, особенно в первое время, необходимо следить за самочувствием малыша, в случае если после приема препаратов не наступает улучшение в течение нескольких дней, скорее всего препарат просто не эффективен в отношении возбудителя заболевания, и его необходимо сменить.
5. Часто антибиотики назначают с антигистаминными препаратами. Этого делать не надо. Антигистаминные препараты назначают пациентам по показаниям.
После антибиотиков

Можно ли заменить антибиотики?
Во-первых, нет точных клинических исследований, которые бы подтверждали эффективность этих препаратов. И в погоне за мнимой выгодой, «зачем травить ребенка антибиотиками» можно только нанести вред здоровью малыша. Замена антибиотиков слишком заботливыми родителями в большинстве случаев запускает механизм осложнений, заболевание легко перетекает в сложные формы.
Во-вторых, назначение антибиотиков строго регламентировано специальными протоколами, на каждое заболевание. Данными стандартами пользуются все специалисты детской практики.
В-третьих, назначение антибиотиков – целая наука, и если организм ребенка способен справиться самостоятельно без назначения сильнодействующих препаратов, антибиотики не назначаются.
Родители должны понимать, что организм ребенка сложный механизм, в котором все связано и для понимания его работы и соответственно лечения необходимо иметь медицинское образование. Стоит помнить, что на кону стоит здоровье ребенка, и замена препаратов, или несоблюдение рекомендаций может «аукнуться» серьезными проблемами, пусть даже не сразу!
При заболевании, важно своевременно обратиться к врачу, получить квалифицированную помощь и советы по уходу за вашим ребенком.
Записаться на прием к специалистам
педиатрического отделения КБ № 122
можно по телефону: +7(812) 558-99-76