какую точку массировать при ушной боли
УЗ «Могилевская городская больница скорой медицинской помощи»
РЕФЛЕКТОРНЫЕ ЗОНЫ
Рефлекторные зоны, связанные с позвоночником
Для трудового потенциала большинства стран боли в спине служат причиной ежегодных потерь миллионов человекодней. Ничего неожиданного в этом нет — ведь позвоночник является основной частью скелета, так что любое нарушение его функции неизбежно ведет к ухудшению состояния организма человека в целом.
Рефлекторные зоны, соответствующие позвоночнику, расположены вдоль внутренних краев подошв обеих ног, на линии, соединяющей внутреннюю часть пятки с основанием большого пальца. Можно выявить все точки повышенной чувствительности, лежащие на этой линии, для этого следует помассировать область, лежащую вдоль этой линии, пальцами рук. Обнаружив точку повышенной чувствительности, ее нужно как следует размять. Верхний конец линии из биологически активных точек, то есть точка, лежащая у основания большого пальца ноги, соответствует участку позвоночника на уровне плеч.
Лечение нарушений функции позвоночника методами рефлексотерапии
При таких неприятностях со спиной, как люмбаго (прострел), следует массировать не только биологически активные точки, связанные с позвоночником, но и точки, связанные с головным мозгом и эндокринной системой. Так как мускулы являются одновременно дополнением и «противовесом» костям скелета и участвуют во всех движениях, совершаемых человеком, при болях в спине необходимо стимулировать и мускулатуру. Следует массировать мышцы, по возможности глубоко погружая в них пальцы. Закончив массаж одной группы мышц, нужно переключиться на другую.
Боли в спине могут возникать в результате неправильной осанки, чрезмерного напряжения той или иной группы мышц или из-за плоскостопия. Необходимо учитывать все возможные причины боли и воспринимать проблему не как совокупность различных симптомов, но как единое целое. Для облегчения болей в спине особенно полезны физические упражнения и ходьба, ведь при физической активности разрабатываются и укрепляются самые разные группы мышц. Быстрая ходьба обычно не имеет противопоказаний, однако бег полезен не всегда и может даже вызвать обострение некоторых заболеваний.
Для уменьшения болей в спине, в частности, в нижней ее половине, в рефлексотерапии нередко воздействуют на мышцы ног. Следует выполнять массаж мышц, расположенных на задней поверхности бедра, обычно такой массаж осуществляется путем попеременного надавливания и пощипывания пальцами обеих рук. Следует обрабатывать всю область бедра — от границы с ягодицей до внутренней стороны колена. Проведите такой массаж обеих ног, особое внимание уделяя напряженным мышцам, и вы почувствуете, что боль в спине проходит, а общее состояние организма значительно улучшилось.
Изучив рисунки 1, 2, 3, 4, 5, 6, можно обнаружить, что на руках и ступнях расположено множество биологически активных точек, связанных с плечами, бедрами и шеей. При работе над общими расстройствами опорно-двигательного аппарата полезно выполнять тщательный массаж областей, связанных с такими частями тела, как шея и плечи, а также проводить стимуляцию точек воздействия на головной мозг, солнечное сплетение, эндокринную систему, различные части скелета, эндокринные железы и т. д. Для лечения таких состояний, как бурсит (воспаление сустава), боль в суставах, постоянное напряжение мышц шеи и т. п. следует выполнить общий рефлексотерапевтический массаж, который должен включать в себя стимуляцию биологически активных точек, соответствующих различным частям скелета, а также нервной, эндокринной, пищеварительной и кровеносной систем. Обычно то или иное расстройство следует лечить сочетанием стимуляции биологически активных точек, соответствующих больному органу, и точек, связанных с жизнедеятельностью организма в целом. Следует помнить, что в некоторых случаях неизбежно хирургическое вмешательство — например, когда требуется имплантация искусственного тазобедренного сустава.
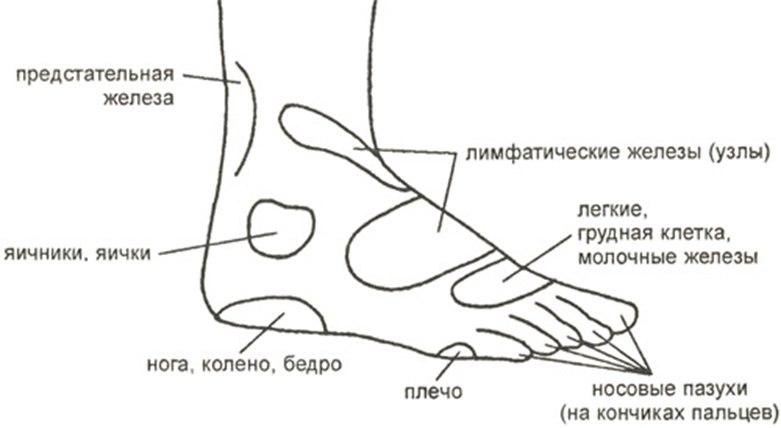
Рисунок 1.
Рефлекторные зоны, расположенные на наружной стороне стопы
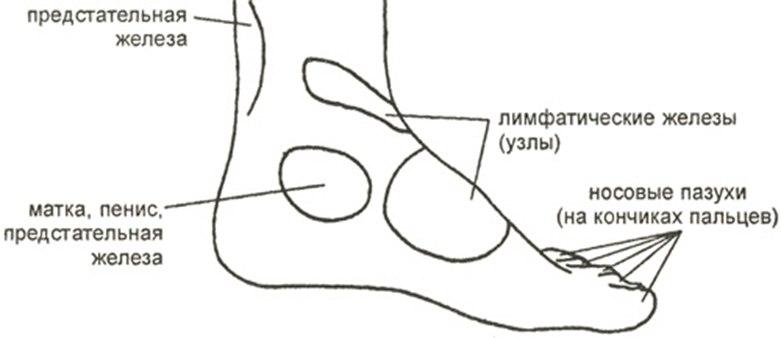
Рисунок 2.
Биологически активные области, расположенные на внутренней стороне стопы
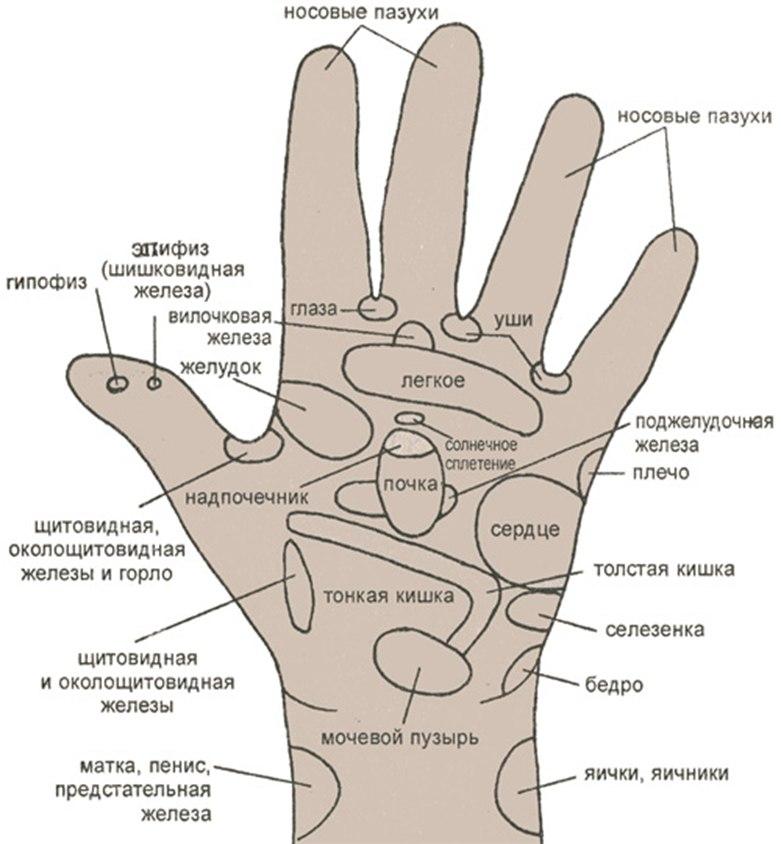
Рисунок 3.
Основные рефлекторные зоны, расположенные на ладони левой руки
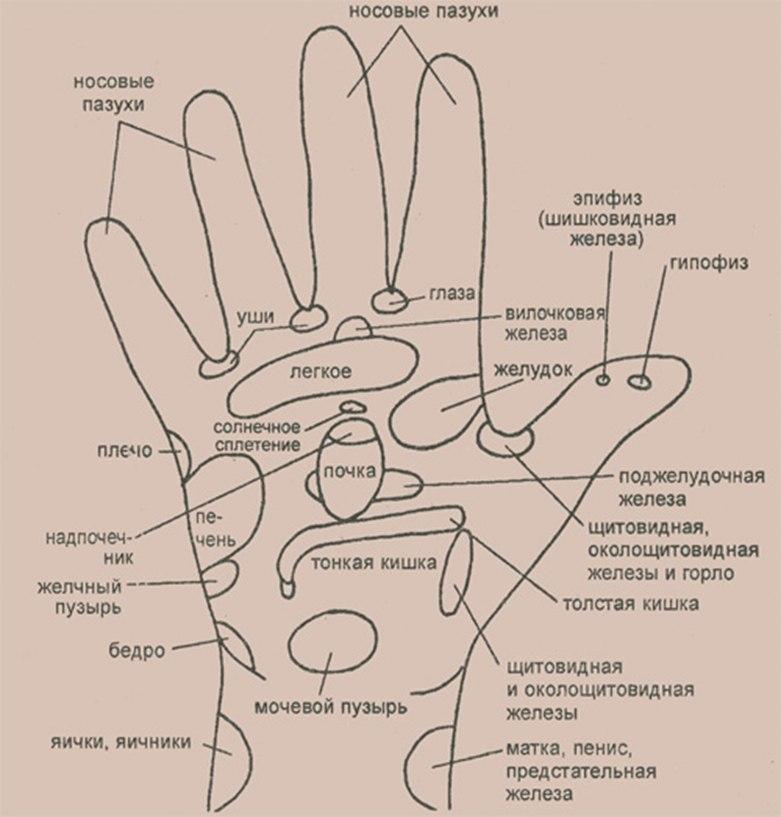
Рисунок 4.
Основные рефлекторные зоны, расположенные на ладони правой руки
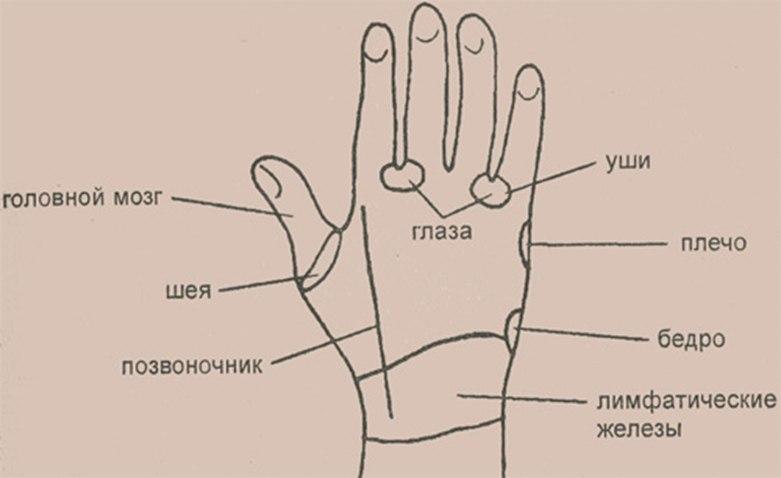
Рисунок 5.
Рефлекторные зоны, расположенные на обратной стороне ладони
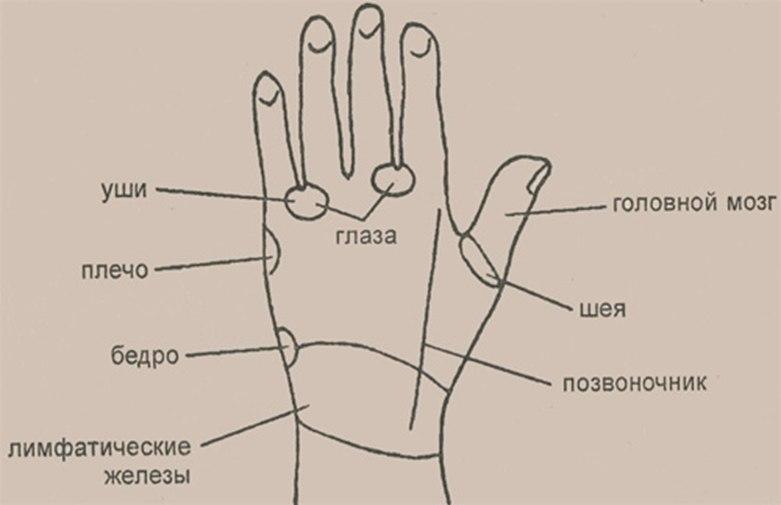
Рисунок 6.
Рефлекторные зоны, расположенные на обратной стороне ладони
Нередко источником боли и дискомфорта является коленный сустав. При подобных состояниях полезно произвести надавливание большим и средним пальцами на боковые поверхности коленного сустава, на точки, расположенные у окончания бедренной кости. Такое воздействие должно продолжаться несколько секунд, при этом следует постепенно усиливать давление (однако не допускайте возникновения болевых ощущений). Повторите те же действия для точек, расположенных у начала большой берцовой кости, примерно в двух сантиметрах ниже первой пары точек.
Лечение артрита методами рефлексотерапии
Артрит — это весьма распространенное заболевание суставов или позвоночника, проявляющееся в их воспалении. К симптомам артрита относятся боль, опухания, ограничение подвижности сустава и покраснение прилегающих участков кожи. Наиболее распространены такие разновидности артрита, как остеоартрит и ревматоидный артрит.
При остеоартрите поражаются хрящи, являющиеся частью сустава, а также прилегающие кости. Часто хрящ разрушается, а на его месте возникают костные образования, называемые остеофитами. Такие образования затрудняют работу сустава и являются причиной сильных болевых ощущений.
Ревматоидный артрит является второй по распространенности формой артрита (после остеоартрита). Чаще всего эта разновидность артрита поражает ступни, лодыжки, запястья и пальцы, при этом происходит опухание сустава и воспаление синовиальной сумки (перепончатой оболочки сустава). Все это может привести к разрушению хрящей и костей сустава, а иногда — и к полной его дисфункции.
Лечение остеоартрита и ревматоидного артрита методами рефлексотерапии
При развитии описанных заболеваний следует выполнять массаж биологически активных точек, связанных с пораженными областями. Напоминаем, что для ускорения процесса выздоровления следует также стимулировать рефлекторные зоны, связанные с жизнедеятельностью всего организма. Особое внимание следует уделять стимуляции эндокринной системы.
В поисках методов лечения ревматоидного артрита медики выяснили, что использование гормона кортизона, вырабатываемого надпочечниками животных, значительно облегчает протекание этой болезни, однако такое облегчение является весьма кратковременным. Кроме того, при применении кортизона возникали различные побочные эффекты, в том числе повреждения мышц и костей, развитие язвы желудка и кровотечений, нарушения в работе нервной системы и желез, вырабатывающих гормоны. Таким образом, медикаментозное лечение кортизоном является нежелательным, однако не стоит забывать, что этот гормон вырабатывается и самими надпочечниками, а именно их корковым слоем. Если мы заставим собственные надпочечники увеличить выработку этого гормона, то ни о каких побочных эффектах в этом случае не будет и речи. Этого можно добиться при помощи рефлексотерапии. В нижней части спины, между первым и вторым поясничными позвонками, примерно в пяти сантиметрах выше копчика, находится биологически активная область, стимуляция которой весьма полезна при артрите. Массаж этой зоны в значительной степени облегчает протекание ревматоидного артрита. Для правильной стимуляции этой области следует установить палец на обнаруженную болезненную точку и в течение нескольких секунд постепенно увеличивать давление на нее. Такое действие нужно повторить несколько раз. Помимо ревматоидного артрита, массаж этой точки полезен и при таких заболеваниях, как астма и бурсит.
Как и при болях в спине, для лечения артрита следует выполнять стимуляцию прилегающих к больному суставу мышц. Массаж мышц производится посредством оказания давления на них пальцами рук, при этом следует двигаться перпендикулярно направлению мышечных волокон и пытаться как можно глубже погрузить пальцы в мышечную ткань. В первое время это может вызывать дискомфорт и жжение в мышцах, однако через некоторое время неприятные ощущения пройдут. Данная методика расценивается многими специалистами в области рефлексотерапии как весьма действенная.
Воспаление тройничного нерва
Тройничный нерв представляет собой узел, из которого образуются три «ветви», выходящие непосредственно из ствола головного мозга. Три «ветви» достигают непосредственно лица человека, снабжая его нервами и связывая с центральной нервной системой.
Тройничный нерв выходит из черепа через три различных отверстия. Первая «ветка» выходит через симметричные точки, которые находятся немного выше бровей человека (так называемый глазной отросток). Вторая, выходя, проходит по обеим сторонам носа (чуть ниже области глаз и близко к щекам) и поэтому называется верхнечелюстной, третья «ветвь» выходит в области нижней челюсти (нижнечелюстная) по направлению от уголков рта к его центру.
При воспалении различных отростков тройничного нерва наблюдаются боли, локализированные в различных местах лица. При воспалении первой «ветви» боль возникает выше или ниже надбровного дуги, в области лба и в передней части височной области головы. При воспалении второй и третьей «ветки» тройничного нерва боли возникают соответственно в верхней и нижней челюстях, что, в свою очередь, становится причиной сильнейшей зубной боли.
Далее мы расскажем о видах невралгии, причинах возникновения и способах лечения. Но если вы прямо сейчас испытываете нестерпимую боль, запишитесь к нам на прием. Во время записи сообщите администратору о том, что вам нужна экстренная помощь, вам подберут ближайшее время для приема. Запись к стоматологу ведется по телефону 8 (495) 033-00-63 или через форму записи онлайн.
Виды невралгии тройничного нерва
Невралгия тройничного нерва подразделяется на два вида. Первый – так называемая истинная невралгия тройничного нерва – представляет собой целостное заболевание, вызванное в большинстве случаев сдавливанием нерва или нарушением кровоснабжения. Второй вид – вторичная невралгия тройничного нерва – является симптомом общего заболевания организма. Это может быть опухоль или серьезное инфекционное заболевание.
В большинстве случаев врачи диагностируют воспаление одного из отростков тройничного нерва, но в некоторых ситуациях случается воспаление сразу двух или трех отростков. Воспаление может поразить как одну сторону лица, так и обе, причем в различном сочетании.
Причины воспаления тройничного нерва
Врачи полагают, что основная причина воспаления тройничного нерва – сдавливание его либо внутри черепной коробки, либо вне её. Внутри черепа тройничный нерв может быть сдавлен в результате образования опухолей, в большинстве случаев возникающих как следствие каких-либо травм головы.
Также довольно распространенной причиной воспаления тройничного нерва является внутреннее венозное или артериальное смещение.
Среди других причин невралгии тройничного нерва можно назвать:
Чаще всего воспалением тройничного нерва заболевают женщины в предпенсионном и пенсионном возрасте (обычно от пятидесяти до семидесяти лет). Если невралгия тройничного нерва диагностирована молодому человеку или девушке, то, скорее всего, её причиной является изменение артерий склеротического характера либо сильное расширение сосудов.
Как проявляется воспаление тройничного нерва
Главный симптом воспаления тройничного нерва – сильные боли, которые возникают в лицевой части. Боли действительно обладают мощной силой и стреляющим характером, поэтому пациенту очень тяжело спокойно переносить болевые приступы. Боль усиливается при совершении малейших действий мышцами лица и челюстями – зевании, пережевывании, смехе, проведении ежедневной гигиены полости рта. При этом чувствительность кожного покрова на воспаленной стороне лица снижается.
Очередной болевой приступ сопровождается быстрым расширением зрачков пациента и таким же стремительным сокращением мимических мышц. Может начаться повышенное слезоотделение.
Боли при невралгии тройничного нерва имеют сильный, но не постоянный характер. Боль возникает на несколько секунд и прерывается на некоторое время. Но если промежутки между болевыми приступами короткие, то создается впечатление, что боль носит постоянный характер.
Невралгия тройничного нерва опасна тем, что перерыв между приступами может составлять и несколько недель, а иногда даже и несколько месяцев. Но по истечении этого срока боль непременно возвращается. Долгий перерыв не означает, что заболевание прошло, поэтому если уже один раз вы заметили у себя симптомы невралгии, то необходимо незамедлительно обращаться к врачу.
Почему при воспалении тройничного нерва болят зубы
Как воспаление тройничного нерва связано с зубами? Связь здесь самая прямая. Во-первых, сильная боль во время приступов «отдает» в верхнюю либо нижнюю челюсти (в зависимости от того, какой отросток нерва воспален), а иногда и в обе челюсти. От этого возникает сильная и нестерпимая зубная боль.
Во-вторых, те нервы, которые находятся в верхних и нижних зубах и деснах, напрямую связаны с тройничным нервом. Второй отросток тройничного нерва иннервирует верхние зубы и десну, а третий, соответственно, нижнюю челюсть и десну.
Повредить тройничный нерв можно и при проведении ряда манипуляций с зубами. Неудачное удаление зубов или неграмотное проведенное пломбирование, хирургическое вмешательство в строение челюсти, окончившееся неудачно, и травмы могут стать причинами невралгии тройничного нерва.
Очень важно отличить воспаление тройничного нерва от других заболеваний полости рта, в частности пульпита – воспаления внутренних зубных тканей. Характерным признаком воспаления тройничного нерва является то, что, несмотря на сильную боль, не повышается чувствительность зубов при их контакте с холодными и горячими блюдами, а переохлаждение или нагревание не провоцирует начала нового болевого приступа. Острая чувствительность зубов является симптомом пульпита.
При повреждении тройничного нерва в области челюсти возникает острая зубная боль, боль в подбородке, ушах и иногда – в нижней губе. Боль может становиться все более интенсивной, и часто после приступа пациент продолжает чувствовать тупые болевые ощущения.
Лечение воспаления тройничного нерва
Первый этап лечения воспаления тройничного нерва – медикаментозный. Он направлен на снижение силы и частоты болевых ощущений у пациента. Чаще всего врачи прописывают пациенту, страдающему невралгией тройничного нерва, противосудорожные препараты. Также применяются успокаивающие средства.
Хороший лечебный эффект имеют физиотерапевтические процедуры, а также рассасывающая терапия для снятия воспалительного процесса. Далее врач может порекомендовать применение лазерного лечения, при котором лазер направляется накожно в области выхода отростков тройничного нерва из черепа.
Наша клиника расположена в одном здании с многопрофильной клиникой «Диамед на Щелковской», где для пациентов Стоматологии организованы особые условия получения физиотерапевтических процедур. Физиотерапевтический кабинет клиники оборудован современной аппаратурой, в том числе и лазерным физиотерапевтическим аппаратом, с помощью которого вы почувствуете облегчение уже после первой процедуры. Уйдет боль, вы сможете вернуться к нормальному питанию. Запишитесь на прием к стоматологу по телефону 8 (495) 033-00-63 или через форму записи онлайн. Врач поставит точный диагноз и направит вас на лечение.
Если вас сильно мучает боль, а к нам вы еще по каким-то причинам не записались, то её можно облегчить народными средствами. Возьмите одну столовую ложку тысячелистника, залейте стаканом кипятка, дайте настояться в течение одного часа и процедите. Настойку нужно принимать по одной столовой ложке перед едой три-четыре раза в день.
Стреляет в ухе. Что делать?
Боль в ухе, особенно стреляющего, резкого характера – крайне неприятное ощущение. Она может серьезно нарушить планы, не дает сосредоточиться и заставляет искать удобное положение, чтобы облегчить состояние.
Обсудим подробнее возникновение этого симптома и тактику действий.
Стреляет в ухе у здорового человека
При длительном нахождении на сильном ветру без шапки или защитных наушников, в области уха образуется небольшая гематома, из-за которой вы и чувствуете боль. В этом случае никаких действий предпринимать не нужно, дискомфорт пройдет в течение 4-5 дней.
Для устранения проблемы необходимо чаще зевать, жевать жевательную резинку или глотать, чтобы устранить перепад давления и дискомфорт.
Заболевания уха и стреляющая боль
Острые стреляющие ощущения возможны в силу болезненных причин – патологий наружного, а также среднего и внутреннего уха.
Сюда можно отнести: различные формы отитов (воспаление уха), а также евстахеит и опухолевые процессы в ушах.
Отиты – это инфекционно-воспалительные процессы, возникающие в области наружного и среднего уха. Они лидируют среди причин обращения к врачу с жалобами на то, что стреляет ухо.
Обычно инфекция проникает в уши при наличии инфекций в области носа и горла – это осложнение ринитов, тонзиллитов, фарингитов, гайморитов или ларингитов.
Причиной боли в ухе может стать искривление носовой перегородки, повреждения самой раковины уха, попадание воды или инфекция кожи при чистке ушей.
Отиты бывают трех типов – соответственно каждой части уха – наружные, средние и внутренние.
Наружный отит в основном захватывает область слухового прохода, и возникает при попадании в ухо воды или при травмах наружного прохода с попаданием инфекции.
Типична стреляющая боль, общее недомогание, выделения из уха. Лечить заболевание нужно только под руководством врача: обычно рекомендуются капли или лечебные турунды с лекарствами.
Средний отит возникает при воспалении полости среднего уха, в том числе, с накоплением гнойного экссудата. Среди ключевых жалоб – стреляющая боль в ухе, температура, недомогание, на фоне уменьшения боли возможно выделение из уха гноя. Важно лечить средние отиты не только для того, чтобы уменьшить боль, но и чтобы предотвратить переход в хроническую форму.
Внутренний отит имеет специфическое название – лабиринтит, так как страдает улитковый механизм. Патология протекает очень тяжело, но возникает гораздо реже предыдущих форм.
Обычно это осложнение среднего отита, который люди пытаются вылечить самостоятельно. Реже лабиринтит возникает на фоне серьезных системных инфекций, например, туберкулеза.
Также стреляющая боль возможна при евстахиите – это воспаление слуховой трубы, которая соединяет полость среднего уха с носоглоткой. Реже причинами стреляющей боли могут стать опухоли в любой части слухового анализатора.
Стреляет в ухе без видимых причин
В некоторых случаях стреляющая боль в ухе есть, но воспалительного процесса или видимой патологии не выявляется.
В этом случае речь может идти об оталгии (так называют боль в ухе). Причинами подобных ощущений внутри уха могут становиться:
Если в ухе стреляет: что делать
Самый правильный шаг, если стреляет в ухе – это записаться к лор-врачу на ближайшее время. Врач может разобраться в причинах боли и подобрать наиболее верное лечение.
Но не всегда есть возможность посещения врача в ближайшее время, особенно, если боль возникла в ночь, во время поездки или в местах, где нет больниц.
Поэтому первым делом применяют обезболивающие, противовоспалительные средства:
Если на фоне боли в ухе есть признаки простуды и заложенности носа, помогут сосудосуживающие спреи или капли:
Полезны промывания полости носа спреями с морской водой, физраствором. А вот капли для ушей без разрешения лор-врача покупать не стоит. Они могут не только не улучшить состояние, но еще и навредить, если диагноз поставлен неверно.
Запрещено применять тепловые компрессы, закапывать в уши борный спирт. До визита к врачу нужно выходить на улицу только прикрывая ухо, не чистить самостоятельно слуховой проход ватными палочками или любыми растворами.
Также запрещено применение любых народных методов лечения.
Почему воспаляются лимфоузлы на шее, и что делать?
Лимфатические узлы – это своего рода биологический фильтр, защищающий организм человека от проникновения чужеродных патогенов. Они содержат специфические иммунные клетки-лимфоциты, которые подавляют активность рост и активность возбудителей различных заболеваний.
Аномальные размеры лимфатического узла – сигнал о том, что в организме происходит борьба с болезнью. Локализация находиться в зоне воспаления лимфатического узла. Это первые органы, которые страдают от удара, когда количество возбудителей значительно превышает норму.
Классификация шейного лимфаденита
Острый лимфаденит шеи, сопровождается сильными болями и покраснением лимфатических узлов. Поскольку это не самостоятельное заболевание, а симптом, сначала лечат не лимфатические железы, а саму болезнь. При хроническом шейном лимфадените лимфатические узлы значительно увеличены.
Зависимость конкретного лимфатического узла от заболевания
От области локализации увеличенных лимфоузлов можно сделать предположение по поводу того, о каком заболевании идет речь. Даже при самостоятельном определении причины произошедших в организме изменений не стоит заниматься самолечением, т. к. это может привести к необратимым процессам в организме.
Таблица – Локализация лимфатических узлов, зоны дренирования и причины увеличения
На буграх затылочной кости
Кожный покров задней части шеи и волосистой части головы
В области сосцевидного отростка
Среднее ухо, ушная раковина (справа или слева), височная часть скальпа
локальные инфекционные процессы;
В верхнем шейном треугольнике
Ухо, кожа лица, слюнные железы, зев и ротовая полость, слизистые носа, миндалины и язык
В нижнем шейном треугольнике
Органы шеи, кожа грудной клетки и верхних конечностей, подмышечные и шейные лимфоузлы
местные инфекционные поражения;
опухоли шеи и головы;
Органы брюшины и грудина
Кожный покров верхней части грудины
новообразования молочной железы;
Почему воспаляются лимфоузлы на шее
Лимфатические узлы расположены по всему телу и служат для того, чтобы обезвреживать патогены, инородные вещества или раковые клетки. С этой целью они производят определенный тип лейкоцитов и лимфоцитов. Каждый лимфоузел является, так сказать, фильтрующей станцией определенной области.
Если лимфатические узлы набухают только в определенных местах, это дает врачу доказательства возможных заболеваний. Опухшие лимфоузлы указывают на активность заболевания.
Увеличение лимфатических узлов также может указывать на наличие ВИЧ. Опухолевые заболевания (лимфолейкоз) могут влиять на сам организм. Укусы насекомых и аллергия также провоцируют появление данного симптома.
Вариации симптомов шейного лимфаденита
Клиническая картина зависит от типа возбудителя и тяжести первичного заболевания. При вирусной инфекции организма, лимфатические узлы увеличиваются, становятся болезненными, но все эти изменения исчезают сами по себе через несколько недель.
Однако при бактериальной инфекции симптомы воспаления лимфатических узлов на шее выглядят по-разному, т. к. такие заболевания обычно сопровождаются образованием и накоплением гнойных масс. Лимфоузлы на шее заметно увеличиваются, становятся твердыми и хорошо заметными.
Если наблюдаются вышеперечисленные симптомы, необходимо обратиться к врачу. Дело в том, что лимфаденит на начальной стадии гораздо легче вылечить. В запущенных случаях без хирургического вмешательства не обойтись.
Что делать при подобных симптомах
Лечение опухших лимфатических узлов всегда зависит от причины дискомфорта. В более тяжелых случаях, бактериальная инфекция являющаяся триггером, подлежит лечению антибиотиками. Если отек сохраняется более 2-3 недель или дискомфорт возвращается, следует принимать кардинальные меры.
При тактильном осмотре врач определит, является ли уплотнение жестким или мягким, подвижным или неподвижным, и вызывает ли прикосновение боль. Эта информация уже может быть чрезвычайно полезна для определения причины. Самолечение в данном случае недопустимо. Даже если при воспалении лимфоузлов на шее отсутствует высокая температура, консультация со специалистом является залогом скорейшего выздоровления и исключения вероятности развития осложнений.
Лечение шейного лимфаденита
Если увеличенные лимфатические узлы мягкие и безболезненные, значит, иммунная система активно действует против болезнетворных организмов. После того, как инфекция побеждена, размер узлов возвращается к норме.
Лечение шейного лимфаденита следует начинать с выявления причин инфекции и устранения источника. После гриппа, ангины, острых дыхательных путей лимфатические узлы возвращаются в норму без лекарств спустя некоторое время. В противном случае врач может назначить противовоспалительные препараты.
От точности диагностики будет зависеть методика лечения. Индивидуальная схема терапии разрабатывается только после получения результатов проведенного обследования.
Если медикаментозная терапия недостаточно эффективна, тогда проводится операция по удалению лимфоузлов – лимфодиссекция. Необходимость в хирургическом вмешательстве возникает для получения материалов, чтобы провести гистологическое исследование. Такой подход позволяет определить тип и стадию происходящих в организме нарушений и подобрать эффективную схему лечения.
Профилактика шейного лимфаденита
Чем лечить воспаленные лимфоузлы на шее, может ответить только опытный врач. Если вовремя не посетить специалиста, то не исключено, что в организме будет дальше прогрессировать заболевание. Если в процессе острого течения не принять меры, то болезнь становится хроническим, что значительно осложняет процесс выздоровления.



