какую функцию выполняет зародыш
Какую функцию выполняет зародыш
Функции семени
Отделяясь от материнского организма, семя может прорасти и дать начало новому растению.
Благодаря семенам, некоторые из которых имеют воздушные мешки, дочерние растения могут расти на расстоянии десятков километров от материнского. Прорастая на новых территориях, они занимают их и распространяются.
Семя выживает при таких неблагоприятных факторах, где листостебельное растение погибло бы. Именно семя дает возможность выжить зародышу растения во время зимнего холода, недостатка влаги, летнего зноя.
Строение семени
Прорастание семени
При этом вода поступает через семявход внутрь семени. Как только это происходит, питательные вещества начинают растворяться в воде, и становится возможным их усвоение для зародыша. При полном погружении в воду, в которой мало растворенного кислорода (кипяченая вода), семена могут погибнуть из-за нехватки кислорода.
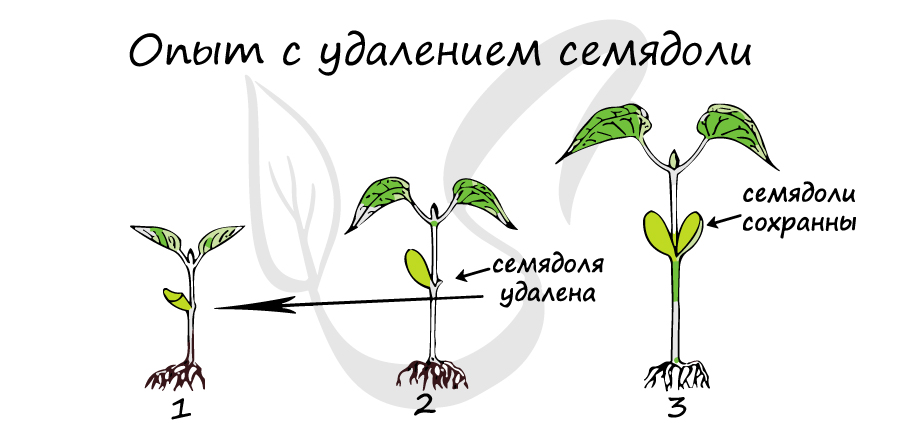
Как видно из картинки выше, удаление семядоли значительно замедляет рост и развитие растения (у 1 и 2 растения слева). У растения справа (3) сохранены обе семядоли, оно опережает в росте и развитие растение (2).
В данном случае руководствуются общим правилом: чем меньше семена, тем более поверхностно их закладывают. Семена фасоли закладывают на 4-5 см, а очень мелкие семена, не закапывая, сеют на самой поверхности почвы: семена земляники, мака, мяты, наперстянки, подорожника.
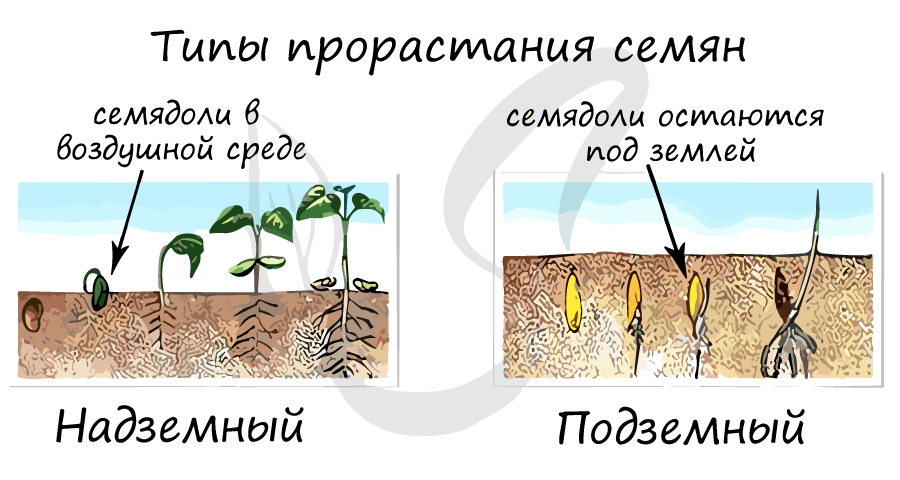
Типы прорастания семян
При надземном типе прорастания семядоли с почкой выносятся в воздушную среду над поверхностью почвы и становятся первыми фотосинтезирующими листьями (зародышевые листья). Такой тип прорастания имеется у редьки, тыквы, фасоли, огурцов, лука, капусты, томатов.
Семядоли не выносятся на поверхность почвы, а остаются в ней. Поверхности почвы достигает только почка с первыми листьями. Характерно для гороха, дуба, лещины, пшеницы.
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Процесс развития эмбриона человека: современный взгляд
Процесс развития эмбриона – очень интересный и длинный путь от слияния яйцеклетки со сперматозоидом до того момента, с которого эмбрион превращается в плод. Этот процесс проходит в несколько этапов.
Периоды развития эмбриона человека
Процесс развития эмбриона в утробе матери происходит в два этапа. Эмбриональный период развития человека начинается с того момента, когда сперматозоид сольётся с яйцеклеткой и до конца восьмой недели. Затем начинается фетальный период развития эмбриона, он превращается в плод. Считают, что этот этап начинается с начала девятой недели и продолжается до конца беременности, то есть, до того времени, когда малыш увидит мир.
Процесс развития эмбриона человека по дням на первом месяце
После оплодотворения яйцеклетки сперматозоидом образуется зигота. Через несколько часов после оплодотворения начинается дробление клеток. Они называются бластомеры. Это первый период развития эмбриона человека. Количество клеток за четыре дня увеличивается в геометрической прогрессии от двух до 58. Из них 53 обеспечат процесс развития эмбриона, а три нужны для образования пуповины, хориона и плаценты. Вокруг зародыша находится оболочка оплодотворения, которая не даёт ему увеличиваться в размерах. На четвёртый день первого периода развития эмбриона он имеет величину 0,14 мм, по форме напоминает ягоду ежевику.
На пятые сутки образуется пузырёк с жидкостью, который называется бластоциста. С его помощью к моменту имплантации плодного яйца к слизистой матки разрушается оболочка оплодотворения. С этого момента ничто не мешает росту зародыша и его размеры, и масса станут быстрее увеличиваться.
На шестые или седьмые сутки с момента зачатия эмбрион, который находится в плодном яйце, спускается к месту своего пребывания до рождения – полость матки. Он уже увеличился до двух миллиметров и имплантируется в её стенку. Этот период развития эмбриона длится сорок часов. В организме женщины начинает вырабатываться специальный гормон – хорионический гонадотропин человека (ХГЧ), который сигнализирует о том, что произошла беременность и обязывает организм начать перестраиваться к новым условиям.
Процесс развития эмбриона продолжается на второй неделе. К восьмому дню он находится в эндометрии и начинает получать питательные вещества с материнской крови, та как его запасы уже закончились. В процессе развития эмбриона к концу второй недели происходит образование первичных ворсинок. Вот тут-то женщине надо быть начеку. Вторая неделя беременности очень опасна. Момент прикрепления зародыша к стенке матки – это первый критический период беременности.
Под влиянием различных факторов зародыш может не имплантироваться. Существует много факторов, которые влияют на правильное развитие эмбриона в этот период его развития:
С третьей недели эмбрион окружён эндометрием, он плотно прилегает к мышечному слою матки. В этот период развития эмбриона его клетки активно делятся, создаётся подобие кроветворной системы, формируется околоплодный пузырь. На этом этапе развития эмбриона происходит дифференциация клеток: каждая из них знает, за какой орган или систему будет отвечать в будущем.
На четвёртой неделе развития эмбриона можно зафиксировать, как сокращается сердечко крохи. Уже видны и ручки, и ножки, начинается процесс формирования жаберных дуг.
Развитие эмбриона человека по дням на втором месяце
На пятой неделе в процессе развития эмбриона увеличивается размер головки из-за быстрого деления клеток мозга. Утолщаются стенки сердца. Начинает формироваться прямая кишка, глотка, пищевод и желудок. Происходит формирование пуповины и начинается дифференциация пола. 6 неделя развития эмбриона вообще уникальна: сердце поделилось на камеры, происходит образования мозжечка и моста головного мозга. На руках уже видны пальчики. Маленький человечек на 6 неделе развития эмбриона уже имеет спинной мозг и черепномозговые нервы.
Как развивается эмбрион после шестой недели? Процесс развития эмбриона продолжается. Его размер достает 23милиметров. В этот период развития эмбриона формируется плацента, она начинает продуцировать гормоны. Развиваются бронхи, печень и сердечко, происходит процесс формирования яичек либо яичников в зависимости от того, какой закладывается пол.
В сроке 8 недель развитие эмбриона уже заканчивается. Это же человечек: видны носик, ушки, губки! Глаза на 8 неделях развития эмбриона прикрыты веками, формируются ушные раковины. 8 недель продолжалась дифференциация и развитие органов и систем. А полное развитие всех органов будет происходить на фетальной стадии развития эмбриона. С третьего месяца зародыш называется плодом.
Факторы, влияющие на развитие эмбриона
На развитие эмбриона влияет множество факторов:
На 6 неделе развития эмбриона особенно опасны для него внешние факторы и вредные привычки будущей мамы, так как они могут вызвать выкидыш.
Развитие эмбрионов при ЭКО
Различают следующие периоды развития эмбрионов при ЭКО (экстракорпоральном оплодотворении):
На эмбриологическом этапе производят оплодотворение яйцеклетки концентратом сперматозоидов спустя 4-6 час после чрезвагинальной пункции. Оплодотворённые яйцеклетки помещают на специальных средах в инкубатор. Там они будут развиваться до пятого дня. На пятый день эмбрион покидает яйцеклетку. Этот процесс называется хетчинг, он напоминает момент, когда птенцы вылупляются из яйца. На этом периоде развития эмбрион готов к подсадке. Дальше проводят подсадку эмбрионов.
Как же происходит процесс развития эмбрионов после ЭКО? Он происходит так же, как и при обычной беременности. Важен момент имплантации эмбриона. Врачи наблюдают за женщиной, берут необходимые анализы в день имплантации, через одну неделю и на четырнадцатый день после подсадки. Если эмбрионы прижились, то женщину наблюдают в обычном режиме.
Как проходит развитие эмбрионов после ЭКО по дням
Через 12 часов после оплодотворения наступает первая стадия развития эмбриона после ЭКО – зигота, у которой есть двойной набор хромосом. Через 24 часа клетки должны делиться. Их называют бластомерами. На третий день насчитывается от шести до восьми бластомеров. На этом этапе развития эмбрионов после ЭКО они могут прекратить развиваться и погибнуть, если обнаружится поломка генома.
На четвёртые сутки наступает стадия морулы, а к концу этого дня в моруле образуется полость, а бластомеры делятся на две группы, каждая из которых в последующем способна выполнять свою функцию. На пятые сутки развития эмбрионов после ЭКО наступает стадия бластоцисты. Именно на этой стадии эмбрион имплантируют в матку.
В результате оплодотворения в матке развивается новый организм. За время развития будущий малыш приобретает неповторимые, только ему свойственные черты. Нужно сделать всё необходимое, чтобы он вошёл в этот мир здоровым и счастливым.
Как образуются и устроены семена: процесс образования, особенности строения, специфика классификации
Как образуются семена растения?
Процесс образования семени
Семя представляет собой зачаток нового организма.
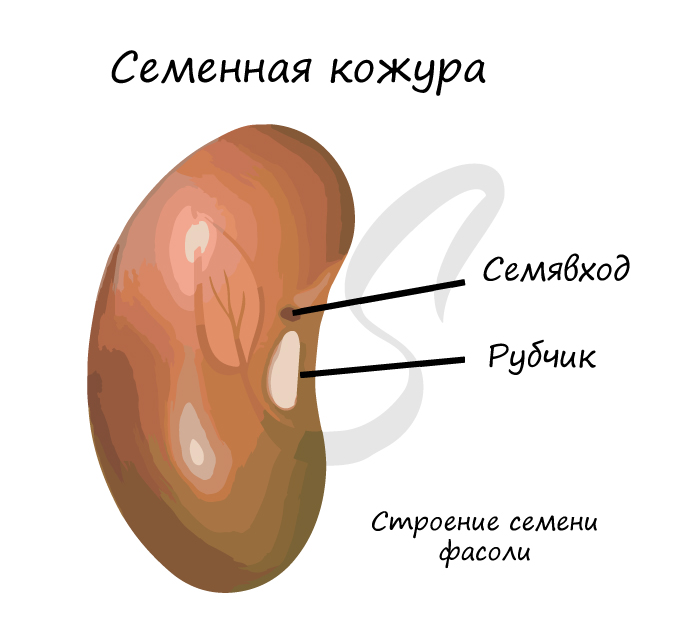
После того как произошло двойное оплодотворение, из семенного зачатка образуются семена. Семя состоит из зародышевого мешка и питательных веществ. У семян есть специальная защита в виде семенной кожуры, которая оберегает их от механических повреждений.
Деление ядер происходит в цитоплазме зародышевого мешка. Осуществляется образование множества клеток и, соответственно, формирование многоклеточного организма, который называется эндоспермом. В клетках эндосперма находятся питательные вещества, которые заполняют весь зародышевый мешок.
Развитие зародыша происходит из оплодотворенной яйцеклетки. Вторичное ядро зародышевого мешка служит основной для развития эндосперма. Эндосперм — питание для зародыша.
Как образуется зародыш растения
Первое митотическое деление эндосперма образует два ядра. Первое ядро располагается на микропилярном полюсе недалеко от зиготы, а второе — мигрирует в область халазы (халазальный полюс).
Деление эндосперма в этих двух точках не одновременное. В микропилярной зоне деление более интенсивное, чем в халазной зоне. Все потому, что ядра в микропилярной зоне более мелкие, чем в халазной зоне. Еще одна причина различий в темпах деления — в способе деления. В микропиялрной зоне ядра делятся с помощью митоза, а в халазной — с помощью митоза и амитоза.
Развитие зародыша начинается с митоза. В конце телофазы в процессе деления ядра происходит закладка горизонтальной перегородки, в результате чего образуются 2 клетки: базальная (из нее формируется подвесок) и апикальная (из нее формируется сам зародыш).
Клетки подвеска выполняют трофическую функцию и формируют гаусторию: они внедряются в ткань нуцеллуса и берут оттуда питательные вещества, с помощью которых формируют зародыш. Кроме того, функция подвеска — продвижение зародыша в центр зародышевого мешка к ядрам эндосперма.
Особенности строения семени
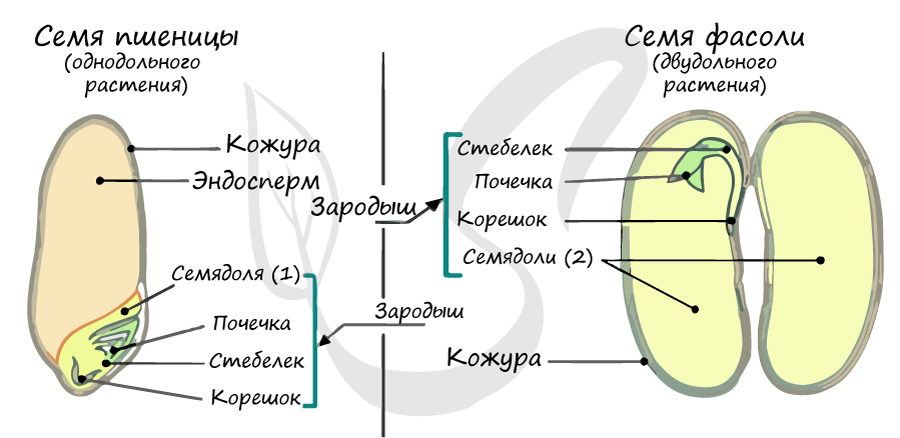
Семя развивается из семяпочки. Постепенно оно разрастается, формируются другие составные части семени. Зрелое семя включает:
Непосредственно в зародыше есть зародышевый корешок, зародышевый стебелек и почка с листочками.
В некоторых случаях кожура семени образует волоски, шипы, крылья, хохолки.
Семя также включает перисперм и эндосперм.
Перисперм — запасающая диплоидная ткань семени, которая служит для скапливания питательных веществ.
Перисперм появляется из нуцеллуса.
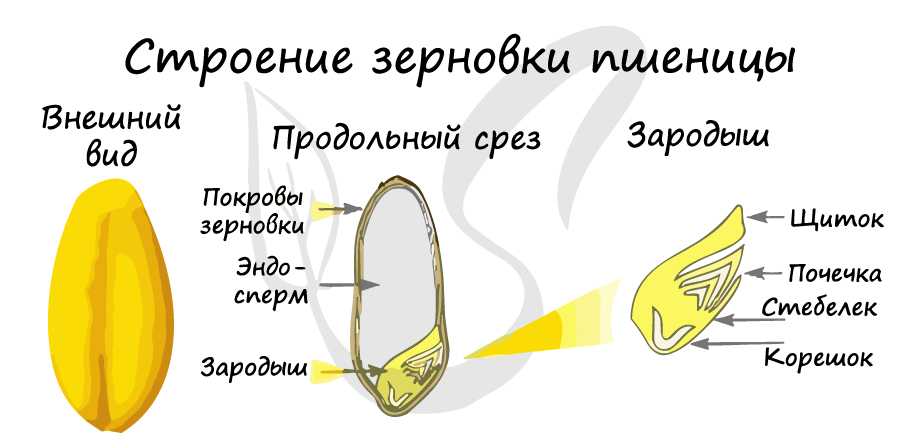
Эндосперм — крупноклеточная запасающая ткань, которая является главным источником питания для зародыша в развитии.
С помощью эндосперма зародыш получает необходимые вещества. Эндосперм также выполняет функцию резервуара для хранения питательных веществ.
Специфика классификации семян
Семена делятся на мучнистые и масличные на основании отложения и состава питательных веществ и наличию питательной ткани.
Мучнистые — семена, в которых больше таких питательных веществ как белок и крахмал.
Масличные — семена, состоящие из полу-клетчатки.
Также семена делят по такому критерию как локализация питательных веществ. Помимо эндосперма, питательные вещества могут накапливаться и в других местах.
Эндоспермные семена включают три компонента: сам эндосперм, зародыш и кожуру.
Эндоспермные семена встречаются у двудольных и односемядольных растений.
Эндосперм в периспермных семенах тратится на формирование зародыша. Такой тип семени можно обнаружить, к примеру, у гвоздичных. Эндопериспермные семена — довольно редкое явление: они состоят из зародыша, эндосперма и периспермия.
Пример эндопериспермных семян — лотос и мускатный орех.
Если эндосперма и перисперма нет, то семя включает только зародыш: он занимает все пространство в зародышевом мешке. Питательные вещества размещаются в семядолях зародыша. Семя состоит из зародыша и семенной кожуры.
Пример семян без эндосперма и перисперма — тыквенные, бобовые, розоцветные, буковые, ореховые и др.
Плацентарная недостаточность
Большинство женщин знают, что плацента связывает маму и малыша во время беременности и при помощи нее к малышу поступают питательные вещества и кислород.
Бывают ли такие ситуации, когда плацента перестает правильно и полноценно выполнять свою функцию? Можно ли как то предотвратить это?
Какую функцию выполняет плацента
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).
В плаценте происходит постоянный обмен веществ между мамой и ребенком. Из материнской крови к плоду поступает кислород и питательные вещества, от плода обратно к матери углекислый газ и продукты обмена, подлежащие выведению из организма.
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др.
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.
Виды и причины плацентарной недостаточности
Врачи различают острую и хроническую плацентарную недостаточность:
Острая плацентарная недостаточность
Это состояние, требующее экстренного вмешательства врачей. Она характеризуется стремительным ухудшением плацентарного кровотока. Острая плацентарная недостаточность возникает в основном в результате отслойки плаценты или гибели отдельных участков ткани плаценты например при образовании тромбов в сосудах. Причиной отслойки может послужить травма живота, антифосфолипидный синдром.
Фосфолипиды – это сложные жиры, которые входят в состав оболочек всех клеток организма. В ряде случаев иммунная система организма вырабатывает большое количество антител к некоторым собственным фосфолипидам и белкам, связывающим эти липиды. Они называются антифосфолипидные антитела и при взаимодействии с клетками организма вызывают повреждение клеток и активацию свертывающей системы крови, что приводит к тромбообразованию.
Антифосфолипидный синдром является самой частой причиной тромботических осложнений при беременности, в том числе причиной отслойки плаценты и острой плацентаной недостаточности.
Вызвать отслойку плаценты может также тяжелое течение гестоза – грозного осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Острая плацентарная недостаточность развивается при отслойке более 2/3 поверхности плаценты.
В случае развития острой плацентарной недостаточности необходимо максимально быстро провести операцию кесарева сечения для сохранения жизни малыша и мамы.
Хроническая плацентарная недостаточность
Значительно чаще у беременных женщин встречается хроническая плацентарная недостаточность. В этом случае происходит нарушение формирования и созревания плаценты, уменьшается маточно-плацентарный и плодово-плацентарный кровотоки, ограничивается газообмен и обмен веществ в плаценте, снижается синтез плацентарных гормонов. Все эти изменения определяют недостаточное поступление кислорода и питательных веществ малышу, вызывают задержку роста и развития плода.
Причинами плацентарной недостаточности чаще всего являются перенесенные аборты, особенно хирургический аборт при первой беременности, курение, при этом количество и крепость выкуриваемых сигарет значения не имеют, поскольку на формировании неполноценных сосудов плаценты негативное действие оказывает табачный дым, а не никотин.
В группу риска по развитию плацентарной недостаточности входят также женщины с хроническими заболеваниями, такими как артериальная гипертензия, железодефицитная анемия, пиелонефрит, сахарный диабет, заболевания щитовидной железы.
В последние годы наблюдается значительный рост плацентарной недостаточности, вызванной бактериями, вирусами, грибами. Причиной этого может быть как острая инфекция, перенесенная будущей мамой во время беременности, так и активация хронического инфекционного процесса в организме беременной женщины.
Немаловажное значение в формировании хронической плацентарной недостаточности играет патология матки: эндометриоз, пороки развития матки (седловидная, двурогая). Фактором риска врачи считают также миому матки. Безусловно, целый ряд лекарственных средств оказывает неблагоприятное влияние на формирование плаценты и развитие плода. В настоящее время определен список препаратов, не разрешенных к применению во время беременности.
В некоторых случаях плацентарная недостаточность может быть обусловлена наличием хромосомных нарушений у плода, в частности при синдромах Дауна (наличие дополнительной 21 хромосомы у плода) или синдроме Эдвардса (дополнительная 18 хромосома у плода) уже в ранние сроки беременности диагностируется нарушение функции плаценты.
Следует отметить, что среди осложнений беременности, наиболее часто приводящих к развитию хронической плацентарной недостаточности, существенным фактором является преэклампсия (или поздний гестоз) – это осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Независимо от факторов, способствующих развитию плацентарной недостаточности, в основе ее лежат нарушения кровообращения в маточно-плацентарном комплексе, приводящие к нарушению всех функций плаценты. Следовательно, симптомы хронической плацентарной недостаточности будут обусловлены недостатком поступления кислорода и питательных веществ к плоду.
Это прежде всего, задержка внутриутробного развития плода – отставание размеров плода и замедление темпов его роста. Часто имеют место изменение двигательной активности плода. Сначала может быть некоторое усиление движений, а затем уменьшение. Нарушение защитной функции плаценты приводит к внутриутробному инфицированию плода под действием проникающих через плаценту патогенных (болезнетворных) микроорганизмов. Плод, развитие которого происходит в условиях плацентарной недостаточности, в значительно большей степени подвержен риску травматизации в родах, у них отмечается нарушение адаптации к внеутробной жизни, повышенная заболеваемость в первый год жизни.
По времени возникновения врачи разделяют плацентарную недостаточность на раннюю и позднюю.
Ранняя (или первичная) плацентарная недостаточность
Развивается до 16 недель беременности. Она возникает уже на этапе формирования плаценты и связана с заболеваниями беременной женщины, имеющимися до беременности, к примеру с патологией матки, хронической артериальной гипертензией, эндокринологическими заболеваниями. При этом происходит формированием неполноценных сосудов в плаценте.
Поздняя (или вторичная) плацентарная недостаточность
Возникает после 16 недель беременности и чаще всего связана с заболеваниями, возникшими уже во время беременности. Чаще всего это железодефицитная анемия (то есть снижение концентрации гемоглобина и железа в крови), гестационный сахарный диабет (то есть нарушение усвоения организмом глюкозы, возникшее на фоне беременности), перенесенные вирусные и бактериальные инфекции.
Важным является подразделение плацентарной недостаточности на компенсированную и декомпенсированные формы.
Компенсированная плацентарная недостаточность
Развивается, к примеру, при угрозе прерывания беременности и нетяжелых формах позднего гестоза, в случае, если эти осложнения успешно поддаются медикаментозной коррекции.
Декомпенсированная плацентарная недостаточность
Вызывает развитие задержки развития плода, хронической внутриутробной гипоксии, вплоть до гибели плода.
Диагностика плацентарной недостаточности
Лечить уже развившуюся плацентарную недостаточность практически невозможно, поэтому врачи активно стремятся выявлять беременных женщин, угрожаемых в отношении формирования нарушений функции плаценты. Если плацентарная недостаточность выявляется в 3 триместре беременности, эффективного лечения, к сожалению, не существует. Поэтому очень активно в настоящее время применяются все способы выявления в ранние сроки беременности тех женщин, в формировании плаценты которых произошли нарушения.
В первую очередь, при постановке на учет по беременности выявляют максимально значимые факторы риска – курение, перенесенные аборты, отягощенную наследственность (низкий вес при рождении, склонность к тромбозам), наличие хронических заболеваний сердца, сосудов, сахарного диабета.
Профилактические мероприятия против развития плацентарной недостаточности особенно актуальны и необходимы до 16-17 недель беременности, когда происходит формирование структур плаценты.
Значимую помощь в оценке риска развития плацентарной недостаточности оказывает пренатальный скрининг, который проводится в 11-14 недель беременности. Он проводится для выявления синдромов Дауна, Эдвардса и др. хромосомных болезней у плода. В настоящее время самым актуальным является проведение комплексного ранний скрининг беременной на прогнозирование риска развития плацентарной недостаточности, преэклампсии и внутриутробной задержки развития плода. Поскольку данный вид диагностики относится к самым современным и передовым, к сожалению, он пока не включен в перечень услуг, предоставляемых в женской консультации в рамках ОМС, но доступен всем желающим в центрах пренатальной диагностики.
Определение белков, вырабатываемых плацентой
В первую очередь проводят определение белка РАРР-А, он является также маркером хромосомных аномалий плода. Снижение концентрации РАРР-А в крови в 11-14 недель беременности встречается у беременных женщин, имеющих высокий риск плацентарной недостаточности и задержки развития плода.
Второй гормон плаценты, который помогает в оценке рисков плацентарной недостаточности – PIGF (плацентарный фактор роста). Его концентрация в крови снижается задолго до первых проявлений плацентарной недостаточности. Его определение применяют не настолько широко, как PAPP-A, но тем не менее многие лаборатории уже включили данный белок в пренатальный скрининг 1 триместра. Крайне важное значение при проведении скрининга 1 триместра имеет измерение кровотоков в сосудах матки. Однозначно доказано, что сужение сосудов матки, определяемое при исследовании, свидетельствует о неполноценности формирования плаценты, которое будет ухудшаться с увеличением срока беременности и приведет к снижению питания малыша и снабжения его кислородов, то есть к развитию плацентарной недостаточности и задержки развития плода. При нормальных размерах маточных сосудов в 11-14 недель беременности риск тяжелой плацентарной недостаточности ничтожно мал.
Следующее обязательное скрининговое ультразвуковое исследование проводится в 20-21 неделю беременности. При этом обязательно проводят измерения плода, чтобы оценить, нет ли отставания в росте. Ведь при кислородном голодании замедляются темпы роста плода и размеры его начинают отставать от нормы для каждого срока беременности. Кроме того врач обязательно оценивает состояние и зрелость плаценты. Во время УЗИ проводится также допплерометрия сосудов матки для выявления ранних изменений, предшествующих клиническим проявлениям плацентарной недостаточности.
У пациенток, относящихся к группе высокого риска кроме УЗИ и допплерометрии проводят также суточное мониторирование колебаний артериального давления, определение количества белка в анализе мочи, собранном за сутки, оценивают показатели системы свертывания крови.
Третье УЗИ проводится всем будущим мамам в 30–34 недели беременности. Врач измеряет окружность головы и живота крохи, длину костей его ручек и ножек, и вычисляет предполагаемый вес плода. Эти измерения позволяют доктору убедиться в том, что малыш развивается нормально. Также имеет значение строение плаценты, наличие в ней признаков старения, вследствие чего она обычно перестает полноценно снабжать малыша кровью, а, значит, ему перестает хватать кислорода и питательных веществ и развитие ребенка нарушается. Во время УЗИ оценивается количество и вид околоплодных вод, которые также могут изменяться при внутриутробном страдании плода.
Допплерометрия
Допплерометрия сосудов плаценты и пуповины (метод исследования скоростей кровотоков в этих сосудах) так же позволяет оценить самочувствие малыша. Доктор исследует кровоток в артериях матки, пуповины, сердца и мозга ребенка. Это исследование позволяет определить, хорошо ли работает плацента, нет ли признаков нехватки кислорода у малыша, или развития гестоза у мамы. При снижении скорости кровотока в каком-либо сосуде можно говорить о нарушениях питания плода различной степени тяжести.
Вовремя проведенное обследование позволяет выявить начальные стадии дефицита кровоснабжения. В таких случаях лечение сможет предотвратить грозные осложнения, такие как гипоксия и внутриутробная задержка развития малыша. Допперометрию проводят в 20–21 неделю и в 30-32 недели беременности, при наличии изменений, контроль осуществляют минимум каждые две недели.
Кардиотокография
Это важный метод оценки состояния плода. Проводится КТГ при сроке беременности 33 недели и более, поскольку только на этом этапе внутриутробного развития малыша устанавливается полноценная регуляция деятельности сердечно-сосудистой системы плода центрами спинного и головного мозга. Запись сердцебиений плода проводят в течение 20–40 минут, а при необходимости исследование может быть продлено до 1,5 часов.
Аппарат регистрирует и записывает частоту сердцебиений малыша. Врач акушер-гинеколог оценивает кривую записи сердцебиений, эпизоды урежения и резкого учащения частоты сердечных сокращений плода и на основании этих данных делает заключение о том, насколько комфортно малыш чувствует себя в животе у мамы. К примеру, при снижении концентрации кислорода в крови плода, уменьшается и его поступление к клеткам нервной системы, что в свою очередь отражается на частоте сердечных сокращений. При нормальном течении беременности КТГ проводят после 33 недели 1 раз в 10–14 дней, иногда чаще. В некоторых клиниках в настоящее время предлагается услуга постоянного КТГ-мониторирования, что приобретает актуальность при наличии признаков плацентарной недостаточности. Беременной женщине выдается мониторчик, который регистрирует изменения сердечной деятельности малыша и эти данные по интернету передаются лечащему врачу.
Лечение плацентарной недостаточности
Специфических способов лечения плацентарной недостаточности в настоящее время не существует, поскольку нет лекарственных препаратов, которые избирательно улучшают маточно-плацентарный кровоток. Именно поэтому все меры борьбы с плацентарной недостаточностью направлены на профилактику. Если пациентка относится к группе высокого риска по развитию плацентарной недостаточности, с раннего срока беременности ей назначают лекарственные препараты, эффективность которых хорошо доказана и которые предупреждают раннее развитие выраженных нарушений функции плаценты.
Если во время проведения дополнительных методов оценки состояния плода выявляются начальные нарушения поступления кислорода к малышу, проводится медикаментозное лечение, направленное на увеличение притока крови и кислорода через плаценту и обязательные контрольные обследования на фоне проводимой терапии. Если изменения серьезные и малыш испытывает выраженный дефицит кислорода и питательных веществ, состояние его страдает, то в таких случаях проводится экстренное родоразрешение.