холестаз у ребенка что это
Холестаз: симптомы и лечение холестатического синдрома
Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
Проявления застоя желчи
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
Холестаз у детей
Автор: Росточек —
Холестазом называют патологическое состояние организма, при котором наблюдается нарушение образования, выделения и поступления желчи в 12-ти перстную кишку, то есть происходит застой желчи.
Заболевание может протекать в острой или хронической форме. У детей встречается относительно редко.
Причины
Основными причинами развития заболевания являются:
В первые месяцы жизни малыша нужно учесть много факторов, которые влияют на его развитие. Поэтому очень важно пройти УЗИ, которое даст объективную картину состояния здоровья ребенка.
Симптомы
Основными клиническими признаками заболевания являются:
Диагностика
Диагноз ставится комплексно, на основе данных анамнеза, клинической картины заболевания. Для подтверждения диагноза проводят следующие исследования:
Лечение застоя желчи у ребенка
Схему терапии назначает лечащий врач, исходя из текущего состояния ребенка, клинической картины, степени тяжести холестаза.
Обычно для лечения этого заболевания назначают следующие группы медикаментов:
Схема лечения может быть скорректирована в каждом конкретном случае в зависимости от реакции организма на проводимую терапию.
Внутрипеченочная форма холестаза лечится только оперативным путем.
Здоровья Вам и Вашим детям!
К Вашим услугам консультации и лечение опытными педиатрами.
Холестаз новорожденного
Холестаз новорожденного – это патологическое состояние, которое характеризуется нарушением секреции желчи, приводит к гипербилирубинемии и желтухе. Клинические проявления включают субиктеричность склер, пожелтение слизистых оболочек и кожи, гепатомегалию, задержку в физическом развитии, гиповитаминозы А, D, K, E. Диагностика холестаза новорожденного заключается в выявлении основного заболевания, лабораторной оценке работы печени, УЗИ, гепатобилиарном сканировании и биопсии печени. Лечение зависит от этиологического фактора и подразумевает рациональное питание, введение в рацион легкоусвояемых жиров, витаминотерапию или оперативное вмешательство.
МКБ-10
Общие сведения
Холестаз новорожденного – это гетерогенное состояние в педиатрии и неонатологии, которое проявляется нарушением выведения желчи с дальнейшим развитием гипербилирубинемии. Точную распространенность патологии установить тяжело, поскольку это состояние зачастую включают в структуру основного заболевания. Терапевтическая тактика и прогноз для жизни ребенка зависят от этиологического фактора холестаза новорожденного. Как правило, устранение ведущей патологии ведет к купированию холестатического синдрома. В тяжелых случаях может требоваться пересадка печени.
Причины
Все этиологические факторы холестаза новорожденного разделяют на внепеченочные и внутрипеченочные. Последняя группа включает в себя нарушения инфекционного, метаболического, генетического, аллоимунного или токсического происхождения.
Перечень внепеченочных факторов развития холестаза новорожденного включает в себя все нарушения, которые ухудшают отток желчи из печени. Наиболее распространенная причина – атрезия желчевыводящих путей. Чаще всего наблюдается у недоношенных детей. Иногда, помимо внепеченочного билиарного тракта, поражаются и внутрипеченочные желчные протоки. Точная этиология данного состояния неизвестна. Предположительно, развитие билиарной атрезии вызывают инфекционные заболевания матери во время беременности.
Патогенез
Пусковым механизмом появления клинических симптомов при холестазе новорожденного является нарушение экскреции прямого билирубина, провоцирующее повышение его уровня в крови – гипербилирубинемию. Это приводит к дефициту желчных кислот в системном кровотоке. Так как они отвечают за всасывание и транспорт жиров и жирорастворимых витаминов (А, D, K, E) в организме ребенка возникает их дефицит. Результатом становится недостаточная прибавка массы тела, гиповитаминозы, задержка физического и психомоторного развития.
Симптомы холестаза новорожденного
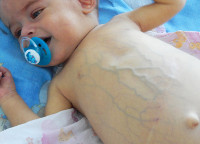
Клиника холестаза новорожденного развивается на протяжении первых 10-14 дней жизни ребенка. Первичные проявления – беспокойство, снижение аппетита, недостаточная прибавка массы тела и роста. Почти сразу возникает субиктеричность склер и слизистых оболочек, при дальнейшем нарастании гипербилирубинемии отмечается желтушность кожных покровов.
На этом фоне моча приобретает коричневый оттенок, а кал становится бесцветным (ахолическим). Постепенно увеличивается печень, что проявляется незначительным увеличением живота. Также при холестазе новорожденного отмечается хронический зуд, клинические проявления гиповитаминозов А, D, K, E.
Осложнения
При дальнейшем прогрессировании основного заболевания, приводящего к фиброзу печени, развивается портальная гипертензия. Она, в свою очередь, становится причиной асцита и кровотечений из варикозно расширенных вен пищевода. Исход варьируется от длительного доброкачественного течения до быстрого развития печеночной недостаточности и цирроза с летальным исходом уже на первом году жизни.
Диагностика
Диагностика холестаза новорожденного включает в себя сбор анамнестических данных, физикальное обследование ребенка, лабораторные и инструментальные методы исследования. При опросе родителей педиатр или неонатолог обращают внимание на все возможные этиологические факторы: заболевания матери во время беременности, генетические патологии, врожденные аномалии развития ребенка. При физикальном осмотре определяется дефицит массы тела и роста, желтушность склер, слизистых оболочек и кожи, гепатомегалия. Подтверждающая диагностика:
Лечение холестаза новорожденного
Консервативная терапия
Терапия при холестазе новорожденного включает в себя несколько моментов: полноценное лечение основного заболевания, насыщение рациона ребенка витаминами А, D, K, E и среднецепочечными жирными кислотами, применение урсодезоксихолевой кислоты. Большое количество витаминов возмещает их недостаточное всасывание в кишечнике. Среднецепочечные жирные кислоты способны всасываться в кровоток даже в условиях дефицита желчных солей при холестазе новорожденного, тем самым компенсируя дефицит триглицеридов в организме. Урсодезоксихолевая кислота является гепатопротектором и желчегонным средством, стимулирующим работу печени и желчевыводящих путей и купирующим гипербилирубинемию.
При подозрении на аллоиммунное происхождение холестаза новорожденного (даже при неподтвержденном диагнозе) показано введение внутривенных иммуноглобулинов или обменное переливание крови.
Хирургическое лечение
При подтвержденной атрезии желчевыводящих путей уже на 1-2 месяце жизни проводится портоэнтеростомия по методу Касаи. Данная операция значительно улучшает показатель выживаемости, однако в будущем приводит к частым рецидивирующим холангитам, стойкому холестазу и задержке в психофизическом развитии. На фоне быстро развивающегося цирроза печени необходима трансплантация органа.
Прогноз и профилактика
Профилактика холестаза новорожденного включает в себя антенатальную охрану плода, медико-генетическое консультирование семейных пар и планирование беременности, регулярное посещение женской консультации, полноценное прохождение всех необходимых анализов и исследований. Данные меры позволяют оценить риск развития генетических заболеваний еще до начала беременности и выявить опасные заболевания уже на ранних сроках.
Холестаз (холестатическая гипербилирубинемия) у новорожденных и детей раннего возраста: определение, причины, дифференциальный диагноз, консервативная терапия
Холестаз (холестатическая гипербилирубинемия) у новорожденных и детей раннего возраста относится к патологическим состояниям, причина развития которых должна быть выявлена в минимально возможный срок. Основными причинами развития холестаза являются гепатит и билиарная атрезия. Их необходимо исключить в первую очередь. При обследовании детей с холестазом должны быть использованы наиболее информативные и доступные методы. Консервативная терапия холестаза у данной категории пациентов включает коррекцию питания, дефицита жирорастворимых витаминов и применение желчегонных средств.
Холестаз (холестатическая гипербилирубинемия) у новорожденных и детей раннего возраста относится к патологическим состояниям, причина развития которых должна быть выявлена в минимально возможный срок. Основными причинами развития холестаза являются гепатит и билиарная атрезия. Их необходимо исключить в первую очередь. При обследовании детей с холестазом должны быть использованы наиболее информативные и доступные методы. Консервативная терапия холестаза у данной категории пациентов включает коррекцию питания, дефицита жирорастворимых витаминов и применение желчегонных средств.
Краткое, но очень емкое определение холестаза было дано всемирно известным англо-ирландским гепатологом Шейлой Шерлок (1918–2001) – непревзойденным исследователем в области заболеваний печени.
Под холестазом понимают уменьшение поступления желчи в двенадцатиперстную кишку вследствие патологического процесса на каком-либо участке – от гепатоцита до фатерова сосочка [1].
С холестазом связаны два термина: холестатическая гипербилирубинемия и холестатическая желтуха. V. Moyer и соавт. в 2004 г. предложили наиболее удачные, на наш взгляд, критерии холестатической гипербилирубинемии [2]. Холестатическая гипербилирубинемия характеризуется подъемом уровня прямого (конъюгированного) билирубина более 17,1 мкмоль/л при уровне общего билирубина ниже 85,5 мкмоль/л или подъемом прямого билирубина более 20% уровня общего, если уровень общего билирубина выше 85,5 мкмоль/л [2].
Не имея представления о метаболизме билирубина, понять причины холестаза невозможно. Метаболизм билирубина включает четыре этапа:
Из четырех этапов наиболее сложным считается третий, так называемый печеночный клиренс билирубина. Печеночный клиренс билирубина достигается за счет захвата и накопления непрямого билирубина гепатоцитами, конъюгации непрямого свободного билирубина до билирубина глюкуронида (конъюгированного прямого связанного билирубина), экскреции конъюгированного билирубина в желчь и частично в синусоидальную кровь, перезахвата конъюгированного билирубина гепатоцитами из синусоидальной крови [3]. Печеночный клиренс билирубина (рис. 1) обеспечивает огромное количество ферментов (более 350). Их точное число не установлено, но каждый из них выполняет очень важную и фактически незаменимую функцию [3].
Врожденные нарушения метаболизма билирубина лежат в основе ряда заболеваний, таких как синдром Криглера – Найяра, болезнь Жильбера, синдромы Люси – Дрисколла, Ротора. С транзиторным нарушением конъюгации билирубина связаны желтуха здоровых новорожденных – физиологическая и естественного вскармливания (рис. 2).
Несмотря на то что непрямой (неконъюгированный) и прямой (конъюгированный) билирубин – фракции одного вещества и входят в состав общего билирубина, между ними имеются кардинальные различия (табл. 1). Оценивая состояние ребенка с желтухой, врач-педиатр должен понимать, что темная моча и гипохоличный (или реже ахоличный) стул свидетельствуют о высоком уровне прямого, водорастворимого, конъюгированного билирубина, который при сохранном билирубиновом обмене не должен превышать 10% уровня общего билирубина.
Критерием затяжной желтухи является ее сохранность после 14-го дня жизни. Современные рекомендации по ведению новорожденных требуют обязательного повторного определения уровня общего билирубина и его фракций с интервалом 10–14 дней во всех случаях затяжной желтухи. Соблюдение этого правила позволит избежать поздней постановки диагноза и обеспечить адекватную терапию.
Частота прямой (конъюгированной) гипербилирубинемии – один случай на 2500 живорожденных. Среди причин прямой гипербилирубинемии выделяют:
С нарушением секреции и перезахвата прямого билирубина связаны два заболевания – синдром Дабина – Джонсона (Dubin – Johnson) и синдром Ротора (Rotor). Развитие холестаза (холестатической желтухи) играет более существенную роль.
Прямая (нехолестатическая) гипербилирубинемия, обусловленная врожденным нарушением секреции и перезахвата билирубина
Синдром Дабина – Джонсона впервые описан в 1954 г. у взрослых I.N. Dubin и F.B. Johnson [4], а также H. Sprinz и R.S. Nelson [5]. Характерными признаками заболевания являются постоянная незначительная желтуха, обусловленная гипербилирубинемией с выраженным преобладанием прямого билирубина, «черная» печень при эндоскопическом исследовании и отсутствие иных симптомов, указывающих на гепатобилиарное заболевание. Впоследствии было установлено, что синдром Дабина – Джонсона наследуется по аутосомно-рецессивному типу и является результатом гомозиготных или гетерозиготных мутаций гена, кодирующего синтез ABCC2/MRP2-транспортного протеина. У пациентов с синдромом Дабина – Джонсона или полностью отсутствует, или выраженно снижен уровень ABCC2/MRP2-транспортного протеина, обеспечивающего секрецию конъюгированного билирубина в желчные капилляры и синусоидальную кровь [6, 7].
Синдром Дабина – Джонсона в основном выявляется в юношеском возрасте, у детей с конъюгированной гипербилирубинемией и отсутствием других нарушений функций печени. Изредка может отмечаться манифестация синдрома в неонатальном периоде. У новорожденных течение синдрома Дабина – Джонсона может осложниться развитием холестаза и гепатомегалией. В этом случае уровень билирубина составляет ≥ 340 мкмоль/л. Высокий уровень билирубина у больных с синдромом Дабина – Джонсона в неонатальном периоде может быть связан с двумя факторами – физиологической незрелостью метаболизма билирубина и дефектом MRP2-транспортного протеина. По мере созревания функций печени симптомы желтухи исчезают и в более старшем возрасте проявляются только интермиттирующей гипербилирубинемией.
Конъюгированная гипербилирубинемия никогда не бывает выраженной вследствие ренальной экскреции глюкуронидов билирубина (прямого билирубина). Как уже отмечалось, прямой билирубин относится к водорастворимым веществам и легко выводится с мочой. Синдром Дабина – Джонсона протекает без каких-либо выраженных клинических симптомов, у ряда пациентов возможны абдоминальные боли. Отсутствует риск развития фиброза и цирроза.
Синдром Дабина – Джонсона относится к заболеваниям с благоприятным прогнозом и не требует лечения. Тем не менее постановка диагноза необходима, чтобы исключить другие варианты гепатобилиарной дисфункции, приводящей к повреждению печени. В дополнение к биохимическому анализу крови (конъюгированная гипербилирубинемия в сочетании с нормальным уровнем других показателей) рекомендуется исследование мочи для определения копропорфирина. Уровень общего копропорфирина в моче остается в пределах нормы, но изменяется соотношение его фракций: у 80% больных с синдромом Дабина – Джонсона определяется копропорфирин I, у 70% здоровых пациентов – копропорфирин III. Копропорфирин I относится к метаболическим продуктам синтеза гема и является эндогенным субстратом гена MRP2. Сканирование гепатобилиарной системы с помощью иминодиацетоуксусной кислоты иногда может выявить слегка отсроченную визуализацию печени и задержку опорожнения желчного пузыря. Биопсия печени (в проведении нет необходимости) позволяет обнаружить накопление в лизосомах темных меланин-подобных депозитов. Генотипирование ABCC2-гена возможно, но не входит в рутинный план диагностики синдрома Дабина – Джонсона.
В неонатальном периоде предположить у ребенка синдром можно при наличии конъюгированной гипербилирубинемии от умеренной до выраженной. Как и у взрослых, диагностика синдрома Дабина – Джонсона в неонатальном периоде предполагает определение копропорфирина I в моче и проведение компьютерной томографии, выявляющей более плотную, чем в норме, структуру печени. В дополнительных инвазивных методах исследования нет необходимости. В том случае, если в неонатальном периоде синдром Дабина – Джонсона сопровождается развитием холестаза, рекомендуется назначение комбинированной терапии, в том числе Урсофалька [8].
Синдром Ротора, впервые описанный в 1948 г. как семейная негемолитическая гипербилирубинемия, изначально считался одним из вариантов синдрома Дабина – Джонсона [9]. Дальнейшие исследования показали, что при синдроме Ротора отсутствуют нарушения экскреции конъюгированного билирубина в желчь, характерные для синдрома Дабина – Джонсона, но страдают процессы перезахвата и накопления билирубина в печени. Синдром Ротора относится к генетически детерминированным заболеваниям с аутосомно-рецессивным типом наследования. Эксперименты на животных и обследование пациентов с синдромом Ротора подтвердили наличие гомозиготных мутаций SLCO1B1/OATP1B1 и SLCO1B3/OATP1B3, приводящих к дефициту OATP1B1 и OATP1B3 транспортных протеинов [10].
Дебют болезни возможен как в неонатальном периоде, так и у детей более старшего возраста. Клинически синдром Ротора не отличается от синдрома Дабина – Джонсона: у пациентов отсутствуют жалобы, в биохимическом анализе выявляется смешанная (конъюгированная и неконъюгированная) гипербилирубинемия, уровень билирубина обычно составляет 34–105 мкмоль/л, иногда выше.
Синдром Ротора имеет благоприятное течение и не требует лечения. Постановка диагноза необходима для исключения других заболеваний печени. В отличие от синдрома Дабина – Джонсона при синдроме Ротора в моче в 2–5 раз повышен уровень копропорфирина, на долю копропорфирина I приходится 65% [11]. При сканировании печени с иминодиацетоуксусной кислотой может быть выявлено снижение захвата радиоизотопа, а также его преобладающая экскреция с мочой. Биопсия печени не показывает морфологических изменений, отсутствует отложение пигмента [12].
Прямая (холестатическая) гипербилирубинемия
Новорожденный с холестазом сначала может внешне не отличаться от здорового ребенка, что дезориентирует врача и задерживает назначение обследования. В нашей практике имели место случаи, когда клиническое обследование было обусловлено не затяжной желтухой, а развитием геморрагического синдрома (кровотечение из пупочной ранки, интракраниальное кровоизлияние). Обследование новорожденного с затяжной желтухой должно проводиться с помощью доступных и информативных методов (табл. 2).
Две трети случаев холестатической желтухи обусловлены билиарной атрезией или идиопатическим неонатальным гепатитом [2]. Большинство исследований холестатической желтухи у детей раннего возраста ассоциируется с экстрапеченочной билиарной атрезией, поскольку только раннее хирургическое вмешательство (до 45–60-го дня жизни) позволяет избежать раннего развития хронической печеночной недостаточности и летального исхода [2, 13].
Билиарная атрезия представляет огромную социальную проблему, затрагивающую самого ребенка, его семью и общество вследствие больших материальных затрат, направленных на лечение и реабилитацию после трансплантации печени. Билиарная атрезия относится к редким заболеваниям, характеризующимся билиарной обструкцией неизвестной этиологии и проявляющимся в неонатальном периоде. Чаще встречается у девочек, характеризуется прогрессирующей склерозирующей холангиопатией, которая приводит к полной обструкции экстрапеченочного билиарного тракта и раннему летальному исходу от билиарного цирроза. Билиарная атрезия имеет две формы – синдромальную и изолированную [14].
Для синдромальной формы билиарной атрезии характерно сочетание с различными врожденными аномалиями развития: полиспленией, аспленией, транспозицией внутренних органов (situs inversus или situs inversus viscerum), предуоденальной портальной веной, отсутствием ретропеченочной нижней полой вены, интестинальной мальротацией (незавершенным поворотом кишечника, возникающим на ранней стадии эмбрионального развития). При несиндромальной (изолированной) форме билиарной атрезии другие аномалии развития отсутствуют.
Этиология билиарной атрезии остается неясной. Скорее всего в ее развитии участвуют многие факторы, включая внутриутробную инфекцию (в первую очередь цитомегаловирусную), респираторно-синцитиальные вирусы, вирус Эпштейна – Барр, вирус папилломы человека, генетические составляющие.
Для билиарной атрезии после рождения характерна клиническая триада признаков:
Как правило, в первые недели жизни состояние ребенка и физическое развитие не страдают [15]. Затем отмечается недостаточная прибавка массы тела, нарастает гипербилирубинемия. Позже присоединяются спленомегалия как результат портальной гипертензии, асцит и геморрагический синдром (кровотечения могут быть интракраниальные, гастроинтестинальные или из пупочной ранки), вызванные нарушением абсорбции витамина К.
До 1964 г. полного представления о неонатальном гепатите и его этиологии не существовало. Сначала предполагалось, что ведущим этиологическим фактором неонатального гепатита является вирус, гомологичный вирусу сывороточного гепатита и передаваемый от матери плоду трансплацентарным путем. Причиной неонатального гепатита чаще становится внутриутробное инфицирование с вертикальной передачей возбудителя от матери плоду. В частности, вертикальный путь трансмиссии имеет значение и при мало изученном в нашей стране гепатите Е [16]. Доказательством трансплацентарного пути передачи является наличие явных признаков заболевания у матери в третьем триместре беременности.
Анализ причин прямой гипербилирубинемии, выполненный L.E. Gottesman и соавт. [17], выявил меняющуюся роль инфекций в развитии неонатального гепатита (табл. 3). В исследовании были использованы данные как развитых, так и развивающихся стран, а также стран с низким уровнем дохода.
Гепатит в неонатальном периоде может быть результатом терапии различных заболеваний, например при назначении октреотида, аналога соматостатина, пациентам с врожденным гиперинсулинизмом [18], или одним из проявлений аутовоспалительных заболеваний, в частности синдрома гипериммуноглобулинемии D [19].
Об инфекционной этиологии неонатального гепатита свидетельствуют:
Специфических лабораторных тестов, которые с полной уверенностью могли бы подтвердить диагноз неонатального гепатита, не существует. Синдром гепатоцитолиза присутствует при ряде врожденных заболеваний гепатобилиарной системы и нарушениях метаболизма. Однако при синдроме гепатоцитолиза исключать гепатит необходимо в первую очередь. При этом обязательным является обследование новорожденного на внутриутробную инфекцию [20, 21]. При биопсии печени неонатальный гепатит подтверждается наличием гигантоклеточных гепатоцитов.
Гигантоклеточный гепатит в неонатальном периоде может отмечаться при болезнях накопления, например при втором типе болезни Гоше [22], неонатальной красной волчанке [23, 24]. Термины «неонатальный гигантоклеточный гепатит» и «идиопатический неонатальный гепатит» синонимичны и используются как клинический диагноз у детей с холестазом неизвестной этиологии [25].
Как правило, тяжелое течение неонатального гепатита связано с генерализованной внутриутробной инфекцией, в частности вирусом простого герпеса 1-го типа [26]. Согласно данным C. Pedrosa и соавт., неонатальный гепатит может развиться на фоне инфицирования энтеровирусами [27]. Энтеровирусная инфекция в конце беременности встречается часто и в подавляющем большинстве случаев не является причиной тяжелого состояния матери и плода. Существуют два пути передачи инфекции – вертикальный (трансплацентарный) или непосредственный контакт с секретом родовых путей и верхних отделов респираторного тракта [28–31]. Неонатальное инфицирование энтеровирусами может реализоваться в виде бессимптомного течения болезни или стать причиной тяжелого состояния новорожденного с развитием системных проявлений (менингоэнцефалита, пневмонии, миокардита и гепатита вплоть до фульминантного). С первых минут и дней жизни могут отмечаться брадикардия, тахипноэ, лихорадка, снижение аппетита, геморрагический синдром и гепатомегалия до 6–7 см ниже реберной дуги. Лабораторные исследования выявляют признаки гепатоцитолиза (уровень аланинаминотрансферазы (АЛТ) может достигать 1000 ЕД/л и более), гиперферритинемию, резкое снижение фибриногена, удлинение активированного частичного тромбопластинового времени. У матери новорожденного обычно имеют место признаки острой респираторной вирусной инфекции с гипертермией.
Гепатит B, открытый в 1963 г. в Австралии B.S. Blumberg и соавт., также имеет вертикальный путь передачи от беременной в период гестации или во время родов. Уровень трансмиссии достигает 70%, если мать позитивна по HВs-антигенемии и Ве-антигенемии. Большинство инфицированных новорожденных, рожденных от матерей HBs(+) и Be(+), в будущем становятся бессимптомными носителями [32]. Напротив, дети, рожденные от матерей, являющихся Be-антиген-негативными, имеют высокий риск развития фульминантного гепатита в течение первых 12 недель жизни из-за трансмиссии пре-cor-мутанта вируса гепатита В. Формирование носительства и развитие фульминантного гепатита позволяет предупредить вакцинация всех детей, рожденных от матерей – носителей вируса гепатита В независимо от их антигенного статуса [33]. Благодаря разработанной системе вакцинопрофилактики гепатита B удалось снизить его частоту у детей младше 15 лет с 1,2/100 000 в 1990 г. до 0,02/100 000 в 2007 г. [34].
Сравнительная оценка частоты инфицирования новорожденных вирусом гепатита B и C показывает, что в неонатальном периоде практически не выявляется геном вируса гепатита C (HCV RNA+), тогда как HBs-антиген у невакцинированных новорожденных обнаруживается в 5,6% случаев [35]. Установлено, что если HCV RNA+ не превышает в плазме 1 × 10 5 копий/мл, трансмиссия HCV от матери ребенку крайне редка [36]. Риск трансмиссии HCV повышается, если у матери с гепатитом C наблюдается синдром гепатоцитолиза в течение года до беременности и во время родов, а также имеются признаки репликации вируса в мононуклеарах периферической крови.
Если трансмиссия HCV от матери ребенку привела к развитию гепатита C (случается крайне редко), течение болезни, которая в 80% случаев принимает хронический характер, имеет выраженные отличия от клинической картины у взрослых.
Особенности течения гепатита C у новорожденных и детей раннего возраста, инфицированных вертикальным путем от матери:
Помимо билиарной атрезии и идиопатического неонатального гепатита существуют и другие причины, способные вызывать холестатическую желтуху у детей раннего возраста (табл. 4–6) [17]. Эти причины можно разделить на две категории: обусловленные обструкцией билиарного тракта и связанные непосредственно с повреждением гепатоцита и нарушением его функций. К первой категории относятся камни, желчные пробки, склеротические изменения билиарного тракта, ко второй – инфекции, метаболические нарушения, эндокринопатии, генетически детерминированные заболевания, сосудистые аномалии, токсины, незрелость гепатобилиарного тракта у недоношенных и маловесных новорожденных, неопластические изменения.
Консервативная терапия холестаза
Терапия холестаза у новорожденных и детей раннего возраста направлена на предупреждение прогрессирования заболевания печени [37]. При холестазе калорийность питания должна быть увеличена по сравнению с возрастной нормой до 125%, назначаются жирорастворимые витамины (A, D, E, K) и желчегонные средства.
Обеспечить адекватное питание новорожденному и ребенку раннего возраста с холестазом – непростая задача. Что выбрать в качестве основного питания? Как обеспечить положенный по возрасту объем? Как добиться усвоения назначенного объема питания?
Данные современных исследований показывают, что оптимальным считается выбор адаптированных смесей, содержащих среднецепочечные триглицериды. Усвоение жиров – наиболее уязвимое звено дигестии вследствие дефицита желчи [13].
Назначать жирорастворимые витамины следует в соответствии с суточными дозами, принятыми у детей с холестазом (табл. 7) [37].
К сожалению, терапии, способной остановить течение хронического холестаза, препятствовать его прогрессированию и предупредить дальнейшие гепатоцеллюлярные повреждения и цирроз, не существует. Консервативную терапию холестаза относят к эмпирической, учитывающей изменения в состоянии больного на фоне постоянного мониторинга и включающей коррекцию нарушений (табл. 8) [13].
В структуре медикаментозной терапии холестаза одно из ведущих мест занимают желчегонные средства. Их выбор у детей, особенно раннего возраста, ограничен, что связано с развитием возможных осложнений и формой выпуска, не допускающей использования медикамента в данной возрастной группе. Широкое распространение получила урсодезоксихолевая кислота (Урсофальк) в отсутствие противопоказаний.
Противопоказания к терапии урсодезоксихолевой кислотой:
При необходимости назначения желчегонных средств новорожденным и детям раннего возраста заменой Урсофальку могут быть препараты растительного происхождения Фламин и Хофитол.
Основу Фламина составляет экстракт цветков бессмертника песчаного (цмина песчаного, или сухоцвета), произрастающего повсеместно на территории Российской Федерации (рис. 4).
В монографии «Лекарственные растения Центрального Черноземья» [38] приводится следующее описание растения: «Цмин песчаный – популярное желчегонное средство. Препараты цмина – отвар, жидкий экстракт, сухой концентрат Фламин применяются при острых и хронических заболеваниях печени, желчного пузыря и желчных путей. Под влиянием препаратов бессмертника повышается секреция желчи с понижением уровня билирубина, желчных кислот и увеличением содержания холатов, повышается тонус желчного пузыря и расслабляется сфинктер Одди».
Цмин песчаный (соломенный цвет, златоцвет песчаный, иммортель) относится к многолетним растениям семейства астровых. Соцветия цмина песчаного содержат гликозиды салипурпурозид, кемпферол и изосалипурпурозид, флавоноиды, сахара (1,2%), витамины C и К, кальций, Fe. Кроме того, в соцветиях обнаружены фталиды, высокомолекулярные спирты, смолы, стероидные соединения, красящие вещества, инозит, дубильные вещества, жирные кислоты, минеральные соли и микроэлементы (Mn, Cu, Zn, Cr, Al, Se, Ni, Sr, Pb, B), эфирное масло, в состав которого входят крезол, свободные кислоты, в том числе капроновая кислота. Бессмертник способен концентрировать селен.
Установлено, что цмин песчаный повышает секрецию желчи, стимулирует синтез желчных кислот из холестерина, повышает содержание холатов и билирубина в желчи, увеличивает холатохолестериновый коэффициент, что снижает литогенность желчи, мягко повышает тонус желчного пузыря. Экстракт бессмертника оказывает спазмолитическое действие на гладкие мышцы кишечника, желчных путей, желчного пузыря и кровеносных сосудов, обладает умеренным противовоспалительным эффектом, антибактериальной активностью (за счет смоляных кислот), усиливает секрецию желудочного и панкреатического сока, имеет нерезко выраженный диуретический эффект. Цмин песчаный подавляет рост стафилококков и стрептококков, рвоту и тошноту, снимает чувство тяжести в эпигастральной области, уменьшает боль в области желчного пузыря.
Компонент эфирного масла цмина песчаного крезол – антисептик широкого действия. Особое значение в действии Фламина придается политерпенам – фракциям натуральных эфирных масел. Политерпены характеризуются антибактериальной активностью в отношении стафилококков, патогенной кишечной палочки, грибов рода Candida, кишечных вирусов и гельминтов. В народной медицине цмин песчаный использовался для изгнания ленточных глистов.
Противовоспалительный эффект эфирных масел Фламина (политерпенов) уменьшает действие основных патогенетических факторов бактериальных инфекций, способствующих развитию воспаления гепатобилиарной системы. Активные ингредиенты Фламина помимо увеличения количества отделяемой желчи изменяют ее биохимический состав: увеличение холестерин-холатного коэффициента и уменьшение концентрации билирубина в желчи предупреждают образование конкрементов в билиарном тракте, снижают литогенность желчи. Одновременно Фламин стимулирует экзокринную функцию поджелудочной железы и кислотообразующую функцию желудка, оказывает мягкое прокинетическое действие на кишечник. Желчегонное и антибактериальное действие Фламина, стимуляция экзокринной функции поджелудочной железы нормализуют процессы пищеварения и восстанавливают микробиоценоз кишечника, что способствует более эффективной терапии заболеваний гепатобилиарного тракта у детей.
Назначать Фламин можно с первых дней жизни, учитывая гранулированную форму выпуска, легкость дозировки и высокую степень комплаентности (препарат имеет приятный вкус).
Противопоказания для назначения Фламина:
Хофитол, основу которого составляет экстракт листьев артишока полевого в концентрации 200 мг/мл, обладает желчегонным и холеретическим действием. Растворы Хофитола для перорального и парентерального применения могут назначаться с первых дней жизни ребенка. Новорожденным назначают по 5–10 капель три раза в сутки.
Артишок полевой, являющийся сырьем для производства Хофитола, относится к семейству астровых и в народной медицине используется в течение многих веков. В Древней Греции сок артишока втирали в кожу головы при облысении. В России в XVIII в. врачи рекомендовали артишок при подагре и желтухе, как овощная и лекарственная культура был известен в Древнем Египте, Древней Греции и Риме. Одно из первых описаний артишока принадлежит ученику Аристотеля Теофасту (371 г. до н.э.), более подробное – древнеримскому натуралисту Диоскориду. Популярность артишока полевого (рис. 5) обусловлена его изысканным вкусом и полезными свойствами. В настоящее время широко культивируется в странах с теплым климатом. Основными поставщиками артишока на мировой рынок являются Франция, Испания и США (штат Калифорния).
Традиционно большие дозы экстракта листьев артишока используются при диспепсических расстройствах [39]. Артишок – витаминсодержащее растение, антиоксидант, содержит большое количество пищевых волокон, обладает желчегонным и холеретическим эффектами.
В состав артишока входят каротин, инулин, органические кислоты (кофеиновая, хинная, хлоргеновая, гликолевая, глицериновая), гликозид цинарин. Действующим веществом препаратов на основе артишока полевого является фенольное соединение цинарин в сочетании с фенолокислотами (кофеиновой, хлорогеновой, неохлорогеновой, криптохлорогеновой). В комбинации с другими лекарственными средствами препараты на основе артишока полевого могут применяться для лечения хронической интоксикации солями тяжелых металлов, алкалоидами, нитросоединениями, гепатотоксическими веществами, анорексии, ожирения, атеросклероза, уратурии, мочекаменной болезни.
В настоящее время интерес к артишоку полевому возрастает. Результаты исследований в области эпидемиологии и фармакологии демонстрируют положительное влияние экстракта листьев артишока на здоровье человека (антибактериальное, антиоксидантное, антиканцерогенное, гепатопротективное действие, инактивация вируса прибретенного иммунодефицита человека и усиление диуреза). Нутритивные особенности артишока связаны прежде всего с высокой концентрацией полифенолов и инулина, а также макро- и микронутриентов в 1 кг сухого веса [40].
В 1997 г. R. Gebhardt и M. Fausel [41] впервые описали антиоксидантный и гепатопротективный эффекты экстракта листьев артишока в отношении культуры гепатоцитов крыс. В 1998 г. R. Gebhardt [39] привел доказательства, что экстракт листьев артишока в первичной культуре гепатоцитов крыс редуцирует биосинтез печеночного холестерола.
В экспериментальных работах введение экстракта листьев артишока крысам с токсическим гепатитом, вызванным тетрахлорметаном, предупреждало развитие выраженного синдрома гепатоцитолиза (уровни АЛТ и аспартатаминотрансферазы (АСТ) были ниже на 52 и 40% соответственно). Морфологические исследования подтвердили положительное влияние экстракта листьев артишока на течение экспериментального гепатита (рис. 6) [42].
Гепатопротективный эффект экстракта листьев артишока подтвержден в исследовании токсического действия противоопухолевого антибиотика доксорубицина на печень крыс [43]. Применение экстракта вместе с доксорубицином способствовало менее выраженному повышению АЛТ и АСТ по сравнению с контрольной группой экспериментальных животных, получавших только доксорубицин (на 34,6 и 29,8% соответственно; р