Гломусная опухоль это что
Гломусные опухоли (параганглиомы)
Женщины болеют в 6 раз чаще мужчин. Средний возраст пациентов 55 лет.
Гломусные опухоли могут обнаруживаться как экстракраниально так и интракраниально.
Патогенез (что происходит?) во время Гломусных опухоли (параганглиом):
Параганглиома развивается из широко распространенных в организме нехромаффинных параганглиев симпатической и парасимпатической нервной системы, а также из гломусных телец. Исходная ткань состоит из хеморецепторных клеток, исходящих из первичного неврального гребешка. Гломусные тельца выглядят в виде небольших узелков васкуляризированной ткани параганглия. Они являются частью бранхиомерной интравагальной парасимпатической нервной системы.
Гломусные опухоли представляют собой сосудистые переплетения с включениями гломусных клеток, часто вовлекающие в свой рост каудальные черепные нервы и кровеносные сосуды. В состав гломусных опухолей также входят хромофинные клетки, что в 1% случаев сопровождается активной секрецией катехоламинов.
Скопление гломусных телец отмечается в глазнице, гортани, трахее, средостении, забрюшинном пространстве, органах желудочно-кишечного тракта и др. В области головы и шеи каротидные тельца расположены в области бифуркации общей сонной артерии и в височной кости.
Симптомы Гломусных опухоли (параганглиом):
Диагностика Гломусных опухоли (параганглиом):
Диагностика солитарных гломус-ангиом в типичных случаях не представляет труда за счет характерных симптоматики и локализации очагов поражения. При множественной врожденной форме заболевания для верификации диагноза обычно приходится прибегать к предварительному гистологическому исследованию.
Основными методами диагностики являются МРТ и КТ, иногда для уточнения диагноза необходимо проведение магнитно-резонансной или рентгеновской ангиографии.
Гломусные опухоли следует дифференцировать от гемангиомы, голубого невуса, дерматофибромы, невриномы, лейомиомы, меланомы.
Лечение Гломусных опухоли (параганглиом):
Лечение гломусных опухолей представляет собой сложную задачу из-за обильного кровоснабжения опухолей, локализации в области крупных венозных сосудов, а также инвазивного характера роста. В настоящее время возможности лечения заключаются в микрохирургической резекции, радиохирургии, эмболизации, лучевой терапии и комбинации этих методов. Хотя целью хирургии является тотальная резекция, из-за выраженной васкуляризации опухоли и вовлечения критических структур, тотальное удаление этих опухолей связано с большим количеством осложнений. Частота послеоперационных осложнений в виде поражения черепных нервов колеблется от 22 до 100%, ишемических инсультов в 10-20 %, в 10 % имеется риск послеоперационной ликвореи. Смертность после операций может достигать 4 %.
Применение лучевой терапии в лечении гломусных опухолей ограничено тем, что при использовании низких доз отмечается частое рецидивирование, а при увеличении дозы радиации отмечается высокий процент лучевых осложнений. Эти осложнения включают в себя мастоидиты, нарушения вкуса, облучение, поражения слизистых и кожи. Также описаны парезы мышц лица из-за поражения лицевого нерва, потерю слуха, некроз височной кости и твердой мозговой оболочки, сопровождающийся ликвореей.
К каким докторам следует обращаться если у Вас Гломусные опухоли (параганглиомы):
Гломусная опухоль это что
Лечение может быть паллиативным или радикальным (приводящим к излечению). Лучевая терапия считается паллиативной. Основополагающим лечением является хирургическое.
Нет технически неоперабельных поражений. Каждый план лечения основан на данных, полученных при диагностическом обследовании, необходимо также учитывать такие факторы, как возраст пациента, тип опухоли, анамнез и общее состояние здоровья. Проблема заключается в определении, станет ли опухоль в течение остатка жизни причиной значительных осложнений или смерти.
Паллиативное лечение рекомендуется пожилым людям, ослабленным с медицинской точки зрения, или при множественных поражениях, служащих противопоказанием к хирургическому лечению. Понятие «пожилой» лучше всего определяется физиологическими показателями, возраст составляет приблизительно от 65 до 70 лет. Небольшая гломусная опухоль в 75-летнем возрасте вряд ли вызовет беспокойство об оставшихся годах жизни, так как гломусная опухоль растет очень медленно. Напротив, данные о медленном росте гломусной опухоли не играют роли для 30-летней женщины.
Хирургическое лечение предлагается в последнем случае и обычно не рекомендуется в предыдущем. В бессимптомных случаях, когда избран паллиативный вид лечения, гломусная опухоль тщательно наблюдается, проводится динамическое рентгенологическое обследование. Растущие опухоли подвергаются лучевому воздействию.
При мультифокальном поражении в первую очередь удаляется наиболее опасное для жизни образование. Последующие рекомендации определяют неврологическое последствия. Двусторонние гломусные опухоли особенно сложны. Если одна из них удалена, и у пациента нет неврологических нарушений, то с противоположной стороны операция планируется только через шесть месяцев. Обширное повреждение черепно-мозговых нервов изменяет план из-за чрезвычайной опасности денервации гортани и прерывания афферентной иннервации глотки, что является серьезным воздействием на качество жизни с необходимостью постоянной трахеостомии, интубации и/или искусственного питания. В таком случае для лечения остаточных явлений показана паллиативная терапия.
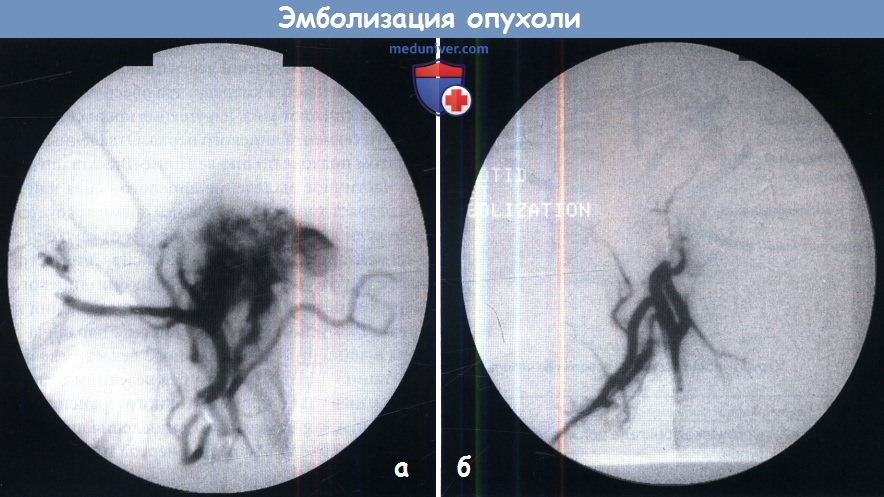
Б. Успешная эмболизация опухоли.
а) Лучевая терапия гломусной опухоли. Резекция гломусных опухолей всегда являлась основной целью лечения. Благодаря современным техническим возможностям, вопросы резекции или резектабельности были сведены к минимуму. Практически любое поражение является «резектабельным». Наиболее распространенной причиной критики хирургического подхода является риск функциональных нарушений, который сопровождает хирургию основания черепа. Сегодня успехи консервативной хирургии и оперативной реабилитации существующих или приобретенных (ятрогенных) фонофарингеальных нарушений достигли уровня, достаточного для смягчения возражений.
Как альтернатива, в качестве минимальной, с низким уровнем осложнений, недорогой стратегией консервативного лечения предлагаются лучевая терапия. В недавнем времени лучевой терапии было уделено много внимания. Ожидается, что лучевая терапия по прежнему будет играть значительную роль в лечении гломусных опухолей.
Между хирургами и радиологами возникло острое противоречие о первичном лечении гломусных опухолей. Данных, позволяющих разрешить это противоречие не существует. Cummings и соавт., описывая место лучевой терапии, отмечают, что «. уменьшение симптомов и прекращение роста опухоли в течение оставшейся жизни пациента являются практической мерой успешного лечения». Тем не менее, предположение, что облученная опухоль состоит только из доброкачественных образований нечувствительных клеток, вероятно, неточно. Лучевая терапия вынуждает пациента сосуществовать с биологически измененной опухолью.
Полученные данные не позволяют говорить о «контроле» над болезнью из-за относительной редкости этих опухолей (статистический анализ неточен), длительного (15-20 лет) естественного развития и достижений лучевой терапии за последние несколько десятилетий. Концептуальное различие между «контролем» и «излечением» выходит за рамки семантики. При больших опухолях хирургия гломусной опухоли в принципе не связана с новыми поражениями черепных нервов, но в хирургии параганглиом повреждение черепно-мозговых нервов неизбежно. Даже при том, что восстановление и хирургическая реабилитация эффективны, функциональная способность сокращена. К концу лечения реальные риски хирургии четко определены, и качественно зарегистрированы Jackson и соавт. выполнили обзор литературы, целью которого являлось выделить риски использования лучевой терапии, такие, к примеру, как потеря слуха, повреждение центральной нервной системы, постлучевой остеонекроз и постлучевые злокачественные новообразования.
Авторы пришли к выводу, что реальные риски применения лучевой терапии достаточно продолжительны и пока еще не уточнены.
Споры лучевых терапевтов и хирургов продолжаются. Действительно лучевая терапия, как минимально инвазивный метод, должна занимать видное место в лечении гломусных опухолей. Так как постоянно появляются данные о лечении гломусных опухолей, то для точного определения соотношения риск/польза при применении каждого метода лечения, а также точного решения пациента жить с опухолью или избавиться от нее, необходимо полноценное информирование больного. Должны быть представлены оба варианта с данными результатов лечения.
б) Хирургическое лечение гломусной опухоли:
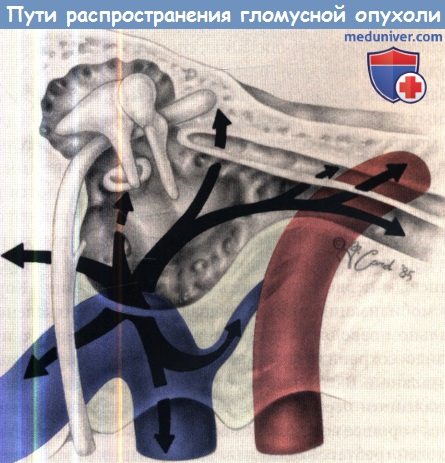
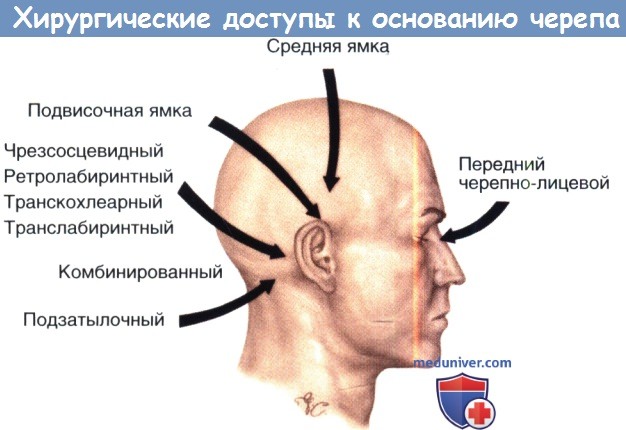
1. Основные принципы: пути распространения. Гломусные опухоли происходят из параганглиев, находящихся в среднем ухе и в гипотимпануме в непосредственной близости от яремной луковицы. Мы уже обсуждали, что из этого очага, пути распространения проходят вдоль линий наименьшего сопротивления и весьма разнообразны. Необходим индивидуальный хирургический доступ к каждой опухоли и ее ответвлениям в пределах и за пределами височной кости. Стратегия, по определению, многоплановая и направлена на следующие цели:
• Выделение всех границ опухоли
• Идентификация/контроль жизненно важных анатомических структур
• Доступ ко всем очагам внутричерепного распространения опухоли
Следование основным хирургическим принципам, а также междисциплинарный подход увеличивают вероятность полной резекции опухоли с сохранением нормальной функции, настолько насколько это возможно.
2. Лицевой нерв в хирургии бокового основания черепа. В хирургии бокового основания черепа лицевой нерв затрудняет реализацию основных принципов диссекции. Для отонейрохирургов лицевой нерв — структура, которую необходимо бережно обходить, не взаимодействуя с ним. Эта общая тема была рассмотрена подробно в соответствующей литературе.
Однако кровоснабжение лицевого нерва допускает перемещение и манипуляции, включая внутренние и наружные сегменты. Нейромониторинг целостности лицевого нерва, обеспечивает его мобилизацию, способствуя поддержанию сосудистой и невральной целостности.
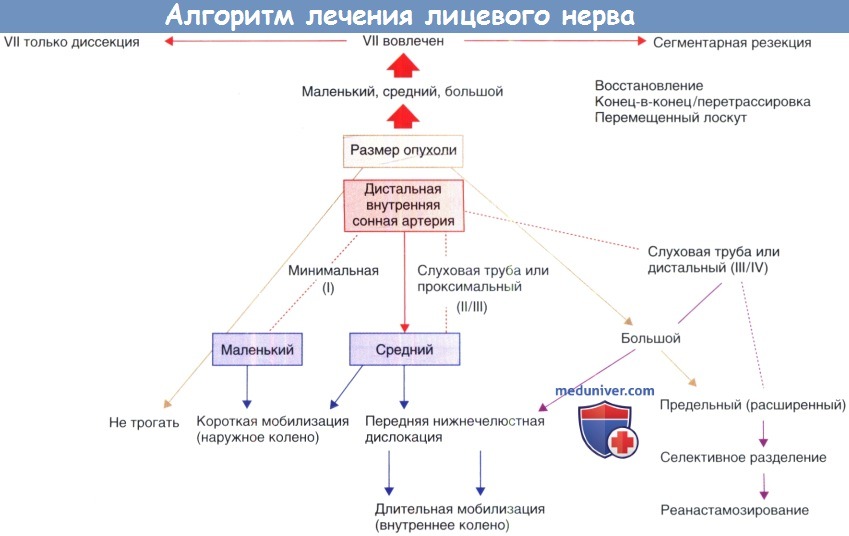
Варианты воздействия на лицевой нерв в хирургии гломусных опухолей — простое выделение, короткая или длинная мобилизация, сегментарная резекция и избирательное разделение. Основными факторами, определяющими выбор вариант воздействия на лицевой нерв, являются размер опухоли и ее положение относительно внутренней сонной артерии. Протоколам, которые включают только простое выделение лицевого нерва между боковой ветвью С1 и лицевым нервом уделялось большое внимание. «Короткая» мобилизация лицевого нерва от наружного колена латерально позволяет минимизировать осложненния, и как правило, сохранить функцию лицевого нерва практически нормальной. В случаях некоторого нарушения функции, в отдаленном периоде по шкале House-Brackmann наблюдается хорошее восстановление (степень 1-2).
Для больших опухолей требуется «длинная» мобилизация от коленчатого ганглия в дистальном направлении. Кровоснабжение лицевого нерва может быть лучше всего сохранено при наличии широкой «манжеты» фасции основания черепа вокруг лицевого нерва, изнутри шилососцевидного отверстия и сохранения непрерывности с околоушной фасцией кпереди. Сегмент нерва, проходящий через шилососцевидное отверстие, может смещается кпереди, что обеспечивает отличное выделение и снижает риск нарушения кровоснабжения вертикального сегмента лицевого нерва. Отдаленные результаты при этом подходе по шкале House-Brackmann также хорошие. Частичное выделение лицевого нерва или его ветвей с переанастомозом в настоящее время требуется редко.
В случае, если лицевой нерв неотделим от опухоли необходима сегментарная резекция, но эта ситуация встречается крайне редко. При нормальной функции лицевого нерва до операции целесообразна попытка разделения лицевого нерва и гломусной опухоли. Наличие паралича лицевого нерва в дооперационном периоде делает невозможным реабилитацию лицевого нерва без резекции и анастомоза «конец в конец» или промежуточного трансплантата для реанимации. Алгоритм для восстановления лицевого нерва в хирургии бокового основания черепа показан на рисунке ниже.
3. Внутренняя сонная артерия. Внутренняя сонная артерия лежит в основе хирургии основания черепа, так как в любом случае гломусной опухоли она или прикреплена к ней или проходит рядом. Ограничительным фактором всей хирургии основания черепа является отделение опухоли (диссекция) от внутренней сонной артерии. Должны использоваться основные принципы сосудистой хирургии — проксимальный и дистальный контроль. «Контроль» означает полный (по всей окружности) доступ к нормальному сосуду. Доступ к барабанному, каменистому и внутричерепным сегментам внутренней сонной артерии должны дополнять легкий доступ к проксимальным сосудам шеи.
Рекомендации по перевязке внутренней сонной артерии неточные, в связи с чем прогнозирование результатов еще более небезопасно. Когда опухоль неразрывно (плотно) спаяна с внутренней сонной артерией, внутренняя сонная артерия может быть восстановлена перемещаемым венозным трансплантатом. Положение опухоли относительно внутренней сонной артерии не может быть определено в предоперационном периоде. Если необходима перевязка внутренней сонной артерии и ее реконструкция невозможна, формируются экстракраниальные шунты.
Спазмирование внутренней сонной артерии — опасное интраоперационное осложнение, возникающее в ответ на продольное растяжение сосуда. В случае развития спазма манипуляция должна быть немедленно прекращена и должны быть использованы фармакологические методы (раствор папаверина местно или инъекция в стенку внутренней сонной артерии) с дальнейшим наблюдением за сосудом. В экстренных ситуациях требуется ручная дилятация сосуда или его сегментарная резекция.
Fitch все еще рекомендует «выключение» из кровотока внутренней сонной артерии путем клипирования, внурисосудистого баллонирования интра- или предперационно. Это вынужденное решение применяется только в крайних случаях.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гломусная опухоль это что
Номенклатура гломусных опухолей не совсем упорядочена. Термин «glomus» ошибочен. Первоначальная идея, что опухоль возникла из истинных гломусных комплексов, была опровергнута. В настоящее время признано, что гломусные опухоли возникают из параганглиев — нормально развивающихся структур, обычно тесно связанных с симпатическими ганглиями вдоль аорты и ее основных ветвей.
Основные клетки параганглиев происходят из нервного гребня и являются составными элементами диффузной нейроэндокринной системы. Glenner и Grimley различали параганглий надпочечников (мозгового вещества надпочечников) и вненадпочечниковый параганглий. Параганглиевые опухоли (параганглиомы) также следуют этой классификации.
Признавая вышеупомянутое, тем не менее, в этой статье будут использоваться взаимозаменяемо термины параганглиома, гломусная опухоль, опухоль барабанного гломуса и опухоль луковицы яремной вены.
Кранио-цервикальные (жаберные) параганглии распределены вдоль артериальной сосудистой сети и черепных нервов онтогенетических жаберных дуг. Интерес нейро-отологов в первую очередь вызывают яремно-барабанный и межкаротидный параганглий. Внутривагусный параганглий, поскольку он не связан тесно с артериальной сосудистой сетью, не классифицируется как жаберный параганглий.
Яремно-барабанные параганглии — овальные дольчатые структуры от 0,1 до 0,5 мм в диаметре. Васкуляризированные нижней барабанной ветвью восходящей глоточной артерии, они располагаются в среднем по три с каждой стороны, в ассоциации с нервами Якобсона и Арнольда. Количество параганглиев не коррелирует с расой или полом, и больше половины их расположены в области яремной ямки.
Они иннервируются языкоглоточным нервом, а ганглии расположенные вдоль нерва Арнольда предположительно иннервируются блуждающим нервом. Внутривагусные параганглии разрозненными группами клеток заполняют оболочку блуждающего нерва. Параганглии хорошо кровоснабжаются и состоят из кластеров основных клеток, укрепленных поддерживающими клетками и мелкими кровеносными сосудами.
Ультраструктурные признаки параганглиом имитируют их происхождение из параганглиев. Основные клетки содержат в цитоплазме гранулы с катехоламинами. Ультраструктурно было выявлено два типа главных клеток, светлые и темные.
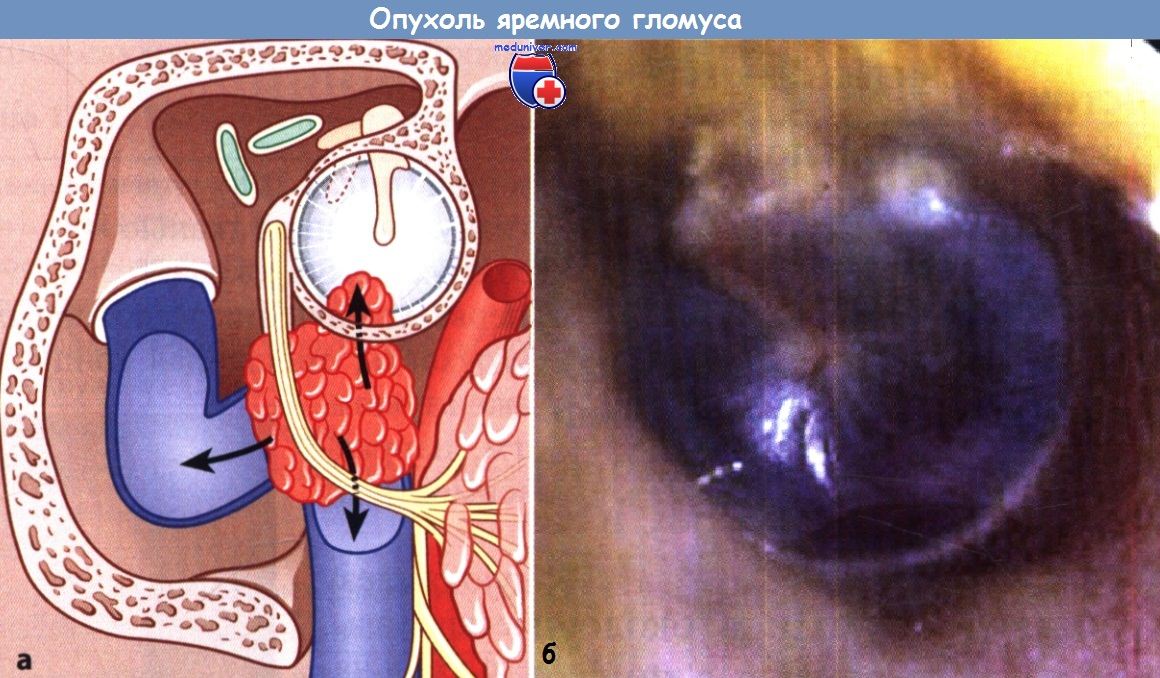
а Стрелка обозначает направление возможного роста опухоли в аттик, гипотимпанум и прорастания ее через барабанную перепонку.
б Через барабанную перепонку просвечивает синюшная лоснящаяся опухоль.
Биохимия гломусной опухоли
Основные клетки параганглиом являются одним из 40 различных типов клеток нейроэндокринной системы, клетки которой могут вырабатывать катехоламины и нейропептиды, в свою очередь, способные служить нейромедиаторами, нейрогормонами, гормонами и парагормонами.
Метаболизм тирозина — ключ к биохимии катехоламинов. Поскольку параганглии испытывают недостаток в ферменте фенилэтаноламине-N-метилтрансферазе, в них обычно накапливается норадреналин; тем не менее, была описана гломусная опухоль, выделяющая допамин. Описана также гломусная опухоль, секретировавшая серотонин и спровоцировавшая карциноидный синдром.
В параганглиях и параганглиомах иммуногистохимически были выявлены нейрогормоны, такие как нейронспецифичная энолаза, P-субстанция, холецистокинин, бомбезин, хромогранин, вазоактивный интерстинальный полипептид, соматостатин, кальцитонин, протеин С-100, меланоцитостимулирующий гормон и гастрин.
Клинические взаимоотношения гломусной опухоли
Биохимические возможности гломусной опухоли чрезвычайно богаты. Ее потенциал выделения нейроэндокринных секреторных веществ позволяет предопределить различную клиническую симптоматику, и обильно секретирующие опухоли известны как «функциональные» или «секреторные».
Каждый пациент с гломусной опухолью (за исключением случаев небольших новообразований) проходит измерение уровня сывороточного катехоламина и мочевых метаболитов. Функционально активные параганглиомы обнаруживаются в 1-3% случаев. Концентрации норадреналина в 3-5 раз выше нормы, что как правило, достаточно для проявления симптомов и признаков секреции катехоламинов, таких как головные боли, чрезмерное потоотделение, сердцебиение, бледность, и тошнота.
Редко может встречаться карциноидный синдром. Обнаружение повышенного уровня адреналина требует проведения компьютерной томографии надпочечников или селективной почечной ангиографии для исключения феохромоцитомы.
Послеоперационное наблюдение является обязательным для предотвращения летальных последствий передозировки катехоламинов при индукции наркоза или при интраоперационных манипуляциях на опухоли. Для лечения феохромоцитомы используются современные протоколы фармакологической блокады. Альфа- и бета-блокаторы, назначаемые со второй недели после операции, больше не используются.
Должны быть выявлены и идентифицированы паранеопластические синдромы, связанные с другими нейрогормонами (анемия, желудочно-кишечные симптомы, и т.д.).
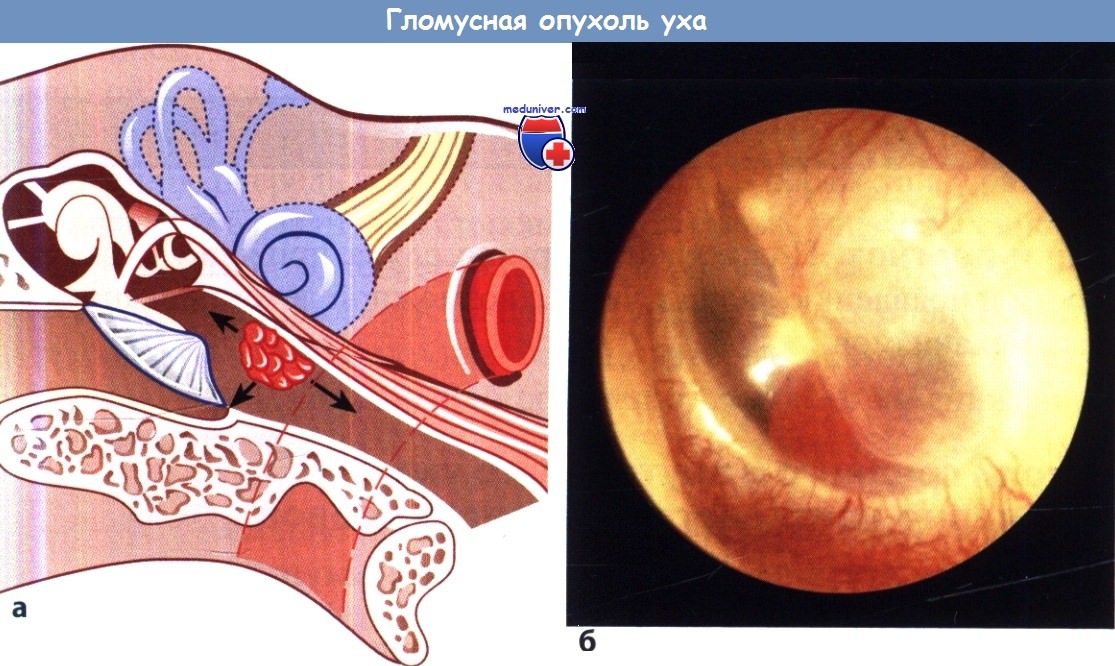
а Стрелки указывают направления возможного роста опухоли.
б При отоскопии можно различить небольшую красную опухоль.
Склонность к более злокачественному характеру опухоли подтверждалась иммуногистохимическими данными об отношении основных клеток к поддерживающим и реактивностью в дальнейшем.
Главные клетки гломусной опухоли как компонент нейроэндокринной системы группируются с другими клетками, произошедшими из нервного гребня. Совместно с гломусной опухолью могут встречаться феохромоцитома, опухоли щитовидной железы и аденома паращитовидной железы. Гломусные опухоли были выявлены при синдроме множественной эндокринной неоплазии.
Для гломусной опухоли характерен медленный рост и редкое метастазирование. Такие опухоли распространяются по пути наименьшего сопротивления, наиболее важным из которых являются воздухоносные клетки височной кости. Просветы сосудов, отверстия через которые проходят сосуды и нервы, слуховая труба, и прямой рост позволяют распространиться опухоли за пределы височной кости. Гломусная опухоль поражает кости. Кохлеовестибулярное разрушение вызывается ишемическим некрозом.
Распространение опухоли происходит по нескольким направлениям одновременно. Распространение в задней черепной ямке идет непосредственно через твердую мозговую оболочку, либо вдоль черепно-мозговых нервов. Внутренняя сонная артерия — прямой путь распространения опухоли.
Гломусные опухоли чаще развиваются у представителей белой расы. Женщины болеют в 4-6 раз чаще мужчин. Опухоли встречаются и у младенцев, и у пожилых людей, как правило, в 50-60 летнем возрасте. Наметилась семейно-наследственная тенденция с аутосомно-доминантным путем передачи. Для семейных опухолей частота сопутствующих поражений составляет 25-50%.
Интересным свойством гломусной опухоли является ее склонность к кратности. В 10% несемейных случаев может предполагаться другая гломусная опухоль. Дополнительная опухоль(и) может быть на той же стороне, или на противоположной и включать любую из параганглиом. Наиболее частой является комбинация опухоли каротидного тельца тела с ипсилатеральной барабанной гломусной опухолью или гломусной опухолью луковицы яремной вены.
Яремно-височные параганглиомы крайне редко озлокачествляются, за исключением случаев, когда ткани параганглиомы определяются в нетипичных местах. Гистологические признаки озлокачествления действительно редки.
Lattes и Waltner впервые сообщили о метастатической гломусной опухоли (в печени) в 1948 году. Доля злокачественных гломусных опухолей колеблется от 1 до 12%, в литературе чаще всего цитируется показатель на уровне 4%. Наиболее распространенные места метатазирования включают лимфатические узлы, кости скелета, легкие, печень, иногда — селезенку. Гломусные опухоли блуждающего нерва имеют более высокий уровень малигнизации, оцениваемый до 19%.
Симптоматика, как правило, более тяжелая, и заболевание быстро прогрессирует в злокачественную гломусную опухоль; они демонстрируют более высокую частоту поражения черепно-мозговых нервов. Заболеваемость и смертность выше, чем при доброкачественных гломусных опухолях. Тем не менее, длительная выживаемость возможна и при метастатическом поражении.
Строение гломусных опухолей действительно разнообразно. Клиническая оценка включает в себя не только разграничение по типу опухоли и степени распространения, но также и комплексную оценку уникального строения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гломусная опухоль это что
а) Клиническая картина гломусной опухоли уха. Клинические проявления характеризуются значительным разнообразием в зависимости от локализации опухоли и ее размеров и включают:
• звон в ухе на стороне поражения, синхронный с пульсом;
• снижение слуха на стороне поражения и ощущение давления в ухе;
• нарушение равновесия;
• симптомы поражения нижней группы ЧН: паралич лицевого нерва, паралич мягкого нёба, охриплость голоса, нарушение глотания, паралич языка (в поздней стадии).

а Стрелки указывают направления возможного роста опухоли.
б При отоскопии можно различить небольшую красную опухоль.
в) Диагностика гломусной опухоли уха. При отоскопии выявляют опухоль, просвечивающую через барабанную перепонку. Опухоль часто имеет красный цвет. При прорыве параганглиомы в просвет наружного слухового прохода она имеет вид легко кровоточащего полипа.
При параганглиомах, исходящих из верхней луковицы внутренней яремной вены, развивается паралич подъязычного, языкоглоточного и/или блуждающего нерва (синдром яремного отверстия).
Распространение параганглиомы в полость черепа приводит к появлению симптомов поражения моста и мозжечка, а также паралича лицевого нерва, гипестезии в зоне иннервации тройничного нерва, глухоты и вестибулярных нарушений.
Для уточнения диагноза выполняют КТ с контрастированием, чтобы получить возможность сравнить пространственное изображение обеих височных костей, области расположения яремного отверстия и верхней луковицы внутренней яремной вены.
Размеры опухоли и ее распространение лучше видны на MPT, МРА, а также на снимках, полученных при цифровой субтракционной ангиографии (при выполнении этого исследования в некоторых случаях удается одновременно выполнить эмболизацию основных приносящих сосудов параганглиомы).

а Стрелка обозначает направление возможного роста опухоли в аттик, гипотимпанум и прорастания ее через барабанную перепонку.
б Через барабанную перепонку просвечивает синюшная лоснящаяся опухоль.
г) Лечение гломусной опухоли уха. Опухоли, объединенные в 1-ю и 2-ю группы, лечат в ЛОР-отделе-нии; они легко поддаются радикальному иссечению. При опухолях, относящихся к 3-й группе, необходим комбинированный шейно-височный доступ, а опухоли 4-й группы удаляют нейрохирурги в два этапа (во время операции следует по возможности сохранить лицевой нерв).
Ангиографическая эмболизация сосудов, питающих параганглиому, способствует уменьшению интраоперационной кровопотери. При опухолях 4-й группы в качестве альтернативного метода лечения проводят лучевую терапию.
д) Течение и прогноз. Нехромаффинные параганглиомы растут медленно. В далекозашедших стадиях с обширным прорастанием опухоли в полость черепа возможно развитие опасных для жизни состояний, связанных со сдавлением ствола мозга или тромбозом сонной артерии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021