Гистоплазмоз легких что это
Публикации в СМИ
Гистоплазмоз
Гистоплазмоз — глубокий микоз с первичными поражениями в виде пневмоний, клинически напоминающих первичный лёгочный туберкулёз; при дальнейшем развитии возникают очаги в лёгких или генерализованное вовлечение ретикулоэндотелиальной системы; лихорадка, истощение, спленомегалия и лейкопения.
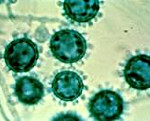
Этиология. Возбудитель — диморфный гриб Histoplasma capsulatum. В природе существует в мицелярной форме в почве (попадание органики, например птичьего помёта стимулирует рост), а в организме млекопитающих — в одноклеточной (дрожжевой). Споры могут сохранять активность до 10 лет. Основной путь заражения человека — ингаляция почвенного аэрозоля, загрязнённого экскрементами птиц и летучих мышей; основные очаги инфекции — птичьи гнёзда и пещеры, заселённые летучими мышами.
Клинические формы • Острый лёгочный гистоплазмоз (прикорневая лимфаденопатия, симптомы интоксикации) • Хронический кавернозный гистоплазмоз (преобладают лёгочные проявления) • Диссеминированный гистоплазмоз (поражение лёгких, ЖКТ; эндокардит, менингит) • Медиастинальная гранулёма • Фиброзирующий медиастинит (симптомы сдавления верхней полой вены, лёгочной артерии или пищевода) • Гистоплазмоз как оппортунистическая инфекция у больных со СПИДом.
Частота. Главный эпидемический очаг — Северная Америка. Инфицированность в эпидемически неблагоприятных областях — 100%; но только у немногих развивается активная инфекция. Ежегодно в США регистрируют около 500 000 новых случаев. У больных СПИДом развивается в 2–5% случаев. Преобладающий возраст. Диссеминированный гистоплазмоз — дети младше 1 года и люди старше 60 лет. Преобладающий пол — мужской при диссеминированном гистоплазмозе (5:1).
Факторы риска • Земляные работы рядом с курятниками • Снос или реконструкция старых зданий (контакт с гниющими деревьями) • Иммунодефициты.
Патоморфология. Малодифференцированные гранулёмы в биоптатах или в материале, полученном при бронхоскопии, с наличием характерных дрожжеподобных форм возбудителя, импрегнированных серебром.
Клиническая картина во многом аналогична туберкулёзу. В 99% случаев протекает субклинически. Манифестная форма: • Артралгии • Поражение кожи: узловатая эритема, многоформная эритема • Субфебрилитет (у больных СПИДом — лихорадка) • Симптомы интоксикации: анорексия, похудание, ночные поты • Продуктивный кашель • Одышка • Уплотнённые изъязвления в верхних отделах дыхательных путей • Изъязвления в ЖКТ • Гранулематозный гепатит • Эндокардит • Хронический менингит.
Лабораторные исследования • Тест на полисахаридный Аг Histoplasma capsulatum — наиболее быстрый метод для диагностики и контроля за рецидивами. При диссеминированном бластомикозе или кокцидиоидомикозе возможны ложноположительные результаты • РСК: диагностически достоверный титр АТ — 1:32 и выше, ложноотрицательный результат — на ранних стадиях инфекции или у больных с иммунодефицитом. Ложноположительные результаты могут появляться при туберкулёзе, других грибковых заболеваниях или после тестирования на гистоплазминовый кожный Аг • Тест иммунодиффузии наиболее информативен через 4–6 нед от момента заражения • Бактериологическое исследование мокроты, промывной жидкости, костного мазка, лимфатических узлов, крови, печени • Определение в моче капсульного Аг Histoplasma capsulatum • Кожный тест с гистоплазминовым Аг.
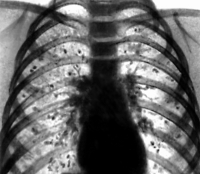
Рентгенологическое исследование • Инфильтраты в средней доле лёгкого (27%) • Лимфаденопатия воротных, медиастинальных (25%) лимфатических узлов или обеих областей (30%) • Лёгочная диссеминация • Обнаружение полостей в лёгких • КТ органов грудной клетки проводят для дифференцирования медиастинального фиброза и медиастинальной гранулёмы.
Эндоскопические исследования • Бронхоскопия с бронхоальвеолярным лаважем и трансбронхиальной биопсией • Лапароскопия с биопсией печени и костного мозга при подозрении на диссеминацию процесса • Медиастиноскопия для биопсии медиастинальных лимфатических узлов.
Дифференциальная диагностика • Атипичная и вирусная пневмония • Другие грибковые заболевания (бластомикоз, кокцидиоидомикоз) • Другие гранулематозные заболевания (туберкулёз и саркоидоз) • Пневмокониоз • Лимфомы.
Лечение • При остром первичном гистоплазмозе лечения, как правило, не проводят (у 99% — спонтанное выздоровление) • При диссеминированном гистоплазмозе •• Амфотерицин В. Для определения индивидуальной переносимости сначала вводят 1 мг, затем 0,25 мг/кг, при необходимости повышая дозу до 0,5 мг/кг. Общая доза на курс лечения — 1–2 г (не менее 35 мг/кг) •• Кетоконазол — сначала 400 мг 1 р/сут в течение 3 сут, затем по 200–400 мг 1 р/сут •• Итраконазол — сначала по 200 мг 2 р/сут в течение 3 сут, затем по 200 мг 1–2 р/сут • При гистоплазмозе у больных СПИДом •• Итраконазол (при лёгком течении заболевания — препарат выбора) по 600 мг 1 р/сут в течение 3 сут, затем поддерживающая терапия по 400 мг/сут. Для поддерживающей терапии можно назначить амфотерицин В по 50–100 мг (1 мг/кг) 1 р/нед. Несмотря на поддерживающую терапию, частота рецидивов у больных СПИДом — 10–50% •• Кетоконазол неэффективен • При хроническом кавернозном гистоплазмозе •• Амфотерицин В (при тяжёлом и среднетяжёлом течении) — общая доза 2–2,5 г •• Кетоконазол — по 400 мг/сут в течение 3 сут, затем поддерживающая терапия по 200–400 мг/сут •• Итраконазол — по 200 мг 2 р/сут в течение 3 сут, затем по 200 мг 1–2 р/сут • При остром лёгочном гистоплазмозе •• Амфотерицин В (при тяжёлом и среднетяжёлом течении) — пробная доза 1 мг, затем 0,25 мг/кг, при необходимости повышая дозу до 0,5 мг/кг. Общая доза — не менее 35 мг/кг •• Кетоконазол (при лёгком течении) — 400 мг 1 р/сут в течение 3 сут, затем поддерживающая терапия по 200–400 мг 1 р/сут •• Итраконазол (при лёгком течении) — по 200 мг 2 р/сут в течение 3 сут, затем по 200 мг 1–2 р/сут • Средняя продолжительность курса лечения: •• Диссеминированный гистоплазмоз — 6 мес •• Хронический кавернозный гистоплазмоз — не менее 12 мес •• Острый лёгочный гистоплазмоз — 2–3 мес •• При СПИДе — пожизненная поддерживающая терапия •• При рецидивировании — пожизненная поддерживающая терапия • При медиастинальной гранулёме может быть эффективен амфотерицин В • При фиброзирующем медиастините эффективное лечение отсутствует.
Осложнения • Обструкция бронхов, трахеи или пищевода из-за лимфаденопатии и бронхолитиаза • Фиброзирующий медиастинит может вызвать синдром верхней полой вены или бронхиальную обструкцию • Осложнения лечения противогрибковыми ЛС: ОПН, нарушение функции печени.
Синонимы • Дарлинга болезнь • Дарлинга цитомикоз • Цитомикоз ретикулоэндотелиальный
МКБ-10 • B39 Гистоплазмоз
Код вставки на сайт
Гистоплазмоз
Гистоплазмоз — глубокий микоз с первичными поражениями в виде пневмоний, клинически напоминающих первичный лёгочный туберкулёз; при дальнейшем развитии возникают очаги в лёгких или генерализованное вовлечение ретикулоэндотелиальной системы; лихорадка, истощение, спленомегалия и лейкопения.
Этиология. Возбудитель — диморфный гриб Histoplasma capsulatum. В природе существует в мицелярной форме в почве (попадание органики, например птичьего помёта стимулирует рост), а в организме млекопитающих — в одноклеточной (дрожжевой). Споры могут сохранять активность до 10 лет. Основной путь заражения человека — ингаляция почвенного аэрозоля, загрязнённого экскрементами птиц и летучих мышей; основные очаги инфекции — птичьи гнёзда и пещеры, заселённые летучими мышами.
Клинические формы • Острый лёгочный гистоплазмоз (прикорневая лимфаденопатия, симптомы интоксикации) • Хронический кавернозный гистоплазмоз (преобладают лёгочные проявления) • Диссеминированный гистоплазмоз (поражение лёгких, ЖКТ; эндокардит, менингит) • Медиастинальная гранулёма • Фиброзирующий медиастинит (симптомы сдавления верхней полой вены, лёгочной артерии или пищевода) • Гистоплазмоз как оппортунистическая инфекция у больных со СПИДом.
Частота. Главный эпидемический очаг — Северная Америка. Инфицированность в эпидемически неблагоприятных областях — 100%; но только у немногих развивается активная инфекция. Ежегодно в США регистрируют около 500 000 новых случаев. У больных СПИДом развивается в 2–5% случаев. Преобладающий возраст. Диссеминированный гистоплазмоз — дети младше 1 года и люди старше 60 лет. Преобладающий пол — мужской при диссеминированном гистоплазмозе (5:1).
Факторы риска • Земляные работы рядом с курятниками • Снос или реконструкция старых зданий (контакт с гниющими деревьями) • Иммунодефициты.
Патоморфология. Малодифференцированные гранулёмы в биоптатах или в материале, полученном при бронхоскопии, с наличием характерных дрожжеподобных форм возбудителя, импрегнированных серебром.
Клиническая картина во многом аналогична туберкулёзу. В 99% случаев протекает субклинически. Манифестная форма: • Артралгии • Поражение кожи: узловатая эритема, многоформная эритема • Субфебрилитет (у больных СПИДом — лихорадка) • Симптомы интоксикации: анорексия, похудание, ночные поты • Продуктивный кашель • Одышка • Уплотнённые изъязвления в верхних отделах дыхательных путей • Изъязвления в ЖКТ • Гранулематозный гепатит • Эндокардит • Хронический менингит.
Лабораторные исследования • Тест на полисахаридный Аг Histoplasma capsulatum — наиболее быстрый метод для диагностики и контроля за рецидивами. При диссеминированном бластомикозе или кокцидиоидомикозе возможны ложноположительные результаты • РСК: диагностически достоверный титр АТ — 1:32 и выше, ложноотрицательный результат — на ранних стадиях инфекции или у больных с иммунодефицитом. Ложноположительные результаты могут появляться при туберкулёзе, других грибковых заболеваниях или после тестирования на гистоплазминовый кожный Аг • Тест иммунодиффузии наиболее информативен через 4–6 нед от момента заражения • Бактериологическое исследование мокроты, промывной жидкости, костного мазка, лимфатических узлов, крови, печени • Определение в моче капсульного Аг Histoplasma capsulatum • Кожный тест с гистоплазминовым Аг.
Рентгенологическое исследование • Инфильтраты в средней доле лёгкого (27%) • Лимфаденопатия воротных, медиастинальных (25%) лимфатических узлов или обеих областей (30%) • Лёгочная диссеминация • Обнаружение полостей в лёгких • КТ органов грудной клетки проводят для дифференцирования медиастинального фиброза и медиастинальной гранулёмы.
Эндоскопические исследования • Бронхоскопия с бронхоальвеолярным лаважем и трансбронхиальной биопсией • Лапароскопия с биопсией печени и костного мозга при подозрении на диссеминацию процесса • Медиастиноскопия для биопсии медиастинальных лимфатических узлов.
Дифференциальная диагностика • Атипичная и вирусная пневмония • Другие грибковые заболевания (бластомикоз, кокцидиоидомикоз) • Другие гранулематозные заболевания (туберкулёз и саркоидоз) • Пневмокониоз • Лимфомы.
Лечение • При остром первичном гистоплазмозе лечения, как правило, не проводят (у 99% — спонтанное выздоровление) • При диссеминированном гистоплазмозе •• Амфотерицин В. Для определения индивидуальной переносимости сначала вводят 1 мг, затем 0,25 мг/кг, при необходимости повышая дозу до 0,5 мг/кг. Общая доза на курс лечения — 1–2 г (не менее 35 мг/кг) •• Кетоконазол — сначала 400 мг 1 р/сут в течение 3 сут, затем по 200–400 мг 1 р/сут •• Итраконазол — сначала по 200 мг 2 р/сут в течение 3 сут, затем по 200 мг 1–2 р/сут • При гистоплазмозе у больных СПИДом •• Итраконазол (при лёгком течении заболевания — препарат выбора) по 600 мг 1 р/сут в течение 3 сут, затем поддерживающая терапия по 400 мг/сут. Для поддерживающей терапии можно назначить амфотерицин В по 50–100 мг (1 мг/кг) 1 р/нед. Несмотря на поддерживающую терапию, частота рецидивов у больных СПИДом — 10–50% •• Кетоконазол неэффективен • При хроническом кавернозном гистоплазмозе •• Амфотерицин В (при тяжёлом и среднетяжёлом течении) — общая доза 2–2,5 г •• Кетоконазол — по 400 мг/сут в течение 3 сут, затем поддерживающая терапия по 200–400 мг/сут •• Итраконазол — по 200 мг 2 р/сут в течение 3 сут, затем по 200 мг 1–2 р/сут • При остром лёгочном гистоплазмозе •• Амфотерицин В (при тяжёлом и среднетяжёлом течении) — пробная доза 1 мг, затем 0,25 мг/кг, при необходимости повышая дозу до 0,5 мг/кг. Общая доза — не менее 35 мг/кг •• Кетоконазол (при лёгком течении) — 400 мг 1 р/сут в течение 3 сут, затем поддерживающая терапия по 200–400 мг 1 р/сут •• Итраконазол (при лёгком течении) — по 200 мг 2 р/сут в течение 3 сут, затем по 200 мг 1–2 р/сут • Средняя продолжительность курса лечения: •• Диссеминированный гистоплазмоз — 6 мес •• Хронический кавернозный гистоплазмоз — не менее 12 мес •• Острый лёгочный гистоплазмоз — 2–3 мес •• При СПИДе — пожизненная поддерживающая терапия •• При рецидивировании — пожизненная поддерживающая терапия • При медиастинальной гранулёме может быть эффективен амфотерицин В • При фиброзирующем медиастините эффективное лечение отсутствует.
Осложнения • Обструкция бронхов, трахеи или пищевода из-за лимфаденопатии и бронхолитиаза • Фиброзирующий медиастинит может вызвать синдром верхней полой вены или бронхиальную обструкцию • Осложнения лечения противогрибковыми ЛС: ОПН, нарушение функции печени.
Синонимы • Дарлинга болезнь • Дарлинга цитомикоз • Цитомикоз ретикулоэндотелиальный
Гистоплазмоз. Лечение
Гистоплазмоз – это заболевание, которое вызывает гриб Histoplasma capsulatum, находящийся в почве. Воротами для инфекции чаще всего становятся органы дыхания.
Причины гистоплазмоза
Заражение происходит при вдыхании спор гриба, как правило, при проведении разного рода земляных работ. Споры гриба Histoplasma capsulatum с пылью попадают в бронхи и альвеолы. Там они превращаются в паразитические дрожжеподобные формы, внедряются в ткани и обусловливают возникновение первичного легочного очага. С током лимфы возбудитель проникает в регионарные лимфатические узлы, вызывая в них воспалительный процесс. Эта форма напоминает первичный туберкулез легких. Антигены гистоплазмоза проникают в общий круг кровообращения и приводят к аллергической перестройке организма.
Симптомы гистоплазмоза
Чаще всего встречается острый гистоплазмоз легких. Тяжелые формы острого гистоплазмоза легких характеризуются внезапным началом, быстрым повышением температуры тела до 40—41 °С. Ознобы сменяются потоотделением. Больные жалуются на сильную головную боль, слабость, боли в мышцах и костях, кашель, боли в груди. У некоторых больных отмечаются тошнота, рвота, понос, боли в животе. Длительность лихорадки 2—6 недель.
Лечение гистоплазмоза
Больные легкой и среднетяжелой формы гистоплазмоза не нуждаются в назначении противомикозных (довольно токсичных) препаратов. Рекомендуется постельный режим, усиленное питание и прием пробиотических препаратов Бифидум БАГ и Трилакт для иммуномодуляции.
Больные с тяжелой формой гистоплазмоза получают противомикозные препараты. В этом случае прием комплекса Бифидум БАГ, Трилакт и Экофлор улучшает переносимость терапии, купирует ее негативные эффекты, защищает и восстанавливает собственную микрофлору.
Пробиотики обеспечивают согласованность действия иммунной, эндокринной, нервной и пищеварительных систем в ответ на вторжение в организм чужеродного гриба Histoplasma capsulatum.
Схема приема препаратов Бифидум БАГ, Трилакт, Экофлор для коррекции микрофлоры и иммуностимуляции при гистоплазмозе кишечника
Длительность курса: 40 дней (для взрослых)