Гиперплазия лимфатических узлов что это
Гиперплазия
Оглавление
Под гиперплазией понимают изменение строения тканей, сопровождающееся увеличением в них количества составляющих их клеток. При этом в клеточных элементах растет количество внутренних структур. Такое разрастание тканей связано с тенденцией к ускоренному клеточному делению под действием физиологических (естественных) или патологических причин. Оно может привести к увеличению органа или его части в размере, что напоминает доброкачественную опухоль.
Гиперплазия может быть предраковым состоянием. При дальнейшем увеличении количества клеток в них появляются мутации, характерные для опухолевого роста, меняется форма. Поэтому необходимо своевременное распознавание этого процесса и лечение соответствующих заболеваний.
Классификация гиперплазии
Гиперплазии в первую очередь подвергаются клетки, которые и в норме достаточно быстро делятся. Чаще всего они выстилают слизистые оболочки (эндотелий), образуют железы (железистая гиперплазия) или входят в состав иммунной системы (лимфоидная гиперплазия).
В зависимости от распространенности патологического процесса различается очаговая гиперплазия, диффузная, а также подобные клетки могут образовывать ограниченные образования – узлы и полипы.
Примером физиологического процесса служит гиперплазия молочных желез во время беременности и грудного вскармливания. При этом разрастаются клетки, секретирующие молоко. Этот процесс обратимый, впоследствии железистая ткань постепенно сменяется жировой.
При заболевании в начальной стадии под действием патологических стимулов возникает доброкачественная гиперплазия. Она проявляется лишь увеличением количества клеток в ткани без изменения их свойств. В дальнейшем в таких клетках происходят структурные изменения, и процесс приобретает черты предракового. Так возникает, например, атипическая гиперплазия эндометрия.
Причины и признаки гиперплазии
Основные причины гиперплазии:
Гиперплазия считается естественной реакцией организма на воздействие какого-либо стимула, например, гормона. При устранении провоцирующего фактора постепенно исчезают и симптомы гиперплазии. Этим она отличается от неопластических процессов, лежащих в основе рака и доброкачественных опухолей, которые не реагируют на прекращение действия вредного фактора. Однако патологическая гиперплазия может постепенно трансформироваться в неоплазию.
Симптомы и диагностика гиперплазии
Диагноз этого состояния основан на морфологической характеристике тканей, то есть на обнаружении увеличенного количества клеток при исследовании под микроскопом. Для этого используются разные виды биопсии – мазок, соскоб с поверхности эндотелия, пункция, щипковая, браш-биопсия и так далее. При обнаружении патологических изменений ставится предварительный диагноз заболевания и проводится его дальнейшая диагностика – анализы крови на гормоны, УЗИ органов и другие необходимые исследования.
Наиболее часто встречаются такие клинические формы:
Лечение гиперплазии
Эти морфологические изменения тканей могут привести:
Лечение гиперплазии зависит от того, в каком органе она сформировалась и насколько она выражена. Например, при поражении эндометрия необходима консультация гинеколога, а сама терапия включает назначение лекарственных препаратов, выскабливание при кровотечении или другие хирургические методы.
При гиперплазии щитовидной железы может быть достаточно восстановить поступление йода в организм. Если образовавшийся узел слишком крупный и сдавливает трахею, мешает дыханию и глотанию, его удаляют хирургическим путем.
Гиперплазия простаты лечится с помощью лекарственных средств, а при их неэффективности назначается операция – резекция железы.
Определить, как лечить гиперплазию в каждом индивидуальном случае, может только врач. Народные методы в этом случае будут малоэффективны, а отсутствие своевременной помощи может стать причиной злокачественного перерождения гиперплазированных тканей.
Преимущества клиники для всей семьи «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» приглашает на обследование и лечение при гиперпластических процессах любой локализации:
Для записи на прием приглашаем позвонить по телефону, указанному на сайте, или заполнить соответствующую заявку.
Рекомендовано к прочтению:
© Сеть семейных клиник
«Мама Папа Я», 2018
Гиперплазия лимфатических узлов что это
1. Синонимы:
• Реактивная лимфаденопатия, реактивная лимфоидная гиперплазия, гиперплазия лимфоузлов
2. Определения:
• Реактивная аденопатия: доброкачественное обратимое увеличение лимфатических узлов в ответ на стимуляцию антигеном:
о Может быть острым и хроническим, локализованным и генерализованным
• Определение «реактивный» подразумевает доброкачественную этиологию
1. Общая характеристика:
• Лучший диагностический критерий:
о Множественные лимфоузлы округлой или почкообразной формы с четкими контурами:
— Размер нормальный или незначительно увеличен
• Локализация:
о Любая группа лимфоузлов головы и шеи
• Размер:
о Вариабелен:
— Взрослые: чаще всего до 1,5 см
— Дети: возможно увеличение до 2 см и более
о Размер является плохим признаком доброкачественности
• Морфология:
о Форма обычно овальная или почкообразная:
— Округлые контуры, распространение за пределы кортикального слоя свидетельствует о злокачественности
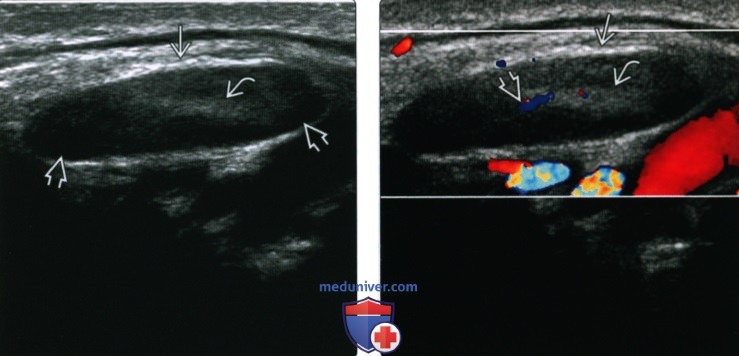
(Справа) Цветовая допплерография, поперечная проекция, этот же поднижнечелюстной лимфоузел. Видна характерная васкуляризация ворот узла.
3. МРТ при реактивном увеличении лимфатических узлов шеи:
• Т1ВИ:
о Однородный сигнал низкой или средней интенсивности
• Т2ВИ:
о Однородный сигнал средней или высокой интенсивности
о Кистозные изменения свидетельствуют о нагноении или опухолевом некрозе
• DWI:
о Измеряемый коэффициент диффузии у доброкачественных увеличенных лимфоузлов выше, чем у метастазов:
— Четкие значения коэффициента не определены
• Т1ВИ с контрастированием:
о Накопление контраста вариабельно, обычно однородное неинтенсивное
о Линейное центральное накопление контраста говорит
о доброкачественности
о Возможно увеличение миндалин (кольцо Пирогова-Вальдейера)
4. УЗИ при реактивном увеличении лимфатических узлов шеи:
• Почкообразные узлы с эхогенными сосудистыми воротами
• Дифференциальный диагноз между злокачественным и доброкачественным поражением: ультразвуковая эластография:
о Жесткость метастазов обычно выше
5. Сцинтиграфия:
• ПЭТ:
о Возможно неинтенсивное накопление ФДГ
о Интенсивное накопление характерно для опухолей и гранулематозных заболеваний в острую стадию
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с контрастированием является методом первой линии:
— Позволяет дифференцировать реактивное увеличение от нагноения, а также простой целлюлит от абсцесса
— Позволяет оценить степень поражения лимфоузлов и выявить возможную причину злокачественного перерождения
• Протокол исследования:
о Контрастирование необходимо для обнаружения кистозных или гнойных изменений в толще лимфоузла
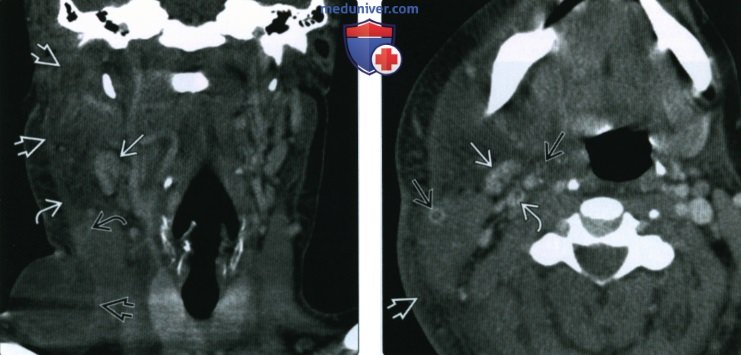
(Справа) КТ с КУ, аксиальная проекция, этот же пациент. Реактивный лимфорел В уровня II почкообразной формы. У пациента имеются выраженный целлюлит и септический тромбофлебит. Обратите внимание на дефекты наполнения внутренней яремной вены и ее притоков, которые являются следствием тромбоза.
в) Дифференциальная диагностика реактивного увеличения лимфатических узлов шеи:
1. Метастазы плоскоклеточного рака:
• Округлые увеличенные лимфоузлы или пакеты лимфатических узлов
• Некроз говорит не о реактивных, а о злокачественных изменениях
• Первичный очаг обычно следует искать в глотке
2. Системные метастазы:
• Увеличение надключичных узлов обычно говорит о том, что первичный очаг локализован ниже ключиц
3. Неходжкинская лимфома:
• Множественные крупные лимфоузлы, часто более 1,5 см
• Возможно увеличение лимфоидного глоточного кольца
• Однородное незначительное накопление контраста
4. Туберкулезный лимфаденит:
• Гнойный туберкулезный лимфаденит множественных шейных лимфоузлов
• Возможен разрыв с формированием флегмоны или фистул
• Часто имеются изменения на рентгенограмме грудной клетки
5. Саркоидоз лимфоузлов:
• Однородные лимфоузлы с четкими контурами, размер обычно >2 см
• Часто поражены околоушные лимфоузлы
• Также часто в процесс вовлекаются лимфоузлы грудной клетки
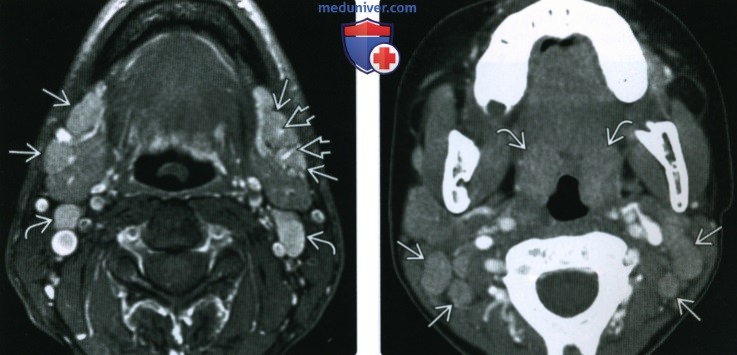
(Справа) КТ с КУ, аксиальная проекция у пациента с негнойным тонзиллофарингитом. Двустороннее увеличение округлых лимфатических узлов без признаков нагноения или исчерченности клетчатки. Небные миндалины увеличены, также повышено их кровенаполнение.
1. Общая характеристика:
• Этиология:
о Воздействие инфекционного агента, химикатов, лекарств или инородных антигенов:
— В том числе вирусов, бактерий, паразитов и грибов
• Сопутствующие отклонения:
о Гиперплазия глоточного лимфоидного кольца часто встречается на фоне вирусной инфекции (кольцо Пирогова-Вальдейера)
о Причиной лимфаденопатии может быть воспаление другой лимфоидной ткани (например, небных миндалин)
о Сопутствующие находки могут указать на причинный фактор:
— Исчерченность окружающей жировой клетчатки характерна для бактериального воспаления, в редких случаях для атипичной микобактериальной инфекции
— Генерализованная аденопатия характерна для вирусных инфекций, коллагенозов и злокачественных опухолей
— Лимфоэпителиальные образования околоушной железы ± гипертрофия аденоидов характерны для ВИЧ-аденопатии
— Аденопатия околоушных лимфоузлов часто встречается при саркоидозе
2. Макроскопические и хирургические особенности:
• Плотные эластичные подвижные увеличенные лимфоузлы
3. Микроскопия:
• Различные гистологические варианты гиперплазии:
о Фолликулярная: увеличение числа и размера фолликулов:
— например, идиопатическая, при ВИЧ-аденопатии, ревматоидном артрите
о Синусовая: увеличенные синусы заполнены гистиоцитами:
— например, при синусовом гистиоцитозе
о Диффузная: инфильтрация лимфоузла пластами воспалительных клеток:
— например, при вирусном лимфадените
о Смешанная: сочетание фолликулярной, синусовой и диффузной гиперплазии:
— например, при туберкулезе, болезни кошачьей царапины
• Посев или окрашивание могут выявить причинный инфекционный возбудитель
• Для гранулематозного воспаления характерны скопления гистиоцитов ± наличие некротизированных тканей:
о Либо ответ на раздражители, которые не могут поглотить гистиоциты, либо Т-клеточный иммунный ответ
о Микобактерии: кислотоустойчивые палочки, которые окрашиваются по Цилю-Нильсену в 25-56% случаев
о Кошачья царапина: Bartonella henselae или Bartonella Quintana
о Саркоидоз: гранулемы без некроза
о Саркоидоподобная реакция: эпителиоидные гранулемы, возникающие в ответ на опухоли:
— Могут имитировать метастазы при постановке диагноза, во время лечения или после его завершения
г) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Плотные, иногда флюктуирующие узлы, которые находятся сразу под кожей и легко смещаются
о Другие признаки/симптомы:
— При бактериальном адените и болезни кошачьей царапины узлы обычно болезненные
— При инфицировании нетуберкулезными микобактериями болезненности обычно нет
• Клиническая картина:
о Ребенок или подросток с увеличением лимфатических узлов
о У пациентов с выявленным первичным очагом могут иметься лимфоузлы «пограничного» размера, которые оказываются просто реактивными
2. Демография:
• Возраст:
о Любой, но чаще детский:
— У младенцев лимфоузлы не папильруются
о Дети: определенные микроорганизмы чаще встречаются в определенном возрасте:
—
Редактор: Искандер Милевски. Дата публикации: 19.1.2021
Синдром увеличенных лимфатических узлов как педиатрическая проблема
Причиной увеличения лимфоузлов в большинстве случаев являются процессы, не связанные с гемобластозами: чаще всего это общепедиатрические, инфекционные, иммунные и другие состояния Тот факт, что врач-педиатр достаточно часто обнаруживает у своих
Причиной увеличения лимфоузлов в большинстве случаев являются процессы, не связанные с гемобластозами: чаще всего это общепедиатрические, инфекционные, иммунные и другие состояния
Тот факт, что врач-педиатр достаточно часто обнаруживает у своих пациентов увеличенные лимфатические узлы (ЛУ) и ему приходится в сжатые сроки находить ответ на вопросы «почему?» и «что делать?», позволяет обойтись без длинного введения. Так, при проведении педиатрического скрининга и последующего анализа 1607 диагнозов острых и хронических заболеваний у детей и подростков в возрасте 5 — 17 лет выявлено, что болезни ЛУ обнаружены в 3,35% случаев [6]. Традиционно при обнаружении увеличенных ЛУ, не учитывая другие составляющие этого синдрома (анамнез, общую клиническую картину, местную симптоматику), педиатр думает об онкогематологическом заболевании. Вследствие этого такие больные составляют 40% всех пациентов онкогематологов [7], что представляется неоправданным. Частота впервые выявленных случаев онкогематологических заболеваний в нашей стране невелика. Заболеваемость острыми лейкозами составляет 4,0 — 5,0 случаев на 100 000 детей в год, неходжкинскими лимфомами — 0,9 — 1,1 на 100 000 детей в год. Отсюда понятно, почему подавляющая масса детей с увеличенными ЛУ с приемов гематологов возвращаются к педиатрам с диагнозом лимфаденит. То есть причиной увеличения ЛУ в большинстве случаев являются процессы, не связанные с гемобластозами: общепедиатрические, инфекционные, иммунные и другие состояния. Исходя из вышесказанного, мы решили представить нашу точку зрения на синдром увеличения лимфатических узлов.
 |
| Рисунок 1. Подчелюстные лимфатические узлы при лимфогранулематозе (УЗИ, 7,5 МГц) |
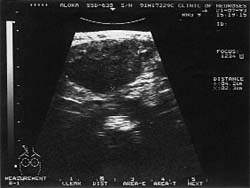 |
| Рисунок 2. Подчелюстной узел при туберкулезе (УЗИ, 7,5 МГц) |
Увеличение ЛУ может быть результатом лимфаденита (ЛА) и лимфаденопатии (ЛАП).
ЛА — воспаление лимфатических узлов, возникающее как осложнение после различных гнойно-воспалительных заболеваний и специфических инфекций (туберкулез, актиномикоз, чума и др.). ЛА, как правило, представляет собой вторичный процесс.
ЛАП — системное увеличение лимфатических узлов, не связанное с воспалением (воздействие некоторых медикаментов, пролиферация, метастазирование и т. п.).
Эпидемиология ЛА и ЛАП не разработана. Можно только отметить, что, по данным И. С. Тарасовой [6], при сплошных массовых исследованиях детей Брянской области ЛА встречается, как и следовало ожидать, несколько чаще (1,86% среди всех осмотренных), чем ЛАП (1,49% от общего контингента).
Методы исследования ЛУ должны быть максимально стандартизованы. В клинической практике оценивают жалобы (местная болезненность, местное или общее повышение температуры, общесоматические жалобы), анамнез (эпиданамнез, давность появления, локализация увеличенных ЛУ в одной или нескольких группах, одновременное их увеличение или постепенное, скорость манифестации болезни и т. д.). Особое значение имеет осмотр больного. Наряду с тщательным общепедиатрическим осмотром по системам необходимо обратить внимание на число измененных ЛУ и их локализацию по группам. Размеры лимфоузлов должны оцениваться только объективно: в миллиметрах или сантиметрах. Принятое в нашей стране и широко рекомендуемое в отечественной литературе сравнение размеров ЛУ с зерном, горохом, вишней, лесным или грецким орехом нерационально, дает несопоставимые результаты и должно быть изжито. Необходимо тщательно фиксировать соотношение увеличенных ЛУ между собой. Например, расположение ЛУ по типу «солнечной системы» (один большой ЛУ в центре и по периферии от него ЛУ меньшего диаметра) типично для туберкулезного лимфаденита [2]. ЛУ могут быть эластичными, плотными, с явлениями флюктуации. Обязательно описывается спаянность ЛУ с соседними узлами и окружающими тканями, наличие или отсутствие болезненности при пальпации. Необходимо осмотреть и описать состояние всех доступных ЛУ: затылочных, подчелюстных, передних и задних шейных, над- и подключичных, подмышечных, локтевых, паховых, подколенных. Данные осмотра и пальпации дополняются, подтверждаются и уточняются инструментальными методиками. Прежде всего это методы неинвазивной визуализации, использующиеся для изучения глубоко расположенных ЛУ. Они позволяют точно определить размеры ЛУ, изменения групп ЛУ, недоступных осмотру и пальпации, характеристики капсулы, спаянность, топографические особенности, внутреннюю структуру; исключить состояния, симулирующие увеличение ЛУ (опухоли, не исходящие из ЛУ, гематомы, аномалии почек и т. п.). Крайне важно получение информации о состоянии печени и селезенки. На первом месте по доступности и быстроте получения информации стоит эхография (УЗИ). ЛУ диаметром менее 1,5 см по плотности приближаются к окружающей жировой ткани, визуализируются редко, ограничить их опухолевое поражение от иных причин увеличения только по данным УЗИ практически невозможно. Такие ЛУ наблюдаются прежде всего при инфекционных процессах, реактивных поражениях, а у детей с гемобластозами — в состоянии полной ремиссии. ЛУ диаметром 1,5 — 2 см хорошо визуализируются в случае, если они проецируются на эхонегативные структуры или изменяют обычные топографо-анатомические соотношения. Весь спектр УЗИ-изменений может быть сведен к нескольким основным группам [3].
1. Увеличение отдельных ЛУ оценивается как небольшое, если они не теряют своей обычной УЗИ-картины, сохраняют капсулу, четкость и ровность контура, не изменяют топику органа. Такой тип характерен для инфекционных поражений, особенно туберкулеза, вирусного гепатита, коллагенозов, иммунодефицитов, гемобластозов у детей низкой группы риска.
2. Дальнейший рост ЛУ приводит к появлению сливающихся между собой масс, оттесняющих сосуды. Наблюдается при гнойном расплавлении группы лимфоузлов, при гемобластозах, метастазирующих опухолях.
3. Сдавление или оттеснение внутренних органов. При этом может возникнуть гидронефроз за счет сдавления мочеточников, значительное смещение матки, мочевого пузыря. Типично для крайне неблагоприятных вариантов миелолейкозов, лимфом Ходжкина и неходжкинских лимфом.
УЗИ-заключения могут быть подтверждены компьютерной томографией (КТ). Дополнительно КТ позволяет уточнить структуру ЛУ, их топографические соотношения, обнаружить другие группы ЛУ.
Если поверхностные лимфоузлы есть смысл оценивать только эхографически, а мезентериальные и забрюшинные ЛУ практически одинаково хорошо выявляются методами УЗИ и КТ, то внутригрудные ЛУ выявляются почти исключительно рентгенологически.
| Принятое в нашей стране и широко рекомендуемое в отечественной литературе сравнение размеров лимфоузлов с зерном, горохом, вишней, лесным и грецким орехом нерационально, дает несопоставимые результаты и должно быть изжито |
Такие методы диагностики, как изотопная сцинтиграфия и лимфография, могут применяться по очень строгим показаниям в специализированных клиниках или ограниченно при динамических исследованиях и не используются в широкой практике.
Достоверное выявление причин увеличения ЛУ возможно лишь гистологическими методами. При этом материал должен быть получен только путем открытой биопсии ЛУ, хотя современные методики тонкоигольной биопсии позволяют получить достоверные результаты. Рекомендовавшаяся ранее пункционная биопсия дает очень большой процент ложно-положительных и ложноотрицательных результатов.
Увеличение ЛУ схематически [5, 11] можно представить (с описанием некоторых практически значимых, но малоизвестных форм) как связанное с инфекцией (ЛА) и не связанное с инфекцией (ЛАП).
1. ЛА вирусной природы.
2. ЛА при бактериальных инфекциях.
3. ЛА при грибковых заболеваниях.
4. ЛА при паразитарных заболеваниях.
5. ЛА при протозойных инфекциях.
Формы, не связанные с инфекциями (ЛАП)
1. ЛАП медикаментозная.
2. При системных процессах в организме.
3. Гранулематозы
4. ЛАП при гемобластозах.
5. ЛАП при метастазировании солидных опухолей в ЛУ.
6. Паранеопластические реакции [12].
7. ЛАП при первичных иммунодефицитных состояниях (ПИД).
8. Генетически обусловленные ЛАП [9].
9. Синдром приобретенного иммунодефицита (СПИД).
В процессе диагностики заболеваний, протекающих с увеличением ЛУ, объединяются усилия педиатров, инфекционистов, иммунологов, онкогематологов. Главная роль при этом отводится именно педиатру, так как большинство ЛА и ЛАП связано у детей с инфекционным процессом. В то же время нельзя настаивать на инфекционном генезе увеличения ЛУ, если двухнедельный курс антибиотикотерапии не привел к существенному улучшению клинико-лабораторной и инструментальной картины. В пользу онкогематологического генеза изменения ЛУ свидетельствует увеличение их диаметра до 4 см и более, каменистая плотность, бугристость, образование конгломератов ЛУ, их спаянность с окружающими тканями, внутригрудные конгломераты, особенно в верхнем средостении, внутрибрюшинные конгломераты.
Четкое знание многообразия причин увеличения ЛУ поможет педиатрам в диагностике и дифференциальной диагностике этого синдрома.
Почему воспаляются лимфоузлы на шее, и что делать?
Лимфатические узлы – это своего рода биологический фильтр, защищающий организм человека от проникновения чужеродных патогенов. Они содержат специфические иммунные клетки-лимфоциты, которые подавляют активность рост и активность возбудителей различных заболеваний.
Аномальные размеры лимфатического узла – сигнал о том, что в организме происходит борьба с болезнью. Локализация находиться в зоне воспаления лимфатического узла. Это первые органы, которые страдают от удара, когда количество возбудителей значительно превышает норму.
Классификация шейного лимфаденита
Острый лимфаденит шеи, сопровождается сильными болями и покраснением лимфатических узлов. Поскольку это не самостоятельное заболевание, а симптом, сначала лечат не лимфатические железы, а саму болезнь. При хроническом шейном лимфадените лимфатические узлы значительно увеличены.
Зависимость конкретного лимфатического узла от заболевания
От области локализации увеличенных лимфоузлов можно сделать предположение по поводу того, о каком заболевании идет речь. Даже при самостоятельном определении причины произошедших в организме изменений не стоит заниматься самолечением, т. к. это может привести к необратимым процессам в организме.
Таблица – Локализация лимфатических узлов, зоны дренирования и причины увеличения
На буграх затылочной кости
Кожный покров задней части шеи и волосистой части головы
В области сосцевидного отростка
Среднее ухо, ушная раковина (справа или слева), височная часть скальпа
локальные инфекционные процессы;
В верхнем шейном треугольнике
Ухо, кожа лица, слюнные железы, зев и ротовая полость, слизистые носа, миндалины и язык
В нижнем шейном треугольнике
Органы шеи, кожа грудной клетки и верхних конечностей, подмышечные и шейные лимфоузлы
местные инфекционные поражения;
опухоли шеи и головы;
Органы брюшины и грудина
Кожный покров верхней части грудины
новообразования молочной железы;
Почему воспаляются лимфоузлы на шее
Лимфатические узлы расположены по всему телу и служат для того, чтобы обезвреживать патогены, инородные вещества или раковые клетки. С этой целью они производят определенный тип лейкоцитов и лимфоцитов. Каждый лимфоузел является, так сказать, фильтрующей станцией определенной области.
Если лимфатические узлы набухают только в определенных местах, это дает врачу доказательства возможных заболеваний. Опухшие лимфоузлы указывают на активность заболевания.
Увеличение лимфатических узлов также может указывать на наличие ВИЧ. Опухолевые заболевания (лимфолейкоз) могут влиять на сам организм. Укусы насекомых и аллергия также провоцируют появление данного симптома.
Вариации симптомов шейного лимфаденита
Клиническая картина зависит от типа возбудителя и тяжести первичного заболевания. При вирусной инфекции организма, лимфатические узлы увеличиваются, становятся болезненными, но все эти изменения исчезают сами по себе через несколько недель.
Однако при бактериальной инфекции симптомы воспаления лимфатических узлов на шее выглядят по-разному, т. к. такие заболевания обычно сопровождаются образованием и накоплением гнойных масс. Лимфоузлы на шее заметно увеличиваются, становятся твердыми и хорошо заметными.
Если наблюдаются вышеперечисленные симптомы, необходимо обратиться к врачу. Дело в том, что лимфаденит на начальной стадии гораздо легче вылечить. В запущенных случаях без хирургического вмешательства не обойтись.
Что делать при подобных симптомах
Лечение опухших лимфатических узлов всегда зависит от причины дискомфорта. В более тяжелых случаях, бактериальная инфекция являющаяся триггером, подлежит лечению антибиотиками. Если отек сохраняется более 2-3 недель или дискомфорт возвращается, следует принимать кардинальные меры.
При тактильном осмотре врач определит, является ли уплотнение жестким или мягким, подвижным или неподвижным, и вызывает ли прикосновение боль. Эта информация уже может быть чрезвычайно полезна для определения причины. Самолечение в данном случае недопустимо. Даже если при воспалении лимфоузлов на шее отсутствует высокая температура, консультация со специалистом является залогом скорейшего выздоровления и исключения вероятности развития осложнений.
Лечение шейного лимфаденита
Если увеличенные лимфатические узлы мягкие и безболезненные, значит, иммунная система активно действует против болезнетворных организмов. После того, как инфекция побеждена, размер узлов возвращается к норме.
Лечение шейного лимфаденита следует начинать с выявления причин инфекции и устранения источника. После гриппа, ангины, острых дыхательных путей лимфатические узлы возвращаются в норму без лекарств спустя некоторое время. В противном случае врач может назначить противовоспалительные препараты.
От точности диагностики будет зависеть методика лечения. Индивидуальная схема терапии разрабатывается только после получения результатов проведенного обследования.
Если медикаментозная терапия недостаточно эффективна, тогда проводится операция по удалению лимфоузлов – лимфодиссекция. Необходимость в хирургическом вмешательстве возникает для получения материалов, чтобы провести гистологическое исследование. Такой подход позволяет определить тип и стадию происходящих в организме нарушений и подобрать эффективную схему лечения.
Профилактика шейного лимфаденита
Чем лечить воспаленные лимфоузлы на шее, может ответить только опытный врач. Если вовремя не посетить специалиста, то не исключено, что в организме будет дальше прогрессировать заболевание. Если в процессе острого течения не принять меры, то болезнь становится хроническим, что значительно осложняет процесс выздоровления.





