Гетеротопия поджелудочной железы что это
Возможности ультразвукового исследования в диагностике кистозной формы дуоденальной дистрофии
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Эктопией или гетеротопией поджелудочной железы называется необычная локализация панкреатической ткани, имеющей собственное кровоснабжение и протоковую систему, без сосудистого, нервного или анатомического контакта с обычно расположенной (ортотопической) поджелудочной железы [1, 2]. Гетеротопия поджелудочной железы может происходить либо вследствие метаплазии полипотентных эндодермальных клеток in situ, либо посредством перемещения эмбриональных панкреатических клеток в соседние структуры [2, 3].
Чаще всего эктопию поджелудочной железы обнаруживают случайно при аутопсиях, операциях или эндоскопических исследованиях верхних отделов желудочно-кишечного тракта. Первое сообщение о выявлении гетеротопии панкреатической ткани, вызвавшей обструкцию пилорического отдела кишки, и обзор литературы, посвященной причине этого явления, сделал E.G. Krieg в 1941 г. [4]. Эктопическая поджелудочная железа выявляется в стенке двенадцатиперстной кишки в 25-35% случаев [5, 6].
В отечественной литературе встречаются лишь единичные сообщения о данной патологии. Первое сообщение было сделано В.Я. Левкиным в 1982 г. [7], позднее, в 1995 г., М.В. Данилова и Т.В. Саввина сообщили о результатах исследования, основанного на анализе операционного материала пациентов с данной патологией [8]. Сообщения о предоперационной диагностике эктопической поджелудочной железы в отечественной литературе отсутствуют.
Несмотря на врожденный характер патологии, панкреатическая гетеротопия любой локализации обычно проявляется у взрослых вследствие вызываемых ею осложнений [9, 10] и до появления жалоб лечения не требует [11].
К редким осложнениям эктопической поджелудочной железы относятся также кистозная дистрофия и злокачественная трансформация [9, 12, 13].
Клинически заболевание проявляется такими неспецифическими симптомами, как боли в эпигастральной области или правом подреберье, потеря веса, тошнота и рвота, вызываемая дуоденальным стенозом.
В отличие от гетеротопий других локализаций осложнением дуоденальной дистрофии обычно является острый или хронический панкреатит в ортотопической железе [10, 17] с образованием воспалительной опухоли в головке или поражением железы на всем протяжении с дилатацией главного протока. Дифференциальная диагностика при данной патологии проводится с опухолями, воспалительными заболеваниями и врожденными аномалиями.
Материал и методы
В Институте хирургии им. А.В. Вишневского с 2005 по 2009 г. проходили обследование и хирургическое лечение 15 пациентов (из них 13 мужчин) с кистозной формой дуоденальной дистрофии. Возраст пациентов варьировал от 25 до 65 лет. До операции всем пациентам выполняли УЗИ, включавшее исследование в В-режиме, дуплексное сканирование в режимах цветового допплеровского картирования, энергии отраженного допплеровского сигнала и импульсной допплерографии, при необходимости выполняли трех- и четырехмерную реконструкцию ультразвукового изображения.
Все пациенты были оперированы, образования морфологически верифицированы как кистозная форма дуоденальной дистрофии.
В 23 (95,8%) случаях кистозная форма дуоденальной дистрофии была диагностирована до операции по данным лучевых методов диагностики. В 1 наблюдении дооперационно предполагали наличие гастроинтестинальной стромальной опухоли двенадцатиперстной кишки, которую при морфологическом исследовании верифицировали как кистозную форму дуоденальной дистрофии.
Результаты исследования
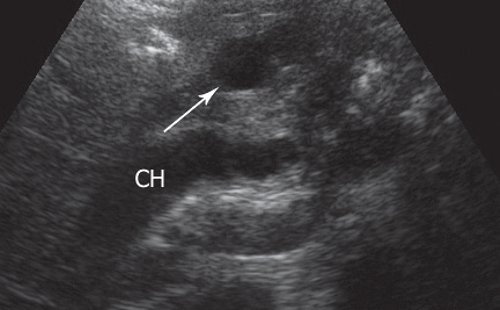
Рис. 1. УЗ-картина единичного кистозного образования в стенке двенадцатиперстной кишки (указано стрелкой).
Аберрантная поджелудочная железа — это гетеротопия панкреатической железистой ткани в стенке желудка, кишечника или других органах брюшной полости. Аномалия характеризуется скудными клиническими проявлениями с преобладанием диспепсических расстройств. Осложненные формы патологии манифестируют симптомокомплексом «острого живота», желудочно-кишечными геморрагиями. Диагностика основана на инструментальных методах: УЗИ, рентгенографии с пероральным контрастированием, ЭФГДС. Диагноз подтверждают патоморфологическим исследованием биоматериала. Бессимптомные аномалии лечения не требуют, при осложнениях в основном прибегают к хирургическим вмешательствам.
МКБ-10
Общие сведения
В медицинской литературе аномалия имеет ряд синонимов: добавочная поджелудочная железа, хористома, эктопия ПЖ. Заболевание является самым частым пороком развития поджелудочной железы и выявляется у 0,2% пациентов в ходе оперативных вмешательств на органах брюшной полости. По данным аутопсий, гетеротопия встречается у 1,3% людей в популяции. Аномалия в 2 раза чаще наблюдается у мужчин. Преимущественно она обнаруживается случайно в возрасте 40-70 лет при инструментальном обследовании пищеварительной системы.
Причины
В современной гастроэнтерологии не существует единого мнения по поводу этиологических факторов. Большинство ученых утверждают, что патология возникает во внутриутробном периоде при сочетанном влиянии нескольких причин. К наиболее вероятным из них относят спонтанные генетические мутации, инфекции, перенесенные матерью во время беременности. Реже определяется связь аберрантной поджелудочной железы с приемом лекарств, обладающих тератогенным эффектом.
К факторам риска развития хористомы относят курение, употребление алкоголя и наркотических веществ беременной женщиной. Вероятность появления болезни увеличивается при проживании в экологически неблагоприятных регионах, воздействии ионизирующего излучения на ребенка в эмбриональном периоде внутриутробного развития. Риск формирования аберрантной ткани повышается при генетической предрасположенности — наличии различных аномалий у ближайших родственников.
Патогенез
Точный механизм образования аномалии до сих пор остается неясным. Наиболее вероятно, что аберрантная ткань — проявление атавизма в онтогенезе. Нарушение закладки и дифференцировки поджелудочной железы при антенатальном развитии приводит к аномальному расположению части органа. Сформированная добавочная железа имеет изолированное кровоснабжение и иннервацию, функционирует независимо от основной массы железистых клеток.
Классификация
Хористомы различаются по анатомической локализации. Аберрантная ткань железы может располагаться в различных органах:
Среди желудочных аберрантных ПЖ большинство (58,2%) располагается в привратнике. По макроскопическим признакам выделяют 4 формы: узловатую, полипозную, диффузную и смешанную.
Симптомы
Подавляющее большинство гетеротопий протекает бессимптомно и выявляется случайно при гастроэнтерологической диагностике, проведении операций в полости живота. Симптоматика обычно возникает при осложненном течении заболевания и определяется локализацией аберрантной поджелудочной железы. Начальными признаками являются неспецифические диспепсические расстройства: тяжесть в животе после приема пищи, тошнота, неустойчивость стула.
Клиническое проявление крупной аберрантной железы возможно уже в раннем детском возрасте. Беспокоит срыгивание после еды, периодически бывает обильная рвота створоженным молоком или частично переваренной пищей. Дети плохо едят, медленно набирают вес, отстают в физическом развитии. Во взрослом возрасте аномалия, как правило, протекает под маской хронического гастрита, панкреатита, холецистита.
Типичный симптом осложненных форм патологии — сильные боли в животе различной локализации. Часто встречается рвота с примесями слизи и желчи. При поражении желчевыводящих протоков выделяется обесцвеченный кал. Редко аберрантная поджелудочная железа манифестирует желудочно-кишечным кровотечением, которое проявляется кровавой рвотой или меленой.
Осложнения
Зачастую при хористоме наблюдается стеноз пилорического отдела желудка, что затрудняет продвижение пищи в тонкий кишечник. В компенсированной стадии питание и энергетический обмен практически не нарушены. На этапе декомпенсации характерны истощение больных, анемия и признаки авитаминозов. При расположении аберрантной ткани в тонком кишечнике существует вероятность развития острой кишечной непроходимости, требующей неотложной хирургической помощи.
Добавочные поджелудочные железы часто подвергаются воспалению и некрозу. Начинается асептическое либо гнойное поражение аберрантной ткани, которое чревато прободением стенки пораженного органа. При расплавлении сосудистых стенок может открыться профузное кровотечение. Наличие гетеротопии повышает риск возникновения язвенной болезни, механической желтухи. Наиболее опасное последствие вовремя не диагностированной хористомы — малигнизация.
Диагностика
Выявление аберрантной железистой ткани стандартными методами исследования затруднительно, поскольку внешне аномальные образования напоминают доброкачественную опухоль. Для верификации диагноза врач-гастроэнтеролог назначает инвазивные методики с последующим гистологическим подтверждением. При подозрении на гетеротопию поджелудочной железы диагностический поиск включает следующие исследования:
Лечение аберрантной поджелудочной железы
Консервативная терапия
В гастроэнтерологии есть успешный опыт применения аналогов гормона соматостатина. Эти препараты тормозят пролиферацию железистых клеток, препятствуют трансформации доброкачественной гетеротопии в опухолевый процесс. При недостаточной экзокринной функции поджелудочной ткани назначают заместительную ферментную терапию. Для устранения неприятных симптомов используют анальгетики, желчегонные препараты, прокинетики.
Хирургическое лечение
В абдоминальной хирургии целесообразность оперативного вмешательства при аберрантной поджелудочной железе остается предметом научных дискуссий. При бессимптомном течении и нормальном функционировании органа с железистой геторотопией больным требуется наблюдение. Возможность проведения операции решается индивидуально для пациентов со сниженной функциональной активностью основной ПЖ.
Абсолютными показаниями к выполнению радикального лечения считают осложненные варианты аберрантной аномалии. Рекомендована максимально экономная резекция в пределах здоровых тканей. При формировании стеноза привратника или кишечника обеспечивается хирургическая коррекция, при необходимости накладывается анастомоз. Обязательному удалению подлежат хористомы с высоким риском малигнизации.
Прогноз и профилактика
Бессимптомные формы аберрантной ПЖ не представляют риска для здоровья и жизни человека, в таком случае прогноз считается благоприятным. Прогностически неблагоприятно расценивается появление осложнений со стороны желудка, кишечника, билиарной системы, быстрое увеличение размеров добавочной железы. Учитывая неясный этиопатогенез, специфические меры первичной профилактики не разработаны.
Гетеротопия поджелудочной железы что это
1 ФБУЗ МСЧ №41 ФМБА России, г. Глазов
2 БУЗ УР « Глазовская РБ МЗ УР»
Гетеротопия (heteros – другой, topos – место) – порок развития ткани, появляющейся в необычном для нее месте.
Гетеротопия, аберрация или эктопия поджелудочной железы (ПЖ) определяется как топографическая аномалия панкреатической ткани вне связи с нормальной ПЖ [4]. Является относительно редкой врожденной аномалией – 0.55-13.7% по результатам аутопсий, средняя частота встречаемости в популяции 1-2% [4,5]. На каждые 500 хирургических вмешательств на органах верхних отделов желудочно-кишечного тракта приходится одна эктопированная ПЖ как случайная находка [4]. Гетеротопия ПЖ встречается у больных любого возраста, у мужчин в 2 раза чаще, чем у женщин, и не имеет клинических проявлений, однако, в некоторых случаях эктопированная ткань может проявлять симптоматику, характерную для заболеваний ПЖ, таких как панкреатит, цисты и псевдоцисты, нейроэндокринные и злокачественные опухоли [6,7,8-10]. Такую аномалию описывают как аберрантную гетеротопическую, дистопированную поджелудочную железу, панкреатическую лимфаденому, хористому, хористобластому. Чаще дополнительная ПЖ обнаруживается в органах, имеющих общий с ней зачаток, или в тканях, взаимодействующих в процессе роста с зачатками поджелудочной железы, что позволяет рассматривать эктопированную поджелудочную железу как проявление дизонтогенетической гетеротопии. В 90% наблюдений эктопированная ткань ПЖ локализуется в верхних отделах ЖКТ – в желудке, двенадцатиперстной, поперечной ободочной кишках, желчевыводящих путях, селезенке, брыжейке. Наиболее часто она встречается в гастродуоденальной зоне – 63 – 70% всех локализаций, излюбленный сегмент – антральный отдел желудка [3]. Реже встречается в подвздошной кишке, дивертикуле Меккеля, пищеводе, печени, желчном пузыре, сальнике, легких, средостении, маточных трубах и пупке [6,7]. В большинстве случаев гетеротопия ПЖ носит одиночный характер.
Макроскопически при эндоскопическом исследовании аберрантная ПЖ представляет собой опухолевидное образование округлой или овальной формы, размером от нескольких миллиметров до 4–5 см, на широком основании, располагающееся в подслизистом слое желудочной стенке. На его вершине имеется выводной проток в виде пупковидного вдавления, открывающийся на слизистой оболочке желудка (фото 1). Встречаются формы, внешне больше напоминающие вид мелкого дивертикула (фото 2). При инструментальной пальпации аберрантная поджелудочная железа имеет плотную консистенцию [3]. Диаметр ее колеблется от нескольких миллиметров до 6 – 7 см, масса – от 4 до 16 г.
Элементы ткани поджелудочной железы чаще всего выявляются в подслизистом, реже – в мышечном и субсерозном слоях стенки желудка [2]. При гистологическом исследовании материала гетеротопия тканей ПЖ может быть представлена всеми ее компонентами в виде типичной ацинарной ткани обычного долькового строения, протоков (часто множественных, извитых, неравномерно расширенных, анастомозирующих) и панкреатических островков. При этом протоки большей своей частью располагаются вне ацинарной ткани, иногда обнаруживаются множественные скопления, выстланы высоким призматическим однослойным эпителием без признаков атипии. Элементы островкового аппарата часто можно обнаружить вне основного узла. Различают четыре варианта эктопии ПЖ:
Почти в 40% наблюдений находят одновременно ацинусы, протоки и железы, напоминающие дуоденальные [1].
Приводим собственное клиническое наблюдение случая.
Пациентка В., 59 лет обратилась к нам в связи обнаруженным “полипом” ДПК во время предыдущего исследования. Жалоб не предъявляет.
ЭГДС: Пищевод, желудок – без особенностей
ДПК: Слизистая верхнего дуоденального изгиба и нисходящей ветви ДПК с множественными милиарного типа высыпаниями, напоминающие «манную крупу», располагающимися преимущественно на поверхности керкринговых складок, фатеров сосок не визуализируется, продольная складка не напряжена. Пристеночно небольшое количество неизмененной желчи.
St.loc.: в зоне apex bulbi duodeni, близ сфинктера Капанджи, располагаясь на передней стенке, визуализируется крупный дефект полиповидного (0-Ip) типа на хорошо выраженной ножке размеры (фото 3,4) его ориентировочно составляют 1.2х1.3х2.0-2.3-2.5 см: цвет практически не отличается от окружающей низмененной слизистой, поверхность в области головки образования с экссудативными изменениями, порыта слизью, поверхностный рисунок, характерный для аденом, отсутствует, слизистая напоминает окружающую; дефект очень подвижен, легко смещается в pars descendens и обратно в луковицу во время антиперистальтических волн, эластичность ткани не изменена, видимых перифокальных инфильтративных изменений не прослеживается, четко определить характер роста (субмукозный, эпителиальный) визуально не представляется возможным. В основание ножки дефекта введено
 |  |  |
| Рис 1 | Рис 2 | Рис 3 |
 |  | |
| Рис 4 | Рис 5 |
Заключение: Эндоскопическое внутрипросветное оперативное вмешательство: солитарное субэпителиальное (эпителиальное?) образование полиповидного (0-Ip) типа flex.duodenalis superior (фиброаденома? лейомиома? карциноид? аденома?). Эндоскопическая петлевая электроэксцизия образования с превентивной анемизацией зоны резекции. Косвенные эндоскопические признаки “неблагополучия” органов панкреато-билиарной зоны (лимфагиоэктазии слизистой оболочки pars descendens duodeni).
В подслизистом слое стенки желудка определяются железистые структуры ацинарного характера, выстланные высоким призматическим однослойным эпителием (фото 6 объектив план х10, окраска гематоксилин-эозин). Железистые образования формируют дольки, разделенные друг от друга тонкими соединительнотканными перегородками с очаговыми лимфоцитарными инфильтратами и расширенными протоками (фото 7 объектив план х10, окраска гематоксилин-эозин)
 |  |
| Рис 6 | Рис 7 |
Таким образом, резюмируя, можно отметить, что в некоторых случаях эктопированная долька ПЖ макроскопически может проявлять себя не только в виде “классических форм” (протрузии, плоские возвышения с устьем выводного протока на верхушке), но и педункулярных образований, более характерных для аденом; во всех случаях такие образования должны подвергаться эндоскопической эксцизии и тщательной морфологической верификации.
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.