Геморрагический цистит у детей что это
Геморрагический цистит у детей
Геморрагическим циститом называют воспалительный процесс в слизистой мочевого пузыря, при котором ткани поражаются более глубоко, чем при обычном цистите, и повреждаются кровеносные сосуды. В результате этого в урине появляется кровь. Патология может протекать с серьёзными осложнениями.
Причины
Геморрагический цистит у ребёнка может быть вызван вирусами, но также спровоцировать заболевание могут бактерии и грибки. Помимо этого, патология может развиться на фоне приёма различных препаратов и медикаментов.
К факторам, провоцирующим возникновение заболевания, также относятся:
Симптомы
Симптомы геморрагического цистита у детей схожи с клиническими проявлениями острого цистита, но есть одно главное отличие – кровь в урине. Обычно при геморрагическом цистите моча у ребёнка окрашена в красный цвет. К числу других признаков патологии относятся:
Ранние клинические проявления геморрагического цистита могут возникнуть у ребёнка после перенесённого тяжёлого гриппа. Обычно при этом происходит учащение мочеиспускания, которое сопровождается острой болью. У некоторых детей боль может наблюдаться в области поясницы, также у них проявляется тошнота, позывы к рвоте. У ребёнка раннего возраста обычно присутствуют все симптомы интоксикации. Недуг развивается быстро и стремительно, поэтому медлить с посещением врача ни в коем случае нельзя.
Диагностика геморрагического цистита у ребёнка
Диагностика геморрагического цистита у детей осуществляется в целях его дифференциации от вульвита, фимоза, баланита. То есть, заболеваний, при которых в урину также может попасть кровь. Именно поэтому врач тщательно осматривает наружные половые органы ребёнка, анализирует клинические проявления болезни, узнаёт у родителей о том, когда и как цистит начал проявлять себя.
После этого ребёнку может быть назначена лабораторная диагностика, в которую входит общий анализ мочи и крови, бактериальный посев и другие виды обследований. Детям до пяти лет обязательно проводится УЗИ, выявляющее анатомические аномалии мочевыводящих путей, а также микционная цистоуреограмма. После результатов обследования врач устанавливает диагноз и назначает ребёнку адекватное лечение.
Осложнения
Наиболее опасное осложнение патологии у детей – это закупорка мочевого пузыря сгустком крови. Моча, при этом, не может выйти наружу, и ребёнку потребуется срочная медицинская помощь. Помимо этого, геморрагический цистит может вызвать воспаление почек – пиелонефрит. Если заболевание переходит в хроническую стадию, у детей может возникнуть железодефицитная анемия. При своевременном и правильном лечении существует весьма благоприятный прогноз на выздоровление. Именно поэтому, при появлении первых симптомов геморрагического цистита, задача родителей – показать ребёнка врачу.
Лечение
Что можете сделать вы
При наличии симптомов геморрагического цистита у ребёнка родители сразу должны бить тревогу. Данное заболевание крайне опасно, поэтому ребёнка следует незамедлительно показать врачу. Самолечение категорически запрещено, оно может нанести непоправимый вред здоровью детей. После назначения схемы лечения необходимо в точности ей следовать.
Что делает врач
Терапия геморрагического цистита у детей проводится, в основном, в стационарных условиях. Это связано с тем, что у данной патологии существует ряд серьёзных осложнений, при которых может потребоваться срочная медицинская помощь. Главное условие лечения ребёнка – диета. Строго противопоказаны пряные и острые, а также жарены и жирные блюда. Ребёнок должен употреблять как можно больше питья, молочных продуктов, овощей и фруктов. Врач может назначить употребление минеральной воды.
В целях уничтожения возбудителя заболевания назначаются антибиотики. Проводится антибактериальное лечение только после бактериологического обследования, а также определения чувствительности ребёнка к назначаемым препаратам. Курс приёма антибиотиков варьируется в пределах 7-14 дней, всё зависит от тяжести протекания болезни.
Детям, которым исполнилось более 14 лет, могут быть назначены инстилляции мочевого пузыря антисептическими препаратами. Показания к применению данной процедуры – неэффективность лекарственной терапии.
Одновременно с антибактериальными средствами врач нередко прописывает растительные препараты. Также ребёнку может быть показан приём витаминов, анальгетиков и кровоостанавливающих средств.
Профилактика
В спектр профилактических мероприятий, позволяющих предупредить развитие геморрагического цистита у ребёнка, входят:
Геморрагический цистит: симптомы и лечение
Олег Иноземцев об особенной патологии мочевого пузыря
При геморрагическом цистите (ГЦ) поражение внутренней оболочки мочевого пузыря приводит к характерному симптому, отличающему ГЦ от остальных видов цистита, — выделению с мочой крови, или гематурии. Кровь окрашивает всю порцию мочи. Кровь в моче может быть в различных количествах в зависимости от тяжести поражения. При лёгких формах ГЦ моча может иметь лишь слегка розоватый оттенок, а при более тяжелых — моча приобретает грязно-коричневый цвет. Помимо общего окрашивания мочи в красный цвет, иногда можно наблюдать в моче сгустки крови различного размера. Гематурия сопровождается учащенными позывами и весьма болезненным мочеиспусканием. У взрослых ГЦ встречается чаще, чем у детей, а у женщин чаще, чем у мужчин.
Острый инфекционный цистит встречается в основном у женщин (анатомия уретры такая) и, как следствие, ГЦ — тоже у женщин. Иногда он проходит на фоне приема растительных уросептиков, но чаще приходится назначать антибиотики недельным курсом.
Этиология
Геморрагический цистит — это морфологический вариант острого цистита, который традиционно (в 80 % случаях) вызван e. coli. Также ГЦ связывают с аденовирусом 7, 11, 21, и 35 серотипов, паповавирусом, гриппом А.ГЦ встречается у лиц, которые проходили химиотерапию высокими дозами циклофосфамида, и возможен на фоне приема антибиотиков и ряда других препаратов.
Риск развития геморрагического цистита возрастает в следующих группах:
Следует отметить, что в зарубежных источниках в рамках ГЦ рассматриваются также лучевые циститы с кровотечением. Лучевой цистит — распространенный побочный эффект лучевой терапии; следствие повреждения клеток слизистой оболочки мочевого пузыря. Эндоскопическая картинка при лучевом ГЦ представлена на рисунке 1.
Рисунок 1. Неоваскуляризация слизистой мочевого пузыря, связанная с лучевым циститом. При растяжении эти тонкостенные сосуды могут рваться, приводя к макрогематурии и формированию подслизистых гематом. Источник: emedicine.medscape.com
Клиническая картина и симптомы геморрагического цистита
Геморрагический цистит проявляется по‑разному, в зависимости от формы заболевания. Клиника острого геморрагического цистита незначительно отличается от проявлений обычного цистита, с той лишь разницей, что в моче присутствует кровь. Начало заболевания характеризуется учащением мочеиспускания. Причем мочи при каждом мочеиспускании выделяется очень мало, а вот позывы к мочеиспусканию частые и могут достигать до 40 и более раз в сутки. Как правило, акт мочеиспускания сопровождается сильной резью, болью и чувством жжения в мочеиспускательном канале. Также присутствует болезненное ощущение внизу живота, в проекции мочевого пузыря. Моча на первый взгляд визуально может казаться вполне нормальной, но при микроскопическом исследовании обнаруживаются эритроциты в большом количестве. Но чаще всего кровь в моче видна невооруженным глазом в виде кровяных сгустков или же вся порция мочи окрашивается в красный цвет.ГЦ инфекционного генеза сопровождается неспецифическими признаками общей интоксикации организма: слабостью, ознобом, головной болью.
При остром геморрагическом цистите гематурия купируется на фоне приема антибиотиков на вторые сутки, гемостатики назначать не приходится.
Диагностика
Геморрагический цистит обычно распознаётся по клиническим проявлениям: учащённое мочеиспускание с болями и гематурия (обычно видимая невооружённым глазом). За наличие ГЦ «говорят» и лабораторные данные: в общем анализе крови — лейкоцитоз, повышение СОЭ, свидетельствующие о воспалительном процессе; в общем анализе мочи можно наблюдать большое количество эритроцитов (состав и форма эритроцитов, их количество неспецифичны), присутствуют лейкоциты и белок. При инфекционной природе геморрагического цистита обнаруживается бактериурия.
Для исключения других причин гематурии возможно проведение следующих визуализирующих исследований: УЗИ почек и мочевого пузыря, КТ-урография, КТ без контраста, МРТ-урография, внутривенная пиелография.
Как лечить геморрагический цистит?
Основная задача при лечении ГЦ — это устранение этиологического фактора. Учитывая, что чаще всего ГЦ развивается при инфекции e. coli, то до получения результатов бакпосева мочи оправданна эмпирическая антибактериальная терапия. Хорошо помогают пероральные цефалоспорины курсом на 6–7 дней с эффектом на 2–3‑е сутки. Растительные уросептики используют в комплексе с антибиотиками как дополнительное противовоспалительное средство. Если причиной развития ГЦ стал прием медикаментов, в том числе химиотерапия, то необходимо провести замену лекарственных препаратов на менее токсичные или сменить схему лечения. Снять симптомы общей интоксикации поможет дезинтоксикационная терапия в виде обильного питья; противовоспалительные и жаропонижающие средства. Болевой синдром купируется спазмолитиками. Пациенты с выраженной макрогематурией должны соблюдать постельный режим. При отсутствии лечения бактериальный ГЦ может переходить в хроническую форму. В целом заболевание протекает благополучно, и прогноз для пациентов хороший.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Цистит у детей
Содержание статьи
Цистит у детей – это заболевание, которое обычно вызывается бактериями. Воспаление мочевого пузыря или цистит – наиболее распространенный вариант инфекции мочевыводящих путей (ИМП) у детей. ИМП может развиться в любой части мочевыводящих путей вашего ребенка, включая уретру, мочевой пузырь, мочеточники или почки. У всех здоровых детей есть бактерии на теле и в кишечнике, которые не наносят вреда. Иногда бактерии могут попасть в мочевой пузырь и вызвать воспаление. Оно возможно у детей любого возраста, в том числе у младенцев.
Какой врач занимается терапией цистита у ребенка?
Первые рекомендации предоставит педиатр или семейный доктор. Он же направит к узкому специалисту – детскому урологу, который определит болезнь и назначит адекватную терапию. Девочкам рекомендуется также посетить детского гинеколога. При хронической форме заболевания дополнительно обращаются к иммунологу, инфекционисту.
Причины и механизмы развития
Чаще всего инфекция мочевого пузыря вызывается бактериями, которые обычно находятся в кишечнике. Цистит или воспаление мочевого пузыря – одна из частых проблем мочевыделительной системы у детей. Иногда врачи используют более общий термин – инфекция мочевыводящих путей (ИМП), если невозможно точно определить, что поражен только мочевой пузырь, есть признаки уретрита и пиелонефрита.
Инфекции мочевого пузыря ежегодно отмечаются примерно у 3 из 100 детей. Младенцы в возрасте до 12 месяцев чаще болеют ИМП, чем дети более старшего возраста. В течение первых нескольких месяцев жизни ИМП чаще встречаются у мальчиков, чем у девочек. К 1 году вероятность развития ИМП у девочек выше, чем у мальчиков, а девочки по-прежнему подвергаются более высокому риску в детстве и подростковом возрасте.
У каких детей чаще развивается инфекция мочевого пузыря
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.
Классификация заболевания у детей
Причины возникновения воспаления:
Дополнительные факторы риска появления цистита:
Как проявляется цистит у ребенка: основные симптомы
У ребенка есть способы защититься от проникновения инфекции в мочевыводящие пути. Например, моча выходит из почек вашего ребенка через мочеточники в мочевой пузырь. Бактерии, попадающие в мочевыводящие пути, выводятся наружу во время мочеиспускания. Этот односторонний поток мочи не дает бактериям заразить мочевыводящие пути. Иногда защитные силы организма ослабевают, и бактерии восходящим путем попадают в мочевой пузырь,вызывая его воспаление. Если у ребенка есть симптомы цистита или у него жар без ясной причины, обратитесь к врачу в течение 24 часов.
Циститы часто встречаются у детей, особенно у девочек (что связано с особенностями строения мочевых путей). Немедленное лечение цистита у ребенка может предотвратить поражение почек (пиелонефрит). Он может развиться из-за инфекции, которая распространяется вверх по одному или обоим мочеточникам. Инфекции почек очень болезненны, могут быть опасными и вызывают серьезные проблемы со здоровьем, поэтому лучше начать лечение как можно раньше.
Признаки заболевания у грудных младенцев и детей до года:
У детей старшего возраста симптомы достаточно яркие, выраженные. Основные симптомы – это боль в нижней части живота, спины или в боку, а также острая потребность в мочеиспускании или частые походы в туалет. Некоторые малыши, которые уже приучены к горшку или ходят в туалет, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Родители также могут увидеть капли крови в моче и/или мочу розового цвета.
Важно знать, как проявляется цистит у детей младшего возраста. У младенцев могут быть более общие симптомы, такие как суетливость, снижение аппетита, плач, беспокойство на горшке или лихорадка. Другие симптомы цистита включают:
Как определить острый цистит?
Болезнь проявляется быстро, со стремительным нарастанием симптоматики:
Хроническая форма заболевания
Вторичное заболевание, которое характеризуется аналогичной клинической картиной в периоды обострений. Дети испытывают дискомфорт в лобковой зоне, страдают от недержания и заметно учащенного мочеиспускания. Источник:
Пигарева, Н.А. Цап
Хронический цистит у детей: современный взгляд на этиологию,
патогенез, клинику, диагностику и лечение (обзор литературы)
// Российский вестник, 2012, т.II, №2, с.32-37
Диагностика патологии у детей
Если у ребенка есть симптомы цистита, немедленно обратитесь к педиатру. Врач назначит анализы мочи, чтобы проверить их на наличие бактерий. Нужно собирать мочу несколькими способами:
В лаборатории смотрят на образец под микроскопом, чтобы определить, есть ли микробы в моче. Мочу также можно культивировать – лаборант помещает мочу в чашку, чтобы посмотреть, какие бактерии в ней растут. Это может помочь врачу точно определить микробы, вызвавшие цистит, чтобы он знал, какие препараты нужно прописать для их уничтожения.
Если ребенка было несколько инфекций мочевыводящих путей или определен хронический цистит, врач может направить к нефрологу (специалисту по почкам) и провести один или несколько из этих визуализационных тестов, чтобы найти проблемы в мочевыводящих путях:
УЗИ использует звуковые волны, чтобы определить любые препятствия или другие проблемы в почках и мочевых путях.
Микционная цистоуретрограмма с введением жидкости в мочевой пузырь через трубку применяется, чтобы показать любые проблемы в уретре или мочевом пузыре, когда ребенок мочится.
Ядерное сканирование использует жидкости, содержащие небольшое количество радиоактивного материала, чтобы увидеть, насколько хорошо работают почки.
КТ, или компьютерная томография, это мощный рентгеновский снимок, который делает подробные снимки мочевого пузыря и почек.
МРТ, или магнитно-резонансная томография, использует мощные магниты и радиоволны для получения изображений мочевого пузыря и почек.
Методы лечения
После определения диагноза врач определяет, как лечить цистит у детей. Для терапии острого и хронического цистита в детском возрасте разработаны клинические рекомендации, которые определяют набор действий и препаратов для каждого случая.
В основном, применяют антибиотики. Эти лекарства убивают бактерии. Дети обычно принимают их от 3 до 10 дней (чаще всего 7-10 дней). Ваш врач может сделать еще один анализ мочи после того, как ребенок закончит прием лекарства, чтобы увидеть, исчезла ли инфекция. Всегда принимайте лекарства полным курсом, даже если ребенку станет лучше. Слишком раннее прекращение может сделать микробы устойчивыми к антибиотикам и вызвать повторный цистит.
Большинство ИМП проходят примерно через неделю. У некоторых детей симптомы сохраняются в течение нескольких недель. Обратитесь врачу, если симптомы вашего ребенка не начнут улучшаться через 3 дня после начала приема антибиотиков или если они ухудшаются.
Если состояние ребенка тяжелое, возможна госпитализация, где врачи будут решать, как лечится цистит в зависимости от возраста и тяжести. Может быть показано внутривенное введение антибиотиков и обезболивающие, если ребенку меньше 2 месяцев или у него рвота, боли в животе. Продолжительность лечения зависит от того:
Важно! Помочь ребенку и полностью вылечить его может только врач. Самолечение может привести к определенным осложнениям, усугубить течение болезни.
Как облегчить состояние дома, что принимать
При лечении цистита дома детям следует пить много жидкости и часто мочиться, чтобы ускорить выведение микробов и подавление воспаления. Лучше всего пить воду, предварительно уточнив у лечащего врача, сколько жидкости следует принимать ребенку. Грелка на спине или животе ребенка может помочь облегчить боль, вызванную инфекцией мочевого пузыря, они могут использоваться как первая помощь до визита к врачу.
Профилактика
Прием достаточного количества жидкости, соблюдение правил гигиены и пользования подгузниками, ношение свободной одежды, лечение связанных с циститом проблем со здоровьем может помочь предотвратить ИМП у ребенка или подростка.
Важно избегать запоров. Твердый стул может давить на мочевыводящие пути и блокировать отток мочи, позволяя бактериям расти. Помогая ребенку регулярно опорожняться, можно предотвратить запор.
Если у вашего ребенка пузырно-мочеточниковый рефлюкс, структуры мочевыводящих путей или анатомическая проблема, обратитесь к детскому урологу или другому специалисту. Лечение этих состояний может помочь предотвратить повторные инфекции мочевого пузыря.
Диабет и другие проблемы здоровья могут увеличить риск инфекции мочевого пузыря. Спросите у педиатра, как снизить риск развития инфекции мочевого пузыря.
Применение методов лазерной терапии при лечении детей с урологической, лёгочной и ожоговой патологией
УРОЛОГИЯ
Клиническая характеристика наблюдаемых больных с циститом
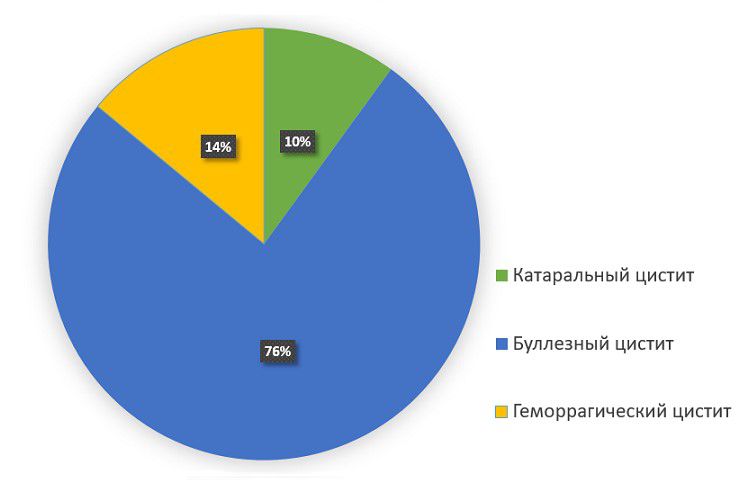
Различными формами цистита страдают дети всех возрастных групп (от 1 года до 15 лет). В детском возрасте возникновение этого состояния, чаще всего, связано с хроническими заболеваниями мочевыводящих путей. В наблюдаемых нами группах пациентов, мальчиков было 8%, а девочек, соответственно, 92%. Девочки чаще мальчиков страдают циститом в силу анатомических особенностей – у них более широкая и короткая уретра способствует «восходящему» инфицированию.
Чаще всего встречаются такие формы цистита как: катаральный, геморрагический, буллёзный.
Частота встречаемости различных форм цистита у детей
Форма цистита
Процент от общего числа пациентов
Распределение пациентов по виду цистита
Геморрагический цистит
Геморрагический цистит характеризуется таким симптомом как макро- или микрогематурия. Чаще всего геморрагический цистит, так же как и катаральный, носит характер острого заболевания или обострения хронического состояния.
Клиническая картина острого цистита довольно характерна. Заболевание начинается остро с расстройств акта мочеиспускания: (поллакиурия, императивные позывы, императивное недержание мочи, энурез). Императивные позывы у детей повторяются каждые 20-60 мин (частота их зависит от тяжести и распространенности воспалительного процесса) и не всегда завершается мочеиспусканием.
Во время мочеиспускания резко усиливаются боли над лобком и в области наружных половых органов за счет сокращения вовлеченного в процесс моче-пузырного треугольника (Льето). Характерно, что мочеиспускание не приводит к ослаблению резей, а в некоторых случаях усугубляет их. У детей с этой формой цистита наблюдаются приступы болей в животе, а моча бывает геморрагически окрашиванной. Некоторые дети поступают в отделение с клинической картиной почечной колики.
При цистоскопическом исследовании отмечается отек и яркая гиперемия слизистой оболочки мочевого пузыря. Как правило, кист и трабекулярности при гемаррагическом цистите не наблюдается. Иногда в прозрачной среде отмечается наличие примеси фибрина. На задней, передней или боковых стенках, а чаще всего в области треугольника Льето, наблюдаются выраженные геморрагии со сгустками.
При ультразвуковом исследовании выявляется некоторое утолщение стенки мочевого пузыря и неровность контуров.
Наблюдаемые при остром цистите расстройства акта мочеиспускания связаны с повышением возбудимости нервно-рефлекторной дуги мочевого пузыря продуктами воспаления и раздражением нервных окончаний. Вследствие этого эффективный объем мочевого пузыря уменьшается в несколько раз.
Клиническим проявлением острого цистита является также полная, или частичная задержка мочи, связанная со спазмом наружного уретрального сфинктера и мышц тазового дна, что чаще наблюдается у детей младших возрастных групп (1-5 лет).
Общее состояние больных при остром цистите, как правило, не страдает. Повышение температуры, появление симптомов интоксикации указывает на присоединение пиелонефрита. Классическим симптомом цистита, помимо указанных выше расстройств акта мочеиспускания, является пиурия, а в отдельных случаях, как уже было сказано, гематурия (при клинике геморрагического цистита).
В анализах мочи количество эритроцитов варьирует от нескольких десятков до тотально покрывающих все поля зрения. У больных с острым циститом она бывает мутная, с примесью фибрина. Решающее значение в выявлении пиурии имеет микроскопия осадка. В зависимости от тяжести воспалительного процесса, количество лейкоцитов колеблется от единичных до сплошь покрывающих все поля зрения. Альбуминурия, постоянный спутник цистита, имеет «лейкоцитарное» происхождение.
Чаще всего геморрагический цистит наблюдается у детей с высокой степенью сенсибилизации организма, при аллергических состояниях, сопровождающихся диатезом у малышей, аллергическими дерматитами у старших и другими проявлениями гипоиммунных и аутоаллергических состояний (частые конъюнктивиты, вазомоторный ринит, ложный круп, гипертрофия миндалин с рецидивами тонзиллита, крапивница, алиментарная аллергия и пр.).
Основным клиническим проявлением геморрагического цистита считаются выявленные при цистоскопии геморрагические и петехиальные элементы в слизистой оболочке мочевого пузыря, а также повышенная кровоточивость слизистой, возникающая самостоятельно и при инструментальной пальпации.
Катаральный цистит
При наличии катарального цистита у ребенка, обращает на себя внимание то, что это состояние часто обнаруживают случайно при обследовании ребенка по поводу простудных заболеваний (изменения в анализах мочи) или поступлении в стационар ургентной хирургии с болями в животе.
Клиническая картина у этого контингента больных довольно пестрая. Заболевание мочевыводящих путей возникает остро, или сопряжено с наличием в системе мочевыведения изменений органического характера.
Буллезный цистит
Буллезный цистит, как правило, протекает на фоне: нейрогенной дисфункции мочевого пузыря, недержания мочи, хронического пиелонефрита, дисметаболической нефропатии, пузырно-мочеточникового рефлюкса, удвоения почек, стеноза наружного отверстиям очеиспускательного канала, стеноза уретры, обструктивного мегауретера, хронической почечной недостаточности при сморщенной почке.
Геморрагический цистит часто возникает на фоне диатеза алиментарного характера.
Следует отметить тот факт, что у многих детей наблюдается не одно, а несколько фоновых состояний. В 40,7% случаев у наблюдаемых детей цистит носит характер непрерывно-рецидивирующего на протяжении 3 более лет.
Лазерное лечение цистита и методы контроля за динамикой патологического процесса
ПЕРЕМЕННАЯ частота (0-250 Гц). Индукция постоянного магнитного поля в рабочей плоскости излучающей апертуры терминала составляет не менее 35 мТл.
Подготовка больного
Для лечения цистита лазерным методом специальной подготовки не требуется. Девочки приходят на процедуру с не опорожненным мочевым пузырем, для того, чтобы расправленный мочевой пузырь оттеснял матку, в противном случае облучению подвергается дно матки, прикрывающее собой опорожненный мочевой пузырь.
Укладывают больного на спину. Ноги пациента опираются на кушетку ступнями, с чуть разведенными коленями (в такой позиции хорошо расслаблена передняя брюшная стенка).
Апертура излучателя (при лечении детей 3-5 лет применяются светопроводящие насадки из органического стекла с плоским торцом диаметром 15 мм) плотно подводится к передней брюшной стенке в области верхней части лонного сочленения и слегка погружается в нее.
Затем, не ослабляя нажатия, излучающая часть аппарата направляется в полость малого таза, для чего угол между излучателем и поверхностью брюшной стенки делается острым.
При подборе экспозиции пользуются схемой
В тяжелых случаях при буллёзном цистите кратность воздействия увеличивают до 15 сеансов.
Эффективность лечения контролируют
— по данным клиники (частота микций в сутки, объем в порциях, интенсивность болевого синдрома)
— лабораторно (клинические анализы мочи, анализы мочи по Нечипоренко)
— методом биомикроскопии сосудов конъюнктивы глаза.
Методы изучения состояния микроциркуляторного русла в процессе лечения у больных сурологической патологией
Состояние микроциркуляции и тканевого кровотока оценивают методом биомикроскопии с фоторегистрацией микрососудов конъюнктивы глаза с помощью модифицированного в нашей клинике отечественного капилляроскопа М-70-А (рационализаторское предложение № 0-1553 от 17.04.81, авт. Н.А.Степанова).
Результаты лечения детей с циститом энергией лазерных источников низкой интенсивности
Общим для всех пациентов является отчетливый регресс воспалительных изменений со стороны слизистой мочевого пузыря и снижение лейкоцитурии вплоть до нормализации анализов мочи. Практически в 100% случаев купируется катаральный и геморрагический цистит.
У детей с буллёзным циститом по распространенности в пузыре воспалительный процесс, чаще всего, носит диффузный характер с преимущественным поражением области шейки и тригонума.
Контроль за эффективностью лазерного воздействия осуществляют эндоскопически. Положительным считается результат лишь в тех случаях, когда явления кистозного цистита или полностью купируются, или исчезает более 60% булл. При этом учитывается значительное уменьшение высоты кистозных элементов (более чем на 50%).
Если же по всем прочим показателям (ритм спонтанных мочеиспусканий, состояние микроциркуляторного русла, клинический анализ мочи и пр.) отмечается улучшение состояния, а явления кистозного цистита уменьшаются, но незначительно, такой результат трактуют как «без существенных изменений».
Отрицательным результатом считается тот, при котором воспалительные изменения в мочевом пузыре и клинические проявления заболевания усиливаются.
После первой процедуры, как правило, уменьшается или совсем исчезает болевой синдром, уменьшается количество мочеиспусканий, увеличивается эффективная емкость мочевого пузыря. В дальнейшем, происходит стихание явлений цистита. Как правило, к 3-5 сеансу резко уменьшается гиперемия слизистой оболочки мочевого пузыря, отек подслизистого слоя, расправляется «складчатость», легко визуализируются устья мочеточников, практически отсутствует кровоточивость слизистой при инструментальной пальпации, что свидетельствует о стихании воспалительного процесса и восстановлении микроциркуляции. Прекращаются жалобы на болезненное мочеиспускание, поллакиурию, ощущение дискомфорта или болей внизу живота.
Полипозные разрастания претерпевали регресс в более поздние сроки, что и было констатировано при контрольном обследовании через 4-7 месяцев. Необходимо отметить, в случаях длительного непрерывного течения цистита (более 3 лет) детям проводилось до поступления к нам традиционное (и нетрадиционное) комплексное лечение без эффекта.
После однократного курса лазерной терапии в сочетании с химиотерапией ремиссия достигала 3-6 месяцев. Повторный курс лазерного лечения через 6 месяцев способствовал более стойкому терапевтическому эффекту и ликвидировал необходимость постоянного химиотерапевтического лечения. Тем не менее, мы не рекомендуем применять лазерное лечение у детей с рецидивирующим течением цистита чаще, чем 2-3 раза в году (раз в 4-6 месяцев), чтобы не вызвать толерантности к этому методу лечения.
Таким образом, применение лазерной энергии в комплексе лечебных мероприятий у детей, страдающих различными формами цистита, значительно (на 38%) улучшает результаты лечения. У больных, которые перед хирургическим вмешательством получают лазерную терапию, улучшение результатов хирургического лечения выражается в уменьшении количества осложнений в послеоперационном периоде и ускорении репарации тканей, что способствует уменьшению времени пребывания ребенка в стационаре в среднем на 4 дня.
ПУЛЬМОНОЛОГИЯ
Термин «острая гнойная деструктивная пневмония» (ОГДП) был предложен в 1975 году В.М. Сергеевым с соавторами.
В хирургической клинике Московского НИИ педиатрии и детской хирургии МЗ России авторы пользовались следующей классификацией ОГДП.
Острые гнойные деструктивные пневмонии у детей
По этиологическим признакам:
Грамотрицательные (синегнойные, протейные, коли-пневмонии и др.).
По генезу:
По рентгеноморфологическим признакам:
в) внутрилегочный абсцесс(абсцессы).
По распространенности процесса в организме:
Генерализованные (сепсис, септикопиемия)
ОГДП чаще всего поражает детей младшей возрастной группы (дети до 3-летнего возраста составляют от 70 до 85 % всех наблюдений). В клинической картине превалирует гнойно-септический синдром с признаками дыхательной недостаточности. У подавляющего большинства детей заболевание с самого начала характеризуется тяжелым течением; средняя тяжесть состояния при поступлении в стационар отмечается только у 8-10% из них.
Легочная инфильтративная форма является по существу, преддеструктивной стадией развития острой стафилококковой пневмонии (ОСП) по клинической картине мало отличается от острой пневмонии другой этиологии.
Легочный инфильтративный процесс может разрешиться трояко:
1) Подвергнуться обратному развитию, не оставив существенных патоморфологических нарушений в структуре легочной ткани;
2) Закончиться формированием «сухих булл» (буллезная форма острой деструктивной пневмонии). Последние образуются при том условии, что ввиду патогенных свойств соответствующего штамма стафилококка процесс идет по типу сухого некроза при сохранении дренажной функции бронхов. При улучшении состояния на фоне лечения отмечается купирование токсико-септических проявлений заболевания, уменьшение дыхательной недостаточности.
Физикальные признаки отмечаются лишь при значительных размерах«сухих булл». Чаще всего эта форма диагностируется только рентгенологически. При развитии вентильного механизма в дренирующих бронхах такие буллы могут резко увеличиться в размерах и даже привести к развитию «синдрома внутригрудного напряжения». Возможен и разрыв буллы с развитием пневмоторакса и вытекающей из этого состояния клинической картиной.
3) Наиболее неблагоприятным исходом инфильтративной стадии заболевания является абсцедирование инфильтрата – образование внутрилёгочного абсцесса (абсцессов). Состояние ребенка при этом резко ухудшается: нарастает гипертермия до потрясающих ознобов (часто многократных в течении дня) с подъемами температуры до 39-40С с амплитудой ее колебания в пределах 1,5-3С; прогрессируют сердечно-сосудистая и дыхательная недостаточность, гнойная интоксикация (в том числе и нейротоксикоз), эксикоз.
Данные физикальных методов исследования зависят от величины абсцесса и степени его опорожнения: при блокированных абсцессах они соответствуют таковым приинфильтративной стадии поражения, при частичном опорожнении наряду с большим количеством влажных хрипов могут выявляться полостные симптомы.
Легочно-плевральные формы деструкции органов дыхания по генезу могут быть первичными и вторичными, т.е. плевральные листки вовлекаются в процесс одномоментно с тканями паренхимы, или же на более поздних стадиях вовлекаются в процесс в виде «плевральных осложнений» острой внутрилёгочной деструкции.
Актуальнейшим вопросом является ранняядиагностика и выбор рациональных методов лечения детей с острой пневмонией. Вданной ситуации оптимальным решением можно было бы считать применение такойтактики, при которой лечение начиналось бы на ранних фазах заболевания, какимиявляются преддеструкивные, или т.н. «инфильтративные» формы острой пневмонии.Однако, дети не всегда попадают в клинику на преддеструктивной стадии процесса.Это бывает обусловлено проживанием таких пациентов в местах, удаленных отлечебных учреждений стационарного типа, неадекватной антибактериальнойтерапией, большой скоростью генерализации деструктивного легочного процесса умалышей и пр.
Одним из клинических проявлений острой пневмонии является синдром бронхиальной обструкции (СБО). Определение этого состояния базируется преимущественно на клинических, функциональных и реже налабораторных данных.
Патогенетические механизмы СБО проявляются в виде нарушений кровообращения в структурах бронхолегочной системы, отека слизистой бронхов с образованием клапанного механизма и дальнейшим нарушением вентиляции, метаболическими расстройствами, интоксикацией.
Другой механизм СБО у больных с ОГДП основан на том, что воспалительные изменения слизистой оболочки бронхов сопровождаются образованием большого количества слизисто-гнойного, а чаще гнойного отделяемого. В этих случаях, помимо консервативных терапевтических мероприятий (введение больших доз антибактериальных препаратов широкого спектра действия, инфузионная терапия, иммунотерапия, щелочные ингаляции, лечебная физкультура, массаж и физиотерапия), показано проведение лечебной трахеобронхоскопии (ТБС) с лаважем трахеобронхиального дерева.
В рамках ТБС таким больным при необходимости проводят катетеризацию бронха, сопряженного с основным очагом поражения. Чаще всего страдают такими формами ОГДП дети с аномалиями развития легких, которые уже в раннем возрасте переносят острые повторные пневмонии.
Врожденные изменения трахеобронхиального дерева сопровождаются нарушением эвакуации патологического отделяемого, застой которого с возможным присоединением инфекции в свою очередь усугубляет течение эндобронхита. Подобные явления протекают на фоне таких аномалий развития как:гипоплазия бронхолегочных тканей, лобарная энфизема, синдром Картагенера, синдром Вильямса-Кемпбела, трахеобронхомегалия, стеноз трахеи и др. Характерным для большинства таких больных в момент возникновения острого процесса – раннее возникновение гнойно-деструктивных изменений в стенках бронхов.
При ТБС в этих случаях отмечается повышенная кровоточивость слизистой, дистония и дискиезия бронхов. Специфическими эндоскопическими признаками при гипоплазии является смещение картины в сторону поражения, при синдроме Картагенера – выраженный нагноительный процесс в базальных сегментах, при синдроме Вильямса-Кемпбела –локальные симметричные гнойно-воспалительные изменения бронхов; притрахеобронхомегалии – увеличение размеров и пролабирование мембранозной части трахеи и бронхов.
По данным хирургической клиники МНИИ Пи ДХ МЗ России (1997) при обследовании более сотни детей (109) с острой пневмонией у 41,28% из них не было клинико-рентгенологических признаков деструкции легких, у 27,5% при поступлении проявления легочной деструкции отсутствовали, но в течение первой недели на рентгенограммах легких были выявлены полостные образования. Третью группу составили 31,19% пациентов, поступивших с клинико-рентгенологической картиной легочной деструкции. Длительность заболевания до госпитализации (в сутках) у больных 1 группы составляла 5,6 + 0,97; 2 группы – 7,4 + 0,7; 3 группы – 10,5 + 1,1(p + 0,7; во 2 – 12,7 + 2,1;в 3 – 27,3 + 3,1 (p + 1,71% и снижен коэффициент использования кислорода (КИ О2) до 76,2 + 4,1. Объем минутной альвеолярной вентиляции (Va) находится в пределах 96,2 + 3,6% от уровня возрастных нормативных показателей. Полученные результаты свидетельствуют о напряжении компенсаторных механизмов. Соответственно объему воспалительного процесса, в среднем, на 58,5 + 3,4% снижена диффузионная способность легких (ДСЛ).
Нарушения вентиляции и диффузии сопровождаются изменениями газового состава крови (р02 и рСО2), которые соответствуют I-II степени острой дыхательной недостаточности (соответственно, 64,3 + 1,3 и 38,7 + 1,4).
Вентиляционный компонент дыхательной недостаточности изменяется менее существенно. В основной группе (таблица 3) после ЛТ – происходит восстановление газотранспортной функции крови: тенденция к увеличению сатурации крови и статистически достоверное увеличение общей концентрации кислорода на фоне стабильных показателей содержания гемоглобина.
Содержание гемоглобина, оксигемоглобина и общей концентрации О2 крови при осложненных формах острой пневмонии у детей
Показатель
До сеансалазеротерапии
Через 5 минутпосле сеанса