Гемофагоцитарный синдром у детей что это
Гемофагоцитарный синдром и сальмонеллезная инфекция
В статье рассмотрены вопросы патогенеза гемофагоцитарного синдрома (ГФС), связь с инфекциями, а также классификация и дифференциально-диагностические признаки. Представлен случай ГФС у ребенка с септикопиемической формой сальмонеллеза, описаны клинически
The article concentrates upon the issues of hemophagocytic syndrome (HFS) pathogenesis, its connection with infections, as well as its classification and differential-diagnostic signs. A clinical case of HFS in a child with septicopyemic form of salmanellosis was presented, clinical symptoms and laboratory data of the patient were described.
Гемофагоцитарный лимфогистиоцитоз, или гемофагоцитарный синдром (ГФС), — тяжелое, трудно диагностируемое заболевание, клинически проявляющееся развитием синдрома полиорганной недостаточности (чаще всего печеночной и почечной) вследствие неконтролируемой активации эффекторного звена клеточного иммунитета. Происходит резкое повышение функциональной активности цитотоксических Т-лимфоцитов и макрофагов (гистиоцитоз), в результате чего продуцируется большое количество провоспалительных цитокинов (цитокиновый «шторм»), что приводит к чрезмерной системной воспалительной реакции и тяжелой органной дисфункции. При этом обязательно возникает гемофагоцитоз как патологическая реакция с поглощением фагоцитами форменных элементов крови: эритроцитов, лейкоцитов, тромбоцитов и их предшественников [1, 2].
ГФС может быть первичным (наследственным вследствие генетического дефекта функции макрофагов) и вторичным или приобретенным, ассоциированным с инфекционным заболеванием, опухолями, аутоиммунными болезнями, наследственными болезнями обмена. При классических наследственных формах ГФС дети в силу особенностей клинической манифестации нередко получают терапию в отделениях реанимации и интенсивной терапии инфекционных стационаров с такими диагнозами, как сепсис или внутриутробная генерализованная инфекция, и часто истинный диагноз устанавливается посмертно. С другой стороны, банальные инфекции вирусной или бактериальной этиологии могут осложняться развитием жизнеугрожающего ГФС, требующего ранней диагностики для своевременного начала не только этиотропной, но и иммуносупрессивной терапии для подавления чрезмерной активации иммунного ответа [1–3].
В литературе последних лет есть указания на то, что ГФC, или «вторичный лимфогистиоцитоз», нередко осложняет течение герпетической инфекции, чаще всего вызванной вирусом Эпштейна–Барр (ВЭБ). Инфекционный мононуклеоз, как острая фаза ВЭБ-инфекции, либо хроническая ВЭБ-инфекция является лимфопролиферативным заболеванием, при котором может возникнуть чрезмерная (патологическая) активация моноцитов и тканевых макрофагов, что приведет к гиперпродукции провоспалительных цитокинов (фактор некроза опухоли альфа (ФНО-α), интерлейкин (ИЛ) 1, 6, 8 и др.). Гено- и фенотипические особенности организма приводят к доминированию либо процессов пролиферации, либо альтерации (повреждения) тканей [2, 4, 5].
Для постановки клинического диагноза ГФC необходимо наличие большинства из нижеперечисленных признаков:
Гистологически обнаруживается диффузная макрофагально-клеточная инфильтрация органов и тканей с обязательными признаками гемофагоцитоза, особенно в зонах «физиологического дома» макрофагов — в красной пульпе селезенки, синусоидах печени, синусов лимфоузлов, в костном мозге и ЦНС. В динамике происходит истощение нормальной лимфоидной ткани [2].
Прогноз при развитии ГФC часто неблагоприятный с летальным исходом у детей преимущественно дошкольного возраста. В протоколы лечения первичного ГФC внесены глюкокортикостероиды (дексаметазон) и цитостатические препараты (этопозид, циклоспорин А) для подавления провоспалительной активности фагоцитирующих клеток с последующей аллогенной трансплантацией стволовых клеток. Елиного подхода к терапии ГФC, ассоциированного с инфекционным заболеванием, не существует. Этиотропной терапии недостаточно для купирования ГФC, а иммуносупрессивная терапия может оказать отрицательное влияние на динамику инфекционного процесса. Показано введение высокодозного иммуноглобулина в дозе 1–2 мг на кг массы тела в сутки на курс лечения. Плазмоферез целесообразно включать в комплекс средств патогенетической терапии для контроля за гиперцитокинемией [2, 4].
В доступной литературе мы не встретили описаний течения сальмонеллеза, осложненного развитием ГФC у детей.
Представляем клиническое наблюдение злокачественного течения у ребенка 3 лет генерализованной инфекции в виде септикопиемического варианта сальмонеллеза с наличием гнойных очагов инфекции в селезенке, брыжеечных лимфоузлах, осложненной развитием гемофагоцитарного синдрома и полиорганной недостаточностью (печеночной, энтеральной, дыхательной, сердечно-сосудистой, ДВС-синдромом с множественными кровоизлияниями во внутренние органы, панцитопенией). Подобное течение сальмонеллеза является редко встречающимся в отличие от локализованных форм, мало описано как в отечественной, так и в зарубежной литературе. В практике гемофагоцитарный синдром (ГФС), проявляющийся лихорадкой, полиорганной патологией с развитием недостаточности вовлеченных в процесс органов (чаще печени) и обязательным гемофагоцитозом (поглощением фагоцитами форменных элементов крови), представляет серьезную проблему.
Мальчик С., 3 года, родился 19.01.09 г., поступил в педиатрическое отделение центральной районной больницы Новосибирской области 27.08.12 г. с жалобами на повышение температуры тела до 39,6 °С, общую слабость, вялость, рвоту, боли в животе, чаще в области пупка, не связанные с приемом пищи, отсутствие аппетита.
Из анамнеза жизни известно, что мальчик родился от первой беременности, роды кесаревым сечением, с массой тела 2900 г и длиной 49 см. Грудное вскармливание — до 1 мес. В роддоме привит БЦЖ, рубчик имеется. В дальнейшем прививался по календарю. На первом году жизни перенес пневмонию. На втором и третьем году — нечастые ОРЗ (до 3 раз за год), 1 раз — лакунарная ангина. В 3 года перелом левого бедра.
Из анамнеза последнего заболевания известно, что ребенок заболел остро 22.08.12 (за 5 дней до поступления в стационар). Дебют заболевания с подъема температуры до фебрильных цифр, катаральных явлений в носоглотке. Со вторых суток заболевания отмечалась повторная рвота. Мама лечила ребенка самостоятельно (цефазолин, Нурофен, Цефекон симптоматически в возрастных дозах). Обращение к педиатру 27.08.12, который обнаружил увеличение живота в объеме и его болезненность при пальпации, плотную консистенцию печени и увеличение ее размеров (выстояла из подреберья на 8 см), а также селезенки (на 7 см). Диарейный синдром в анамнезе заболевания отсутствовал.
Госпитализирован в ЦРБ в тяжелом состоянии, температура к 6-му дню болезни (моменту госпитализации) была нормальной, но при этом выявлены признаки эндотоксикоза — вялость, анорексия, бледно-желтый цвет кожного покрова, вздутие живота, выраженная гепатоспленомегалия, признаки нарушения питания (масса тела 14 кг вместо положенных 16 кг, гипопротеинемия, гипонатриемия), признаки печеночной недостаточности (наряду с гепатомегалией непрямая гипербилирубинемия (29,3 мкмоль/л), гипопротеинемия (49 г/л), гиперферментемия (аспартатаминотрансфераза (АСТ) — 366 ед/л, аланинаминотрансфераза (АЛТ) — 174 ед/л), признаки глубокой гипокоагуляции. Установлена панцитопения (лейкоциты 2,8 × 10 9 /л, на следующие сутки 0,8 × 10 9 /л; эритроциты — 3,5 × 10 12 /л и 2,8 × 10 12 /л соответственно, гемоглобин 90 и 67 г/л, тромбоциты — 124 × 10 9 /л и 91 × 10 9 /л). В формуле крови на фоне лимфоцитоза отмечалось резкое преобладание юных форм (палочкоядерные — 17%), что является одним из маркеров сепсиса. За 17 часов пребывания ребенка в ЦРБ стула не было. Основным диагнозом выставлена генерализованная вирусно-бактериальная инфекция, тяжелая форма. Сепсис на этапе лечения в ЦРБ был внесен в перечень предполагаемых диагнозов.
Проводимое лечение: антибактериальная терапия Тиенамом, дезинтоксикационная и гемостатическая (глюкозо-солевые растворы, Волювен, плазма, Викасол, сорбенты, пробиотики).
Через 17 часов ребенок был переведен в больницу Новосибирска (отделение реанимации и интенсивной терапии — ОРИТ). При поступлении состояние ребенка расценено как тяжелое, обусловленное токсикозом, панцитопенией, синдромом полиорганной недостаточности (СПОН) с преобладанием недостаточности функции печени (повышение трансаминаз в 10 раз, гипокоагуляция, гипопротеинемия).
Исходно версиями клинического диагноза были вирусная инфекция (предположительно парвовирус В19) с развитием апластического криза и гемолиза, гепатита лекарственной, вирусной этиологии, осложненного печеночной недостаточностью (в рамках синдрома Рея в том числе). В плане дифференциальной диагностики — дебют апластической анемии, нейтропеническая лихорадка). В отделении ОРИТ тяжесть состояния с первых часов поступления оценили как проявление септического процесса. У ребенка присутствовали клинические признаки сепсиса (высокая лихорадка в течение 5 дней в анамнезе и СПОН: церебральная с уровнем сознания «оглушение»; дыхательная с ЧДД 38–45 в 1 мин, дотацией кислорода через маску; энтеральная — вздутие, напряжение живота, единичная перистальтика, гепатоспленомегалия: печень выстояла из подреберья на 7 см, селезенка — на 6 см), а также лабораторные признаки (лейкоциты 1,9 × 10 9 /л; эритроциты — 1,2 × 10 12 /л; гемоглобин 67 г/л, тромбоциты — 31 × 10 9 /л (лейкопения, анемия с критическим уровнем гемоглобина, тромбоцитопения), в формуле крови исчез палочкоядерный сдвиг); отмечался лимфомоноцитоз (палочкоядерные — 3%, сегментоядерные — 15%, лимфоциты — 68%, моноциты — 14%); выраженный провоспалительный ответ (С-реактивный белок — 120 при норме до 5 мг/л; лактатдегидрогеназа — 1858 при норме до 300 ед/л); признаки ДВС-синдрома в стадии резко выраженной гипокоагуляции (активированное парциальное тромбопластиновое время (АПТВ) — 62 при норме 26–35 сек, протромбиновое время — 33,8 при норме 11–15 сек, уровень фибриногена — 600 при норме 2000–4000 мг/л; антитромбин 3–15% при норме 80–120%), гипогликемия 2,0 ммоль/л, гипокалиемия 3,4 при норме от 3,5 до 5,5 ммоль/л, гипонатриемия 127,9 при норме 130–150 ммоль/л, гипокальцемия 1,8 при норме 2,2–2,7 ммоль/л, уровень лактата в крови — 10,6 при норме до 2 ммоль/л, что прогностически неблагоприятно. Установлена гипербилирубинемия 59,9 мкмоль/л с преобладанием прямой фракции 42,6 мкмоль/л. В копрограмме от 29.08 консистенция стула — кашицеобразный, цвет зеленый, количество лейкоцитов составляло 18–24 в поле зрения, эритроцитов 2–3 в поле зрения, слизь на +++, иодофильная флора+++ (признаки энтероколита).
В слюне методом полимеразной цепной реакции (ПЦР) обнаружена ДНК вируса Эпштейна–Барр. Данные УЗИ органов брюшной полости: увеличение размеров печени (правая доля 130 мм, левая доля 80 мм) и селезенки (98 × 43 см), утолщение стенки желчного пузыря, диффузные изменения в печени и почках, свободная жидкость в брюшной полости, правой плевральной полости.
Данные рентгеновской компьютерной томографии (КТ) головного мозга: КТ-признаков патологических изменений вещества мозга не выявлено, исключены отек мозга, кровоизлияние в мозг. Левосторонний гайморит. Маркеры вирусных гепатитов, ВИЧ-инфекции не обнаружены.
Через 6 часов после поступления резкое ухудшение состояния: профузное кровотечение из пищевода, желудка с развитием гемической гипоксии (падение гемоглобина до 43 г/л). По показателям гемостаза признаки глубокой гипокоагуляции (протромбиновое время и активированное частичное тромбопластиновое время (АЧТВ) не определялось из-за отсутствования свертывания крови, уровень фибриногена не определялся — не формировалось сгустка). Исследование миелограммы не проводилось из-за опасности провокации нового источника кровотечения. Потребовались перевод на искусственую внтиляцию легких, назначение Викасола, Апротекса, трансфузии свежезамороженной плазмы, препарата НовоСэвэн, эритроцитарной массы после индивидуального подбора 28 и 29.08.12 г.). Кроме того, с момента поступления осуществлялась антибактериальная терапия Меронемом, противовирусная — Зовираксом, преднизолоном 45 мг в сутки (2 мг/кг/сут) внутримышечно с постепенной отменой; флуконазолом, Эссенциале H.
Диагноз клинический. Основное заболевание: генерализованная вирусно-бактериальная инфекция тяжелой степени.
Осложнения: синдром полиорганной недостаточности (печеночная недостаточность, энцефалопатия, гастроинтестинальная, сердечно-сосудистая, дыхательная недостаточность, ДВС-синдром, панцитопения). ДВС-синдром.
При патологоанатомическом исследовании обнаружено:
Макроскопически: кожа бледная, с желтушным оттенком, мягкие ткани пастозны. В серозных полостях умеренное количество прозрачной желтоватой жидкости. Серозные оболочки блестящие, несколько иктеричны. В просвете трахеи, бронхов жидкая кровь. Легкие темно-красного цвета, тестоватой консистенции. Сердце конусовидной формы. Миокард серовато-розового цвета. Клапаны сформированы правильно, створки тонкие, полупрозрачные. В полостях небольшое количество жидкой крови. Селезенка — 70,0 г (норма 40,0 г), эластической консистенции, синюшно-вишневого цвета, на разрезе без соскоба пульпы. Лимфоузлы брыжейки, бифуркационные паратрахеальные увеличены до 0,8 см, серовато-розовые. Вилочковая железа серовато-белая, 20,0 г. Слизистая пищевода с продольной складчатостью, с рассеянными эрозиями во всех отделах. В желудке кровь и свежие сгустки, слизистая с крупными эрозиями. Слизистая кишечника гиперемирована, складчатая, кишечное содержимое с примесью крови. Печень увеличена, 600 г (норма 500), с закругленным передним краем, эластической консистенции, желтовато-коричневого цвета, с гладкой поверхностью, на разрезе полнокровна. Желчевыводящие пути проходимы. Поджелудочная железа дольчатая, серовато-белая. Почки бобовидной формы, эластической консистенции, красного цвета. На разрезе малокровны, рисунок сохранен. Надпочечники листовидной формы, корковый слой желтого цвета. Полость черепа не вскрывалась.
Гистологическое исследование
Кишечник. В тонкой кишке в собственном слизистом слое полнокровие, мелкие кровоизлияния, рассеянная лимфомононуклеарная инфильтрация с примесью плазматических клеток. Дистрофические изменения клеток эпителия со слущиванием их на вершинах ворсинок. В солитарных фолликулах гиперплазия лимфоидной ткани, очаговые мононуклеарные скопления. В толстой кишке слизистая сохраняет строение, мелкие кровоизлияния в собственном слое слизистой.
Печень. Тотальная средне- и крупнокапельная жировая дистрофия гепатоцитов. В дольках очаговые лимфомононуклеарные скопления, фокальные некрозы гепатоцитов, много крупных клеток ретикуло-эндотелиальной системы, некоторые с явлениями эритрофагии. Отмечается рассеянная инфильтрация лимфоцитами и мононуклеарами портальных трактов.
Костный мозг. Клеточный состав представлен всеми ростками с умеренной гиперплазией и омоложением. Выявляются очаговые некрозы кроветворной ткани.
Лимфоузлы. Рисунок сохранен. Единичные фолликулы со светлыми центрами. В кортикальном и паракортикальном слоях микроабсцессы. В синусах множество макрофагов с наличием гемофагоцитоза (рис. 1).
Селезенка. Лимфоидные фолликулы без светлых центров. Отмечается пролиферация ретикулярных клеток, значительная инфильтрация мононуклеарными клетками с активным гемофагоцитозом, множественные микроабсцессы.
Вилочковая железа. Акцидентальная инволюция 4–5 степени: дольки уменьшены, разделены широкими тяжами фиброзной стромы, тельца Гассаля расширены. В клеточном составе большое количество крупных мононуклеарных фагоцитов с признаками эритрофагии (рис. 2).
Легкие. Преобладают альвеолы, заполненные кровью. Встречаются очаговые параваскулярные лимфомононуклеарные скопления.
Желудок. В слизистой острые эрозии, очаговые кровоизлияния.
Почки. Структура сохранена, клубочки малокровные, дистрофия эпителия канальцев.
Миокард. Выраженная дистрофия кардиомиоцитов. В миокарде интерстициальная реакция в виде мелких скоплений лимфомононуклеаров.
Из ткани печени, селезенки, легкого выделена Salmonella enteritidis.
Патологоанатомический диагноз: сальмонеллез (Salmonella enteritidis), септическая форма, гиперплазия лимфоидной ткани кишечника, лимфоузлов, селезенки, легких, микроабсцессы в брыжеечных лимфоузлах, селезенке, очаговые некрозы в костном мозге. Фоновое заболевание: иммунодефицитное состояние, пролиферация клеточных компонентов системы мононуклеарных фагоцитов с явлениями эритрофагии в лимфоузлах, вилочковой железе, печени.
Осложнения: ДВС-синдром: кровоизлияния в легкие, слизистую бронхов, пищевода, желудка, кишечника, острые эрозии слизистой пищевода, желудка. Выраженные дистрофические изменения внутренних органов. Респираторный дистресс-синдром: гиалиновые мембраны в легких.
Резюме. На основании данных анамнеза, клинического течения болезни, результатов клинико-лабораторного и патологоанатомического обследования был установлен диагноз сальмонеллеза, септикопиемического варианта с высевом из органов Salmonellaе enteritidis, осложненного гемофагоцитарным синдромом.
Диагноз подтвержден на аутопсии обнаружением в пораженных органах (тимус, селезенка, лимфатические узлы) массивной лимфомакрофагальной инфильтрации с явлениями гемофагоцитоза и очаговыми некрозами в костном мозге.
Имелись объективные трудности диагностики сальмонеллезной инфекции, в частности, отсутствия ее манифестации диарейным синдромом, исключительной редкостью септикопиемического варианта течения сальмонеллеза, вызванного Salmonellae enteritidis.
Генерализованная форма сальмонеллеза обусловлена дефектами в системе иммунитета, при ней формируется длительная бактериемия (которая бывает всегда кратковременной при локализованных гастроинтестинальных формах — гастроэнтерите и гастроэнтероколите). Интоксикационный синдром определяет эндотоксинемия, обусловленная разрушением энтеро- и цитотоксинов, продуцирующихся живыми сальмонеллами. В настоящее время отмечается особо, что септические формы сальмонеллеза характерны для ВИЧ-инфекции в стадии СПИДа. Ввиду этого, больной с сальмонеллезным сепсисом всегда должен обследоваться на ВИЧ-инфекцию. Такие инфекции, как малярия, гистоплазмоз, серповидно-клеточная анемия и другие, характеризующиеся перегрузкой фагоцитов, также предрасполагают к инвазивному сальмонеллезу.
В данном случае, несомненно, следовало провести дифференциальный диагноз между вторичным и первичным ГФС, так как при обеих нозологиях пусковым механизмом заболевания может быть инфекция, а клиническое течение, лабораторные данные, морфологическая характеристика часто схожи. Основным отличием двух форм ГФС может быть персистирующий дефицит NK-клеток, который наблюдается при первичном и не выражен при вторичном ГФС. Поскольку иммунологическое обследование не проводилось, исключить наследственный характер заболевания не представлялось возможным. Сложность ведения больных с ГФС в отделениях реанимации определяется следующими положениями:
Литература
ГБОУ ВПО НГМУ МЗ РФ, Новосибирск
Гемофагоцитарный лимфогистиоцитоз у детей. Клинические рекомендации.
Гемофагоцитарный лимфогистиоцитоз у детей
Оглавление
Ключевые слова
Трансплантация гемопоэтических стволовых клеток
Всего 10-15 ключевых слов
Список сокращений
ГЛГ – гемофагоцитарный лимфогистиоцитоз
ВГЛГ – вторичный гемофагоцитарный лимфогистиоцитоз
ТГСК – трансплантация гемопоэтических стволовых клеток
НК – натуральные киллеры
АЛТ- аланиновая аминотрансфераза
АСТ – аспарагиновая аминотрансфераза
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
УЗИ – ультразвуковое исследование
ВИЧ – вирус иммунодефицита человека
ПЦР – полимеразная цепная реакция
ЭБВ – вирус Эпштейн-Барр
Термины и определения
Гемофагоцитарный лимфогистиоцитоз – врожденное или приобретенное заболевание, проявляющееся лихорадкой, спленомегалией, панцитопенией, коагулопатией и неврологическим дефицитом вследствие системного воспалительного ответа и повреждения органов активированными макрофагами и цитотоксическими Т лимфоцитами.
Гемофагоцитоз – феномен фагоцитоза форменных элементов крови макрофагами, выявляемый при цитоморфологическом или гистологическом исследовании образцов тканей или биологических жидкостей
Первичный гемофагоцитарный лимфогистиоцитоз (ПГЛГ) – форма ГЛГ, обусловленная наследуемым генетическим дефектом механизмов клеточной цитотоксичности и иных механизмов негативной регуляции иммунного ответа
Вторичный гемофагоцитарный лимфогистиоцитоз (ВГЛГ) – форма ГЛГ, обусловленная нарушением регуляции иммунного ответа в контексте верифицированного онкологического, аутоиммунного или инфекцинонного процесса, и не имеющая в основе наследуемого генетического дефекта
1. Краткая информация
1.1 Определение
Гемофагоцитарный лимфогистиоцитоз – заболевание, обусловленное дефицитом негативной регуляции иммунного ответа, сопровождающееся неконтролируемой активацией цитотоксических Т-лимфоцитов и макрофагов, аккумуляцией их в пораженных органах и развитием системного воспалительного ответа.
1.2 Этиология и патогенез
Вторичный гемофагоцитарный синдром развивается вследствие нарушения регуляции иммунного ответа, развивающегося в контексте аутоиммунных, онкологических и инфекционных заболеваний. Независимо от пусковых механизмов, общим патологическим механизмом первичного и вторичного гемофагоцитарного синдрома является гиперпродукция провоспалительных цитокинов, активация моноцитов/макрофагов и мультиорганное воспалительное повреждение [1]
1.3 Эпидемиология
Данные о заболеваемости и распространенности ПГЛГ в России ограничены, экстраполяция международных данных дает заболеваемость 1 на 106 детского населения в год. Достоверных оценок заболеваемости и распространенности ВГЛГ нет.
1.4 Кодирование по МКБ-10
D76.1 – гемофагоцитарный лимфогистиоцитоз
D76.2 – гемофагоцитарный синдром, связанный с инфекцией
D76.3 – другие гистиоцитозные синдромы
1.5 Классификация
Гемофагоцитарный лимфогистиоцитоз отнесен к группе “H” в современной классификации гистиоцитозов. Выделяют первичные формы гемофагоцитарного лимфогистиоцитоза, обусловленные известным генетическим дефектом, и вторичные, не связанные с наследуемым генетическим дефектом. Полная классификация гемофагоцитарного лимфогистиоцитоза в соответствии с приведена ниже [2].
Первичный гемофагоцитарный лимфогистиоцитоз: наследственные заболевания, ведущие к развитию ГЛГ
ГЛГ, ассоциированный с дефектами цитотоксичности лимфоцитов
Синдром Грисселли типа (RAB27A)
Синдром Чедиак-Хигаши (LYST)
ГЛГ, ассоциированный с аномалиями активации инфламмасомы
ГЛГ, ассоциированный с наследственными болезнями, влияющими на воспаление
Лизинурия/интолерантность к белку (SLC7A7)
Семейные формы ГЛГ с неустановленным генетическим дефектом
Вторичный гемофагоцитарный лоимфогистиоцитоз
Ассоциированный с инфекцией
ГЛГ, ассоциированный с бактериальной инфекцией
ГЛГ, ассоциированный с грибковой инфекцией
ГЛГ, ассоциированный с паразитарной инфекцией
Ассоциированный со злокачественными новообразованиями
ГЛГ, ассоциированный с химиотерапией (не связанный с первичной презентацией опухоли)
Ассоциированный с ревматологическими заболеваниями
ГЛГ, ассоциированный с трансплантацией
ГЛГ, ассоциированный с иатрогенной активацией иммунной системы
ГЛГ, ассоциированный с иатрогенной иммуносупрессией
2. Диагностика
2.1 Жалобы и анамнез
Увеличение объёма живота
Ребенок раннего возраста
Беременность и роды без патологии
Смерть сиблингов со сходной клинической презентацией
Указания на Х-сцепленную патологию в семейном анамнезе
2.2 Физикальное обследование
Геморрагии на слизистых
2.3 Лабораторная диагностика
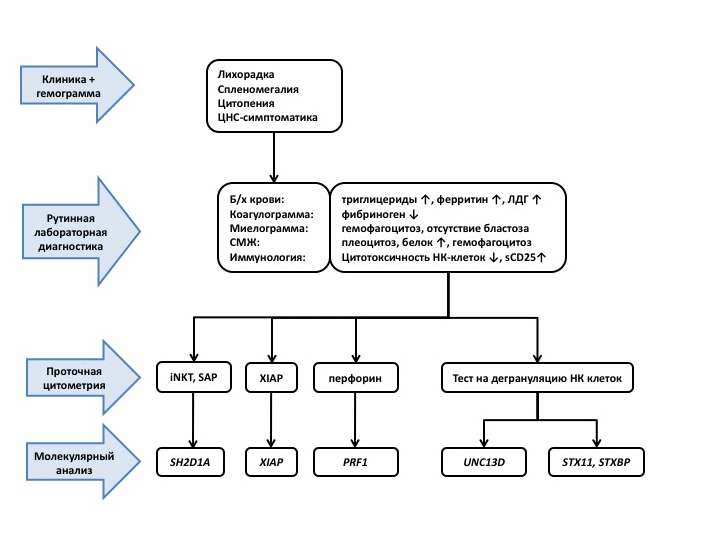
Пациентам с гемофагоцитарным лимфогистиоцитозом рекомендовано выполнение:
Автоматического анализа крови с лейкоцитарной формулой
Биохимического анализа крови
Исследования спинномозговой жидкости
Иммунофенотипирование лимфоцитов периферической крови
Определение экспрессии белков перфорин, SAP и XIAP в НК-клетках и Т-лимфоцитах
Исследования концентрации иммуноглобулинов сыворотки
Детекции вирусных геномов методом ПЦР в крови (цитомегаловирус, вирус Эпштейн-Барр, ВИЧ, герпес симплекс 1 и 2 типа, парвовирус В19)
Исследования концентрации растворимого sCD25;
Тканевого типирования пациента и потенциальных доноров
Микробиологического исследования крови (гемокультура)
Микробиологического исследования ликвора
Молекулярно-генетического исследования – прямое секвенирование генов PRF1, UNC13D, STX11, STXBP, SH2D1A, RAB27
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
2.4 Инструментальная диагностика
Пациентам с гемофагоцитарным лимфогистиоцитозом рекомендовано проведение:
2.4.1 МРТ головного мозга Т1, Т2, FLAIR, c контрастированием гадолинием
2.4.2 УЗИ брюшной полости
2.4.3 Рентгенографии грудной клетки
2.4.4 КТ легких
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
2.5 Иная диагностика
Пациентам с гемофагоцитарным лимфогистиоцитозом рекомендовано проведение:
2.5.1 Биопсии лимфатического узла с морфологическим и иммуногистохимическим исследованием
2.5.2 Биопсии кожи с морфологическим и иммуногистохимическим исследованием
2.5.3 Биопсии печени с морфологическим и иммуногистохимическим исследованием
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Диагностика ГЛГ включает два этапа: 1) установление диагноза ГЛГ и 2) верификация природы ГЛГ (первичный или вторичный).
На первом этапе диагноз ГЛГ устанавливается на основании набора диагностических критериев:
лихорадка > 38оС > 7 дней
спленомегалия > 3 см из-под реберной дуги
Снижение цитотоксичности НК?клеток (или )
Гемофагоцитоз (в костном мозге, ликворе, лимфатических узлах, ином субстрате)
Клинический диагноз ГЛГ устанавливается при выполнении 5 из 8 критериев и отсутствии морфологических признаков злокачественной опухоли в исследуемом субстрате. Диагностические критерии могут выявляться асинхронно.
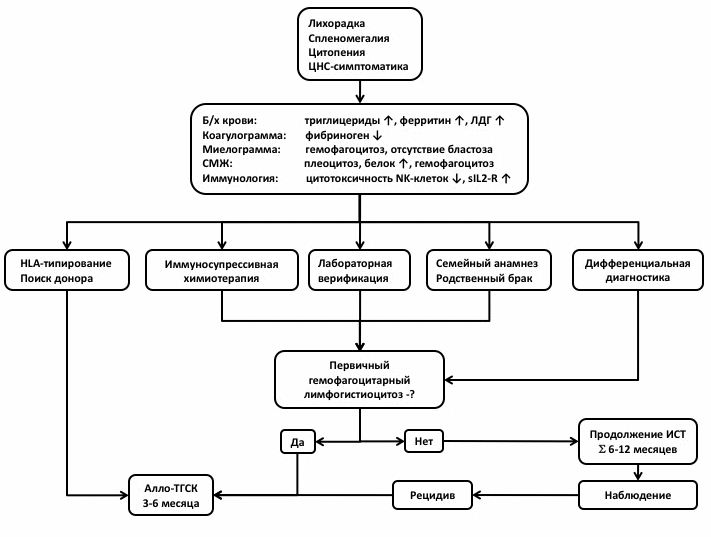
Второй этап – дифференциальный диагноз между первичными и вторичными формами ГЛГ. Диагноз ПГЛГ устанавливается при 1) выявлении биаллельной мутации в одном из известных генов ГЛГ; 2) при семейном анамнезе, подтверждающем наследственный характер заболевания; 3) при сохранении дефекта клеточной цитотоксичности НК клеток после остановки терапии в ремиссии заболевания. Диагноз ВГЛГ устанавливают при отсутствии признаков ПГЛГ и подтверждают установлением основного диагноза в соответствии с принципами диагностики соответствующей нозологии.
3. Лечение
3.1 Консервативное лечение
Цель консервативного лечения – подавление системного воспалительного ответа, восстановление функции органов и (при ПГЛГ) подготовка и выполнение трансплантации гемопоэтических стволовых клеток. ТГСК – единственный куративный метод лечения при ПГЛГ. Терапия ГЛГ осуществляется в соответствии со следующими принципами: 1) при установлении клинического диагноза ГЛГ назначается программная иммуносупрессивная химиотерапия (состав приведен ниже); 2) при верификации первичной формы ГЛГ пациенту показано выполнение трансплантации гемопоэтических стволовых клеток от аллогенного донора; 3) на всех этапах назначается многокомпонентная сопроводительная терапия, направленная на профилактику и лечение оппортунистических инфекций, замещение функции костного мозга (компонентная гемотерапия) и контроль осложнений иммуносупрессивной химиотерапии. Порядок назначения препаратов в программе иммуносупрессивной химиотерапии:
Пациентам с гемофагоцитарным лимфогистиоцитозом рекомендовано:
Фазу инициальной терапии рекомендовано проводить по схеме:
3.1.1 Этопозид в дозе 150 мг/м2 внутривенно капельно в дни 1,4,8,12,15,22,29,36,43,50,57
3.1.2 Дексаметазон в дозе 10 мг/м2 внутрь или внутривенно в дни 1-14, в дозе 5 мг/м2 в дни 15-28, в дозе 2,5 мг/м2 в дни 29-42, в дозе 1,25 мг/м2 в дни 43-56.
3.1.3 Циклоспорин А в стартовой дозе 5 мг/кг внутрь с дня 14 постоянно, целевая концентрация То-100-150 нг/мл.
3.1.4 Метотрексат (интратекально) в возрастной дозе (см. комментарий); вводится в дни 15,22,29,36 только при сохранении плеоцитоза или прогрессии неврологической симптоматики после двух недель системной терапии.
3.1.5 Преднизолон (интратекально) в возрастной дозе (см. комментарий); вводится в дни 15,22,29,36 только при сохранении плеоцитоза или прогрессии неврологической симптоматики после двух недель системной терапии.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
фазу поддерживающей терапии рекомендовано проводить по схеме:
3.1.6 Этопозид в дозе 150 мг/м2 внутривенно капельно 1 раз в две недели в альтернирующем режиме с дексаметазоном
3.1.7 Дексаметазон в дозе 10 мг/м2 внутрь или внутривенно в течение трех дней с интервалом в две недели в альтернирующем режиме с этопозидом
3.1.8 Циклоспорин А в стартовой дозе 5 мг/кг внутрь с дня 14 постоянно, целевая концентрация То-100-150 нг/мл.
терапия второй линии
3.1.9 Антитимоцитарный глобулин (кроличий) в курсовой дозе 25 мг/кг
3.1.10 Метилпреднизолон в дозе 5 мг/кг/сутки в течение 5 дней
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарий: Возрастная доза метотрексата для интратекального введения: 3 лет – 12 мг; Возрастная доза преднизолона для интратекального введения: 3 лет – 10 мг. При ПГЛГ поддерживающая терапия продолжается до выполнения ТГСК.
3.3 Хирургическое лечение
Хирургическое пособие не применяется в терапии ГЛГ
3.4 Иное лечение
Сопроводительная антимикробная и трансфузионная терапия проводятся в соответствии с действующими клиническими рекомендациями
4. Реабилитация
Реабилитация и диспансерное наблюдение пациентов с ПГЛГ осуществляются в соответствии с принципами, принятыми для реципиентов аллогенной трансплантации гемопоэтических стволовых клеток.
5. Профилактика и диспансерное наблюдение
Пациентам с гемофагоцитарным лимфогистиоцитозом рекомендовано:
5.1 Пренатальная диагностика и репродуктивное планирование, включая прерывание беременности по медицинским показаниям, на основании установления диагноза у плода
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
5.2 Выполнение ТГСК у пациентов с верифицированным генетическим диагнозом ПГЛГ до клинической манифестации заболевания
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
6. Дополнительная информация, влияющая на течение и исход заболевания
6.1 Выбор донора для выполнения ТГСК от аллогенного донора (в порядке приоритета)
полностью совместимый сиблинг (включая пуповинную кровь)
полностью совместимый неродственный донор
частично совместимый (гаплоидентичный) родственный донор
неродственная пуповинная кровь
6.2 Срок выполнения ТГСК
ТГСК при ПГЛГ должна быть выполнена в наиболее ранний срок, до 6 месяцев от манифестации заболевания
поиск неродственного донора должен быть инициирован в момент верификации генетической природы ПГЛГ
При выполнении трансплантации от совместимого сиблинга необходимо исключить ПГЛГ у донора на основании генетического или, при неустановленном генетическом дефекте, функционального тестирования.
Критерии оценки качества медицинской помощи
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнено определение концентрации ферритина, фибриногена, триглицеридов при подозрении на ГЛГ
Выполнена пункция костного мозга с подсчетом миелограммы при подозрении на ГЛГ
Выполнено молекулярно-генетическое исследование при установлении клинического диагноза ГЛГ
Проведена иммуносупрессивная химиотерапия (с началом терапии не позднее 24 часов от установления диагноза ГЛГ)
Направление документов пациента в центр трансплантации костного мозга в течение 7 дней от верификации первичной формы ГЛГ
Список литературы
Приложение А1. Состав рабочей группы
Конфликт интересов отсутствует
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
Педиатрия 31.08.19
Таблица П1 – Уровни достоверности доказательств
Уровень достоверности
Источник доказательств
Проспективные рандомизированные контролируемые исследования
Достаточное количество исследований с достаточной мощностью, с участием большого количества пациентов и получением большого количества данных
Как минимум одно хорошо организованное рандомизированное контролируемое исследование
Репрезентативная выборка пациентов
II (2)
Проспективные с рандомизацией или без исследования с ограниченным количеством данных
Несколько исследований с небольшим количеством пациентов
Хорошо организованное проспективное исследование когорты
Мета-анализы ограничены, но проведены на хорошем уровне
Результаты не презентативны в отношении целевой популяции
Хорошо организованные исследования «случай-контроль»
III (3)
Нерандомизированные контролируемые исследования
Исследования с недостаточным контролем
Рандомизированные клинические исследования с как минимум 1 значительной или как минимум 3 незначительными методологическими ошибками
Ретроспективные или наблюдательные исследования
Серия клинических наблюдений
Противоречивые данные, не позволяющие сформировать окончательную рекомендацию
IV (4)
Мнение эксперта/данные из отчета экспертной комиссии, экспериментально подтвержденные и теоретически обоснованные
Таблица П2 – Уровни убедительности рекомендаций
Уровень убедительности
Описание
Расшифровка
Рекомендация основана на высоком уровне доказательности (как минимум 1 убедительная публикация I уровня доказательности, показывающая значительное превосходство пользы над риском)
Метод/терапия первой линии; либо в сочетании со стандартной методикой/терапией
Рекомендация основана на среднем уровне доказательности (как минимум 1 убедительная публикация II уровня доказательности, показывающая значительное превосходство пользы над риском)
Метод/терапия второй линии; либо при отказе, противопоказании, или неэффективности стандартной методики/терапии. Рекомендуется мониторирование побочных явлений
Рекомендация основана на слабом уровне доказательности (но как минимум 1 убедительная публикация III уровня доказательности, показывающая значительное превосходство пользы над риском) или
нет убедительных данных ни о пользе, ни о риске)
Нет возражений против данного метода/терапии или нет возражений против продолжения данного метода/терапии
Рекомендовано при отказе, противопоказании, или неэффективности стандартной методики/терапии, при условии отсутствия побочных эффектов
Отсутствие убедительных публикаций I, II или III уровня доказательности, показывающих значительное превосходство пользы над риском, либо убедительные публикации I, II или III уровня доказательности, показывающие значительное превосходство риска над пользой
Порядок обновления клинических рекомендаций – пересмотр 1 раз в год.
Приложение Б. Алгоритмы ведения пациента
Алгоритм клинической и лабораторной диагностики гемофагоцитарного лимфогистиоцитоза
Алгоритм ведения пациентов с гемофагоцитарным лимфогистиоцитозом
Приложение В. Информация для пациентов
Гемофагоцитарный лимфогистиоцитоз – редкое заболевание, причиной которого является нарушение в работе иммунной системы. В результате этого нарушения происходит избыточная активация и размножение некоторых видов лейкоцитов, которые в результате вызывают тяжелое повреждение органов. Наиболее часто нарушается работа костного мозга, печени, селезенки и головного мозга.
Основными проявлениями заболевания являются высокая температура, увеличение размеров печени и селезенки, изменения в анализах крови в виде снижения основных показателей – гемоглобина, лейкоцитов, тромбоцитов и свертываемости, а также нарушения сознания и поведения, обусловленные повреждением головного мозга.
Причиной заболевания может быть наследственный (генетический) дефект в работе иммунной системы, в этом случае говорят о первичном гемофагоцитарном лимфогистиоцитозе, или сбой, обусловленный другим тяжелым заболеванием, в этом случае говорят о вторичном гемофагоцитарном лимфогистиоцитозе. Наиболее часто вторичный гемофагоцитарный лимфогистиоцитоз встречается при ревматических заболеваниях, опухолях и инфекциях, вызванных вирусами семейства герпес-вирусов.
Для установления диагноза необходимо выполнение большого количества исследований крови, а также пункции костного мозга и спинномозговой жидкости. При подозрении на гемофагоцитарный лимфогистиоцитоз обследование должно быть проведено быстро, в течении нескольких дней. Для подтверждения диагноза наследственной формы гемофагоцитарного лимфогистиоцитоза необходимо выполнение молекулярно-генетического исследования.
Гемофагоцитарный лимфогистиоцитоз – тяжелое заболевание, которое, при отсутствии лечения, приводит к смерти пациента.
Лечение гемофагоцитарного лимфогистиоцитоза состоит из двух этапов. На первом этапе назначают химиотерапию, подавляющую функцию иммунной системы. Эта терапия состоит из трех основных препаратов: этопозид, дексаметазон и циклоспорин А. Некоторым пациентам для контроля поражения головного мозга необходимо введение химиопрепаратов в спинномозговой канал. Целью иммуносупрессивной терапии является установление контроля над активацией иммунной системы и нормализация работы пораженных органов. Интенсивная фаза лечения длится два месяци и, как правило, требует пребывания в стационаре. Для лечения необходимо установить центральный венозный катетер, через который вводят лекарства и делают забор крови на исследование.
Для пациентов с первичным гемофагоцитарным лимфогистиоцитозом вторым этапом лечения является трансплантация гемопоэтических стволовых клеток. Трансплантация является необходимым этапом терапии, без которого излечение пациента с гемофагоцитарным лимфогистиоцитозом невозможно. Трансплантация гемопоэтических стволовых клеток (костного мозга) – сложная медицинская процедура, состоящая из нескольких этапов. Трансплантацию проводят в специализированном отделении. Очено важно выполнить трансплантацию вовремя, через 2-6 месяцев от начала иммуносупрессивной терапии. Для того, чтобы выполнение трансплантации стало возможным, вскоре после установления диагноза необходимо начать поиск донора. Донором может быть полностью или частично совместимый родственник (брат, сестра, мать, отец) или полностью совместимый неродственный донор. Выбор донора зависит от множества дополнительных показателей и осуществляется в центре трансплантации.
.jpg)
.jpg)