Гапалонихия ногтей что это
Гапалонихия: как лечить тонкие и ломкие ногти?
Содержание
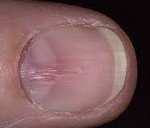
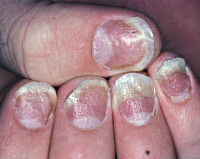
Гапалонихия – разновидность дистрофических изменений ногтевой пластины, а именно размягчение, истончение, ломкость. Развивается такое отклонение из-за внутренних проблем со здоровьем или агрессивного внешнего влияния. В зависимости от причины гапалонихия ногтей бывает истинная или приобретенная. Иногда эта особенность строения ногтей передается по наследству.
При этом виде дистрофии ногти выглядят не очень эстетично. Возникают сложности с уходом за ними, возможности декорирования ограничены. Из-за повышенной ломкости ногти трудно отрастить до желаемой длины. Нельзя наносить на них покрытие гель-лаком, обычный лак будет держаться с трудом. Прежде чем узнать, что можно сделать, разберемся с причинами.
Что вызывает истончение ногтей?
Ногтевая пластина формируется в матриксе. Часть его, которая выходит из-под нижнего ногтевого валика, называется лункой. Остальное находится под кожей. Толщина, мягкость ногтевой пластины, которую мы видим, зависит от состояния матрикса. Его ткань пронизана капиллярами, через которые клетки будущей ногтевой пластины снабжаются кислородом, питательными веществами. Если в этой зоне происходят какие-либо нарушения, то это отражается на том, какой вырастет ноготь: тонкий с бороздками, трещинами, пятнами или другими отклонениями.
К размягчению и истончению ногтей приводит недостаток витаминов A, группы B, железа, кальция, серы, кремния.
Приобретенная гапалонихия ногтей возникает из-за травм ростковой зоны ногтя: ударов, защемления пальца, ушибов тяжелыми предметами.
На структуру ногтевой пластины плохо влияют дешевые гигиенические средства, постоянный контакт с бытовой химией или химическими реагентами. Если вы работаете с кислотами, щелочами, растворителями, лаками, защищайте руки перчатками.
К развитию гапалонихии часто приводят болезни внутренних органов, нарушения усвоения пищи. Причем страдать при этом будут еще волосы и кожа.
Причиной таких дистрофических изменений может стать неправильный уход за ногтями, использование некачественных лаков, накладных ногтей, повреждение основания ногтя при самостоятельном выполнении маникюра. А также маникюр или педикюр, выполненный неопытным специалистом с несоблюдением осторожности, правил безопасности и стерильности.
Как проявляется болезнь?
При гапалонихии ногтевая пластина довольно тонкая, рыхлая, ломкая, без сопротивления загибается, расщепляется. Вверху у свободного края может отделяться от ногтевого ложа. Поверхность ногтя очень чувствительна, прикосновения к ней вызывают неприятные ощущения. При истончении защитные функции пластины снижаются, а расстояние до нервных окончаний, которыми пронизано ногтевое ложе, сокращается.
Если истончение ногтя вызвано сужением периферических сосудов, обеспечивающих приток крови к конечностям, то изменения будут затрагивать кожу кистей, стоп. Она будет сухой, отечной, изменит цвет, потеряет эластичность. Так часто выглядят руки и ноги у людей, страдающих сахарным диабетом с сопутствующими осложнениями в виде нарушений микроциркуляции.
Как лечить гапалонихию?
Что делать при истончении ногтей? В первую очередь установить причину, почему так произошло. Без устранения провоцирующего фактора лечение будет временным и, скорее всего, не даст результатов. Чтобы выяснить причину, обратитесь к подологу. Если вы знаете, что недавно травмировали ноготь или работали с агрессивными веществами, сообщите ему об этом. Если вы сами не догадываетесь, с чем связаны такие изменения, нужно пройти обследование у профильных врачей, сдать анализы.
Истончение ногтя в результате травмы не требует специфического лечения. Со временем ноготь сам отрастет и восстановится. Главное, обеспечить правильный уход за поврежденной зоной, чтобы не допустить инфицирования грибком или патогенными бактериями.
Важно посмотреть на свое питание. Если оно однообразное, то причина в недостатке витаминов, минералов. Тогда стоит пересмотреть рацион, по назначению врача пропить витаминно-минеральный комплекс.
Если причина нарушений в хронических патологиях, необходимо строго контролировать их течение, принимать прописанные врачом препараты, выполнять все рекомендации. Коррекция лечения основной болезни позволит восстановить здоровье ногтей.
Многие, кто сталкивается с такой проблемой, думают, что гапалонихия или размягчение ногтей является инфекционным заболеванием. Так ли это? Нет, это не имеет отношения к инфекциям. Но инфекция часто присоединяется как вторичное осложнение.
Если причина нарушения в неправильном уходе, подолог проанализирует ваши действия. Скажет, что вы делаете правильно, а что нет. Посоветует, как избежать ошибок, чтобы в будущем ситуация не повторилась. Порекомендует лечебные средства для скорейшего восстановления, укрепления поврежденного ногтя.
При тонких, рыхлых ногтях маникюр и педикюр требует осторожности, аккуратности, строгого соблюдения стерильности. Пока пластина не восстановится, лучше доверить эти процедуры профессионалам.
Ониходистрофия
Ониходистрофия – изменение структуры, формы, цвета ногтей вследствие аномально протекающих трофических процессов, врождённых или приобретённых. Визуально патология проявляется помутнением, истончением ногтевых пластинок, признаками поперечного или продольного расслоения, шероховатостью, шелушением, появлением борозд и точечных вдавлений, частичным или полным разрушением ногтя. Диагностируют ониходистрофию на основании клинической картины, микроскопии соскобов с очага поражения. Для раннего выявления патологии используют исследование сыворотки крови на активность щелочной фосфатазы. Лечение длительное, основа – витаминно-минеральные комплексы, массаж, физиотерапия.
Общие сведения
Ониходистрофия – совокупность патологических изменений ногтей, обусловленных нарушениями трофики ногтевого аппарата. Заболевание не имеет возрастных, сезонных, гендерных, расовых особенностей, неэндемично. Ониходистрофия может являться симптомом соматической патологии или диагностироваться как самостоятельный патологический процесс. Большой проблемой в диагностике ониходистрофии является её сходство с проявлениями онихомикоза. Неоднозначность диагностики влечёт за собой проблемы в лечении. Из-за присутствия в соскобах из очага поражения дополнительных биологических включений (условно-патогенных микробов, грибов-контаминантов) участились случаи диагностических ошибок, некорректного назначения антимикотических средств, что ведёт к развитию осложнений, нарушает качество жизни пациентов. Актуальность проблемы диктуется тем, что ониходистрофии могут быть первыми проявлениями серьезной системной патологии.
Причины ониходистрофии
Ноготь – это роговая пластинка, химический состав которой индивидуален и генетически запрограммирован, что определяет разные проявления ониходистрофии, возникающие при одних и тех же условиях. Воспроизводство роговых клеток, иннервацию, кровоснабжение обеспечивает эпидермальный матрикс ногтевого ложа, на котором расположен ноготь. Суть патологических проявлений ониходистрофии связана с качеством сцепления ногтевой пластинки и ногтевого ложа.
Триггерами ониходистрофии могут явиться врождённые аномалии, дерматозы, болезни внутренних органов, интоксикации, авитаминозы, недостаток минералов в организме, травмы различного генеза, стресс, опухоли. В основе патологии лежит разбалансировка саморегулирующегося клеточного метаболизма, которая в сочетании с внеклеточными нарушениями трофики через несколько стадий структурных изменений в тканях приводит к ониходистрофии. Степень выраженности трофических изменений на каждой стадии определяет клинику заболевания.
Стадия инфильтрации характеризуется накоплением продуктов обмена из крови и лимфы в клетке или межклеточном веществе, деформацией ногтевой пластины. Декомпозиция приводит к распаду ультраструктур клеток и межклеточного вещества, изменению обменных процессов в роговой ткани, расслоению ногтя. Патологический синтез белков нарушает процесс кератинизации, деформируя ноготь. Стадия трансформации приводит к инверсии веществ, необходимых для нормального роста и развития ногтя: вместо белков, жиров и углеводов синтезируется что-то одно, теряется связь ногтя с ногтевым ложем, меняется его окраска. Так возникает и развивается ногтевая дистрофия.
Классификация ониходистрофии
Всеобъемлющей общепризнанной классификации в современной дерматологии не существует. На наш взгляд, наиболее удобным является деление ониходистрофий по причинам их возникновения с акцентом на специфику клинических проявлений. Различают врождённые ониходистрофии, как следствие генных мутаций и передачи наследственной предрасположенности, и приобретённые ониходистрофии – гетерогенный результат нарушения трофики. Врождённые ониходистрофии клинически проявляются следующими видами:
1. Онихомадезисом – проявляется в виде быстрого отделения ногтя от ложа с дистального края, чаще всего, как следствие травмы или воспаления; наследуется генетическая предрасположенность к патологии.
2. Койлонихией – наследственной предрасположенностью к спонтанно возникающему овальному углублению в центре ногтевой пластинки.
3. Анонихией – врождённым отсутствием ногтевой пластинки, передающимся из поколения в поколение.
4. Платонихией – врождённой патологией в виде ровного, плоского ногтя.
5. Микронихией – врождёнными короткими, маленькими ногтевыми пластинками на руках, реже – ногах.
6. Ногтями Гиппократа – наследственной аномалией с выпуклыми ногтевыми пластинками, «барабанными пальцами».
Приобретённые ониходистрофии могут являться самостоятельными нозологиями или составной частью симптомокомплекса соматических патологий, дерматозов, визуально проявляющихся в виде изменений ногтевых пластинок. К первой группе (изолированных заболеваний) относятся:
Симптомы и диагностика ониходистрофии
Клинические проявления ониходистрофии соответствуют её разновидностям. Однако есть общие клинически признаки заболевания, связанные с нарушением прочности, эластичности, цветовых оттенков ногтей. Прочность страдает из-за расстройства трофики. Визуально в толще роговых слоёв ногтей видна продольная, поперечная исчерченность, борозды, углубления. Пигментные нарушения, инфекции меняют телесный цвет ногтя на белесый или жёлтый. Трансформируются контуры ногтей, ногтевые пластины становятся чрезмерно выпуклыми или нетипично плоскими. Приоритетным симптомом является полная или частичная потеря связи ногтя с матрицей. Такие изменения могут сопровождаться явлениями местного воспаления или протекать бессимптомно. Субъективных ощущений не наблюдается за исключением случаев, когда ониходистрофия является симптомом соматической патологии.
Лечение ониходистрофии
Терапию проводят под наблюдением дерматолога. Если возможно, исключают причину, вызвавшую ониходистрофию, осуществляют этиотропную терапию. Лечение комплексное. Приоритет отдают минералам, витаминам, аминокислотам, являющимся необходимыми элементами для восстановления химического состава ногтя. Применяют препараты, улучшающие микроциркуляцию в тканях, ангиопротекторы, иммуностимулирующие, общеукрепляющие средства; лекарства, улучшающие эмоциональную сферу пациента. В тяжёлых случаях назначают кортикостероиды, ретиноиды, хинолины, цитостатики.
Местно применяют тёплые ванночки на травах, с морской солью, эфирными маслами, питательные и увлажняющие кремы. Эффективны парафиновые аппликации с натуральным воском, озокеритом, грязями. Хорошо зарекомендовали себя ионофонофорез с витаминами, УФО, ПУВА-терапия, диатермия, иглорефлексотерапия, массаж. Применяют кератолитические пластыри по назначению врача.
С целью предупреждения ониходистрофии необходимо правильно питаться (преобладание фруктово-овощной, белковой диеты, продуктов, содержащих желатин), исключить контакты с бытовой химией, лаками для ногтей. Показано санаторно-курортное лечение. Прогноз относительно благоприятный с учётом эстетической составляющей процесса, нарушающей качество жизни пациента.
Ониходистрофии
Заболевания и дефекты ногтевых пластинок встречаются часто и проявляются весьма разнообразно. От 30% до 50% всех онихопатий приходится на грибковую инфекцию, в остальных случаях это неинфекционные болезни ногтевого аппарата — ониходистрофии.
Заболевания и дефекты ногтевых пластинок встречаются часто и проявляются весьма разнообразно. От 30% до 50% всех онихопатий приходится на грибковую инфекцию, в остальных случаях это неинфекционные болезни ногтевого аппарата — ониходистрофии. Онихопатии могут быть самостоятельным заболеванием или частью симптомокомплекса различных дерматозов или соматических болезней. Кроме того, изменения формы, структуры и цвета ногтевых пластинок часто приводят к функциональным и психоэмоциональным проблемам и снижают качество жизни больных. Патологическое изменение ногтей может быть вызвано действием множества экзогенных и эндогенных факторов. Из внешних факторов следует выделить различные микроорганизмы (грибы, бактерии), химические агенты и механическое воздействие. Из эндогенных — нарушение кровоснабжения, нейрорегуляции, иммунологические и токсические факторы.
Ноготь представляет собой роговую пластинку, лежащую на эпителии концевых фаланг пальцев рук и ног. Наружная поверхность гладкая, а внутренняя имеет гребешки и борозды. Основное вещество — кератин. Прочность ногтей обусловлена взаиморасположением и сцеплением клеток, а также структурой кератиновых волокон, располагающихся между клетками параллельно поверхности пластинки. Количество цистеина в ногтях генетически запрограммировано, поэтому твердость и прочность ногтей часто передается по наследству. Ногтевая пластинка с трех сторон окружена ногтевыми валиками, а ее форма зависит от формы дистальной фаланги пальцев.
Ногтевое ложе включает в себя эпидермис и дерму. Эпидермис имеет гребенчатую поверхность, которая соответствует гребешкам и бороздкам ногтевой пластинки. Этот эпидермис называют гипонихием (состоит только из клеток базального и шиповатого слоя, способных к делению, благодаря чему ноготь растет в ширину).
Эпидермальные клетки проксимальной части гипонихия, располагающиеся под корнем ногтя, называют матриксом. Нижние клетки его пролиферируют, а верхние дифференцируются в роговое вещество. Таким образом, ноготь растет в длину, выталкиваясь из желобка и медленно скользя вдоль поверхности ногтевой фаланги к дистальной ее части. Эпидермис заднего ногтевого валика (эпонихий) плотно прикреплен к наружной поверхности ногтя. Он закрывает доступ к матриксу, защищая от внешнего воздействия, бактерий и грибов. В дерме ногтевого ложа много кровеносных сосудов и нервных окончаний.
Ноготь растет в течение всей жизни, постоянно обновляется и способен восстанавливать сам себя, за исключением ростковой зоны. Повреждение матрикса приводит к необратимым изменениям всего ногтевого аппарата. Средняя скорость роста составляет 0,1–0,12 мм в сутки. Замедляют рост ногтей чрезмерно строгая диета, недостаток витаминов и минералов, общесоматические заболевания, возраст.
При обследовании ногтей следует обращать внимание на цвет и прозрачность, толщину ногтевой пластинки, характер ее поверхности, прочность, целостность, связь с окружающими структурами.
Нормальный ноготь имеет розовый цвет из-за прозрачности ногтевой пластинки и обильного кровоснабжения ногтевого ложа. Дисхромии (изменение цвета ногтей) могут быть врожденные, наследственные и приобретенные.
Наиболее часто встречаются лейконихии — участки белого цвета в ногтях, образующиеся при дисфункции матрикса. Структура и конфигурация ногтевой пластинки при этом остается нормальной. Размеры и форма лейконихий бывают разные: точечные (после травмы или идиопатические), полосовидные (в результате трофических нарушений, инфекционных заболеваний) и тотальные (свидетельствуют о тяжелой соматической патологии). Примером могут служить ногти Терри, когда большая часть ногтя выглядит белесой, за исключением дистального отдела, имеющего вид красно-коричневого пояска. Встречается у пожилых людей и при таких тяжелых заболеваниях, как цирроз печени, застойная сердечная недостаточность и инсулинонезависимый сахарный диабет. Ногти Линдсея («половина на половину») являются наиболее постоянным индикатором хронической почечной недостаточности, регистрируются у 10% больных с этой патологией почек. Проксимальная часть ногтевых пластинок кистей (от 40 до 80% поверхности) имеет белую окраску, а дистальная часть — отчетливый коричневый цвет за счет отложения меланина.
Причинами меланонихии (гиперпигментации ногтей) могут быть травмы, опухоли, грибковые поражения и воздействие лекарственных средств (азотнокислое серебро, резорцин и фенолфталеин, зиновудин и др.).
Величина и толщина ногтевой пластины значительно варьируют от возраста, пола, анатомических особенностей и профессии. Увеличение ногтя в длину является физиологическим процессом и легко корригируется. Маленькие короткие ногти (микронихия) на пальцах кистей и стоп часто являются врожденной аномалией или обусловлены такими заболеваниями, как системная склеродермия, трофоневрозы. Врожденное отсутствие ногтевых пластинок (анонихия) принадлежит к группе редких наследственных аномалий, а приобретенная анонихия встречается при травмах матрикса ногтя, при некоторых дерматозах, а также при органических заболеваниях нервной системы.
Средняя толщина свободного края ногтевой пластинки у мужчин составляет 0,384 мм, у женщин — 0,346 мм. Патологическое изменение толщины ногтя может быть следствием как утолщения собственно ногтевой пластинки, так и гипертрофии эпителия ногтевого ложа (подногтевой гиперкератоз). Онихогрифоз — удлинение, утолщение и искривление ногтей в виде птичьего когтя, особенно часто поражаются большие пальцы стопы. При этом ногти приобретают «каменистую» плотность, не позволяющую состригать их. Причиной патологического изменения чаще всего служит нарушение микроциркуляции.
Гапалонихия, или ломкие ногти, — аномально мягкие и тонкие, ломкие ногти, вследствие уменьшения объема матрицы. Причины очень разнообразные, это может быть врожденная предрасположенность, дефицит серы, витаминов А и В, Са, хронический артрит, гипотиреоз, периферические нейропатии и ангиопатии, истощение, контакт с химическими веществами, травмы матрицы и неправильный маникюр.
Нормальная ногтевая пластинка имеет слегка выпуклую форму, что предохраняет от удара мягкие ткани. Изменения формы ногтей встречаются довольно часто. Койлонихия — ложкообразная вогнутость ногтей. Может быть врожденной или приобретенной (при травмах, эндокринных, инфекционных заболеваниях) и характерна для железодефицитной анемии. Ногти Гиппократа и изменение пальцев в виде барабанных палочек характеризуются булавовидным утолщением ногтевых фаланг, усилением выпуклости ногтевых пластинок в средней части. Они наблюдаются при заболеваниях легких, а также при сердечно-сосудистой недостаточности. Пахионихия представляет собой башенноподобное утолщение роговой массы под непораженной ногтевой пластинкой. Ноготь меняет окраску, теряет прозрачность. Может являться проявлением врожденных заболеваний (ихтиоз, фолликулярный кератоз), псориаза, экземы. Платонихия — плоская, без выпуклости или вогнутости ногтевая пластинка. Чаще носит врожденный характер.
Поверхность здоровых ногтей всегда гладкая и блестящая. Иногда просматриваются борозды, направленные параллельно ногтю и ограничивающиеся с боков слегка возвышающимися гребешками. Не рассматриваются как патологическое явление, появляются еще в детстве, хорошо заметны у взрослых, и их можно обнаружить у каждого пожилого человека. Могут быть более выражены при заболеваниях желудочно-кишечного тракта. Причиной возникновения поперечной борозды (борозда Бо) может служить острое инфекционное заболевание, инфаркт миокарда, шок, высокая лихорадка, интоксикация, травма, тяжелое нервное потрясение. Точечная онихия, или наперстковидная дистрофия ногтей, часто встречается при дерматозах, особенно при псориазе, и системных заболеваниях. Каналообразная дистрофия ногтей проявляется образованием желобка или трещины с утолщенными краями, который проходит посредине ногтя во всю длину. Одной из причин ее возникновения может быть привычка постоянно теребить, тереть свои ногти. Шлифованные или полированные ногти являются признаком наличия у больного зуда.
Повышенная ломкость ногтевых пластин может проявляться продольным (онихорексис) или пластинчатым поперечным (онихошизис) расщеплением. Часто обусловлена такими экзогенными факторами, как контакт с химическими средствами, работа во влажной среде, неправильный маникюр и др., а также встречается при дефиците витаминов А и В2, недостатке питания, дерматозах, эндокринопатиях, заболеваниях печени и желчевыводящих путей.
Здоровый ноготь плотно прилегает к ногтевому ложу. Частичное или полное отслоение называется онихолизис. Различают следующие виды онихолизиса: травматический онихолизис; онихолизис прикожных болезнях; онихолизис при системных заболеваниях (сифилис, при болезнях сердечно-сосудистой системы, нервной или пищеварительной систем); онихолизис при эндокринных нарушениях; онихолизис при грибковых и бактериальных инфекциях (руброфития, эпидермофития, кандидоз, пиодермия). Онихомадезис — тотальное отслоение ногтевой пластинки, начинающееся с проксимального края ногтевого ложа, встречается при травмах, инфекционных болезнях (скарлатина), гнездной алопеции, эритродермии, фототоксических реакциях (тетрациклин) или синдроме Лайела, бурно протекающих паронихиях, вызванные грибами рода Сandida либо патогенными бактериями (стрептостафилококковой флоры).
Лечение ониходистрофий надо начинать с тщательного поиска причины их возникновения и ее устранения. Помимо этого назначают средства и методы, улучшающие микроциркуляцию в конечностях (ангиопротекторы, физиотерапевтические процедуры, массаж). Рекомендованы витаминно-микроэлементные препараты, например такие как пивные дрожжи Эвисент с повышенным содержанием серы. Это натуральный витаминно-минеральный комплекс, произведенный по уникальной технологии, сохраняющей максимальное количество витаминов группы В, Е, микро- и макроэлементов, полиненасыщенных жирных кислот.
Местная терапия ониходистрофий включает в себя достаточно широкий спектр как терапевтических, так и косметических препаратов. В случаях выраженной деформации, с эстетической целью, приходится прибегать к косметической коррекции ногтевых пластин.
Пациентам рекомендуют адекватный уход за ногтями и щадящий режим: необходимо избегать контакта с агрессивными жидкостями, поверхностно-активными средствами в быту и на производстве, использовать защитные перчатки.
В заключение хочется подчеркнуть, что лечение ониходистрофий должно учитывать индивидуальные особенности каждого больного, быть комплексным, по возможности корригирующим патогенетические предпосылки заболевания и длительным.
Литература
И. Б. Мерцалова, кандидат медицинских наук
Лечение дистрофии ногтей (ониходистрофии)
Как Вы узнаете из данной статьи, дистрофии ногтей – это очень разнородная группа патологий, требующих разных подходов к диагностике и лечению. Часто от появления симптомов до постановки правильного диагноза проходят годы или даже десятки лет. Специалисты нашей клиники имеют огромный опыт работы с ониходистрофиями и уже по фотографии могут быстро сориентировать Вас, в каком направлении двигаться. Не поленитесь отправить нам фото вашей проблемы в Whatsapp (ссылка в баннере выше) и мы бесплатно вас проконсультируем. Не тратьте время и деньги на ненужные анализы и поиск специалистов!
Дистрофия ногтей – диагностика, лечение, профилактика, уход
Ониходистрофии (дистрофии ногтей) — это трофические нарушения (т.е. нарушения питания), происходящие в ногтевом аппарате под воздействием внешних или внутренних факторов. Деформация ногтевых пластин часто является проявлением болезней внутренних органов, что может иметь важное значение при постановке общего диагноза. Также дистрофии ногтей могут быть как самостоятельными заболеваниями, так и проявлениями кожной патологии. По некоторым изменениям ногтя можно заподозрить многие серьезные болезни, а назначив дополнительное обследование, выявить эти заболевания на ранней стадии их развития. Изменения ногтевых пластин возникают в первую очередь вследствие трофических расстройств различного генеза. На долю ониходистрофии приходится приблизительно 50% патологии ногтей, остальные 50% — на грибковую патологию.
Причины развития дистрофии ногтей
Прежде чем перейти к разбору видов, симптомов, лечения и профилактики ониходистрофий, необходимо поближе познакомиться со строением ногтей.
Ногтевой аппарат состоит из:
Ногтевая пластина представляет собой плотную роговую структуру, состоящую из белка кератина, липидов, минеральных веществ и воды. В конечном итоге ногтевая пластина является продуктом онихогенеза («продукции ногтя»), который происходит в матриксе и ногтевом ложе. Специфические клетки, которые находятся в матриксе и ногтевом ложе, постоянно делятся на материнскую и дочернюю, которая, отделяясь, собственно и превращается в ногтевую пластину, пройдя ряд биохимических трансформаций. Называются эти клетки онихобласты. Стоит отметить, что более крупные из данных клеток располагаются в зоне матрикса, а мелкие — в ногтевом ложе. За счет крупных клеток ноготь растет в длину, за счет мелких — в толщину. Деление клеток происходит постоянно в результате нейротрофических процессов, поэтому в ногтевом матриксе и ложе находится большое количество нервных волокон и кровеносных сосудов, которые питают онихобласты. Кожные валики непосредственно соприкасаются с ногтевой пластиной и часто участвуют в патологических процессах ногтевого аппарата. На заднем кожном валике располагается тонкая кожица — эпонихий (кутикула), который выполняет важную функцию в защите самых крупных онихобластов, поэтому травмы этой зоны нередко приводят к серьезным деформациям ногтевых пластин.
В отечественной классификации отражены факторы, обусловливающие развитие деструктивных изменений ногтевых пластин:
Клинические проявления ониходистрофии
1. Ногти Гиппократа
Форма поражения, при которой ногти несколько утолщены, деформированы, часто сочетается с пальцами в форме барабанных палочек. Впервые данный симптом описал Гиппократ в I веке до н. э. у больных с эмпиемой (нагноением) плевры. Клинически отмечается расширение концевых фаланг пальцев, они увеличиваются в размерах, становятся широкими, выпуклыми, округлыми, а ногти приобретают куполообразную форму или форму часового стекла, сохраняют блестящую поверхность и нормальную окраску, но нередко изменяется их упругость, они становятся более мягкими. Задний и боковые ногтевые валики обычно имеют синюшную, застойную окраску.
Ранее считалось, что пальцы в ;виде барабанных палочек — это характерный симптом туберкулеза кожи. Сегодня эта своеобразная дистрофия часто встречается при эмфиземе, бронхиальной астме, опухолевых процессах в легких, сердечно-сосудистой патологии. Наблюдается также у больных с лейкозами, язвенным колитом, при нервно-психических расстройствах, а также при венозном застое в конечностях. Считается, что в 10% случаев данная деформация является вариантом нормы и передается по наследству.
2. Онихолизис (onycholysis)
Часто встречающийся в практике вид дистрофии ногтей, который характеризуется нарушением связи ногтевой пластины с ногтевым ложем при сохранении целостности последнего. Речь идет, следовательно, не о растворении или расплавлении ногтя, а лишь о его неспособности прирастать к ногтевому ложу. Впервые данный вид дистрофии описал Геллер в 1910 г.
Отделение ногтевой пластины от ложа начинается со свободного дистального края и постепенно прогрессирует по направлению к проксимальному краю до области луночки ногтя. В большинстве случаев отделившаяся от ложа часть ногтя составляет не более половины протяжения всей ногтевой пластины, сравнительно редко отделяется весь ноготь. Отделившаяся от ногтевого ложа часть пластины обычно сохраняет нормальную консистенцию, гладкую поверхность, но приобретает беловато-сероватую окраску. Исключение составляют случаи онихолизиса грибковой и бактериальной этиологии, когда ногтевая пластина может деформироваться, ее поверхность становится неровной, изменяется окраска.
В зависимости от размера отделившейся части ногтя различают онихолизис частичный и тотальный. Онихолизис развивается при системных заболеваниях, эндокринных нарушениях, многих кожных болезнях, вследствие травм.
3. Койлонихия
Койлонихия (koilonychias; греч. koilos — полый ноготь) характеризуется образованием более или менее глубокого блюдцеобразного вдавления на поверхности ногтевой пластины. Ногтевая пластина при истинной койлонихии обычно остается гладкой, нормальной толщины, с постепенным формированием в центральной части блюдцеобразного, ложкообразного или чашеобразного углубления. Если поместить каплю воды в эту зону, то она не вытекает.
Койлонихия, как правило, развивается на ногтях кистей, наиболее часто на 2-м и 3-м пальцах и очень редко встречается на ногтях стоп. Чаще поражается несколько ногтевых пластин, но иногда в патологический процесс вовлекаются все ногти. Койлонихия может быть врожденной и приобретенной. Этот симптом наблюдается при железодефицитных анемиях, расстройствах периферического кровообращения типа синдрома Рейно, тяжелых инфекциях, длительном воздействии щелочей и кислот. Мы наблюдали койлонихию при ревматоидном артрите и неспецифическом язвенном колите.
4. Онихогрифоз
Резкое утолщение, гипертрофия искривленного ногтя. Онихогрифоз обычно поражает единичные ногтевые пластины, главным образом на больших пальцах стоп.
Изменения ногтя при онихогрифозе заключаются в резкой его гипертрофии, изменении текстуры, цвета, направления роста. Ноготь становится выпуклым, растет сначала вверх, затем начинает удлиняться за пределы верхушки пальца, искривляется, загибается наподобие птичьего клюва, отсюда и название. Иногда деформированный ноготь принимает форму рога или закручивается в виде спирали так, что длина в запущенных случаях может достигать 6–8 см и более. Поверхность ногтя обычно неровная, шероховатая, нередко бугристая, иногда может быть гладкой. Ногтевая пластина приобретает грязно-желтый, бурый, часто почти черный цвет; становится очень плотной, наподобие рога животных. Нередко при выраженном онихогрифозе наблюдаются пролежни мягких тканей.
В патогенезе онихогрифоза большая роль отводится различным механическим, физическим, химическим травмам, а также биологическим факторам. В подобных случаях речь идет о постоянном хроническом раздражении, на которое ногтевое ложе и матрица ногтя реагируют избыточным образованием быстро ороговевающих онихобластов.
Этот вид ониходистрофии значительно чаще встречается у лиц пожилого и ;старческого возраста. Определенное значение в формировании деформации пальца и онихогрифоза имеет плоскостопие. Нарушение кровообращения в конечностях в связи с обморожением пальцев также может приводить к онихогрифозу. Известно, что резкая гипертрофия и деформация ногтей, особенно пальцев стоп, по типу онихогрифоза нередко встречается при онихомикозах.
5. Склеронихия
Характеризуется особой твердостью ногтевой пластины. При этом речь идет о приобретенной ониходистрофии — своеобразном типе гипертрофии ногтей. Клиническая картина складывается из утолщения ногтевых пластин, полной потери эластичности и отделения ногтевой пластины от ложа по типу онихолизиса. При этом ногти приобретают желтоватый или коричневый цвет, луночка исчезает. Поперечная ось ногтя становится изогнутой, тогда как продольная — лишь слегка дугообразной. Рост ногтей резко замедлен, ногтевая кожица исчезает. Процесс начинается обычно на всех пальцах одновременно и длится от нескольких месяцев до многих лет с тенденцией к самоизлечению. Часто наблюдается у людей, длительно лечившихся по поводу онихомикоза стоп с применением различных кератолитиков [4].
6. Поперечная борозда ногтя (борозда Бо, борозда Бо-Рейля)
Поперечная, точнее дугообразная, борозда, пересекающая поверхность ногтевой пластины от одного бокового валика до другого — один из самых частых видов дистрофии ногтя. Поперечная борозда, иногда со слегка возвышающимся гребешком по заднему ее краю, появляется на поверхности ногтевой пластины после перенесенного воспаления или травмы заднего ногтевого валика либо после повреждения ногтевой кожицы при маникюре. Возникновение борозд связывают с экземой, псориазом, особенно если высыпания локализуются на тыльной поверхности кистей. Борозды Бо могут возникать через 1–2 нед. после перенесенных нервно-психических, инфекционных или системных заболеваний, при которых нарушаются функция и питание матрицы ногтя. В этот момент у онихобластов приостанавливается процесс деления, вследствие чего ногтевая пластина становится тоньше и на поверхности ногтя появляется вдавление в виде борозды. Описано появление борозды Бо у детей, перенесших корь, скарлатину и другие детские инфекции. При незначительной травме борозда Бо имеет большей частью поверхностный характер, но при тяжелом повреждении матрицы ногтя может быть глубокой, разделяя всю толщину ногтя на две половины. В таких случаях дистальная часть ногтевой пластины постепенно теряет связь с ногтевым ложем, тогда как проксимальная часть ногтя продолжает свой нормальный рост. Таким образом, по глубине борозды Бо можно судить о тяжести повреждения матрицы ногтя.
Если поражение матрицы повторяется с небольшими временными интервалами, то ;возникает несколько поперечных борозд, расположенных последовательно, одна за другой, в результате чего поверхность ногтевой пластины становится волнистой. Зная скорость роста ногтя (около 1–2 мм в месяц в зависимости от возраста), можно по расстоянию от ногтевого валика до линии Бо определить время перенесенной болезни.
7. Онихомадез
(onychomadesis; онихо + греч. madesis — облысение). Относительно редко встречающийся вид ониходистрофии, который характеризуется отделением от ложа всей ногтевой пластины не со свободного края, как при онихолизисе, а с проксимального отдела. В отличие от медленно прогрессирующего онихолизиса онихомадез развивается обычно в ;короткие сроки. Онихомадез ногтей кистей и стоп встречается на одном, нескольких и изредка — на всех пальцах. Отторгаются преимущественно ногти на больших пальцах.
Процесс отделения ногтевой пластины от матрикса зависит от характера заболевания и может протекать остро, с воспалительными явлениями, сопровождаясь болезненностью и видимой воспалительной реакцией, либо без субъективных ощущений. Онихомадез может возникнуть после сильной травмы ногтевой фаланги пальца. Описаны случаи сравнительно быстрого отторжения ногтя при бурно протекающей паронихии с онихией, вызванной грибами рода Сandida либо патогенными бактериями (стрептостафилококковой флоры). Онихомадез может наблюдаться при скарлатине (в период активного шелушения кожи кистей), ротавирусной инфекции, тяжелой форме гнездной алопеции, псориазе. В части случаев механизм онихомадеза остается невыясненным, хотя причина, как правило, связана с нарушением кровообращения и патологией матрицы ногтя. При восстановлении функции матрицы отрастает новая, здоровая ногтевая пластина.
8. Продольные борозды ногтя
Образование продольных борозд происходит при нарушениях периферического кровообращения, травматических повреждениях матрицы или ложа ногтя, нервных окончаний в области фаланг пальцев, а также при красном плоском лишае, псориазе, подагре, хроническом ревматоидном полиартрите и других хронических заболеваниях.
Борозды на ногтевых пластинах могут быть единичными, располагающимися преимущественно в центральной части пластины, или множественными, занимая всю поверхность ногтя. Описаны случаи образования двух борозд по боковым краям ногтя при артериальной гипертензии, коронарной недостаточности, заболеваниях спинного мозга; при этом центральная часть ногтевой пластины становится более широкой и несколько уплощенной с двумя узкими зонами по бокам. Продольные линии и борозды могут быть не сплошными, а состоять из нескольких составных частей, напоминая бусы из бисера, — симптом бисера. Мы наблюдали такие симптомы у больных циррозом печени и ВИЧ-инфекцией.
9. Линии Ми
Поперечные белые полоски, менее глубокие, чем линии Бо, но того же происхождения. Они наблюдаются у больных с различными формами полиморфного дермального ангиита, при узелковом периартериите, вибрационной болезни. Обычно полосы захватывают только часть ногтевой пластины и существуют недолго.
10. Срединная каналиформная дистрофия ногтей
Этот вид ониходистрофии имеет полиэтиологический характер и полиморфную клиническую картину. Чаще наблюдается глубокая каналообразная борозда шириной 4–5 мм в центральной части ногтевой пластины, берущая начало у корня ногтя, постепенно продвигающаяся к свободному краю и разделяющая его на две равные части. Для этой дистрофии характерен симптом елочки — от центральной трещины отходят под углом полоски, которые напоминают ветви елки. Встречается локализация борозды на боковых частях ногтевой пластины. Чаще поражаются ногтевые пластины первых пальцев кистей, реже — всех остальных. Описаны случаи развития этой патологии у членов одной семьи.
11. Онихорексис (onychorrhexis; онихо + греч. rhexis — ломка)
Расщепление ногтевой пластины в продольном направлении. На дне борозды ногтя, особенно глубокой, даже при незначительных и редко повторяющихся травмах легко образуется трещина. Вначале борозда расщепляется на свободном крае ногтя, затем трещина увеличивается в длину по направлению к матриксу ногтя. Онихорексис нередко сочетается с наперстковидной дистрофией, онихолизисом при экземе, псориазе и особенно отчетливо выражен при красном плоском лишае. К развитию онихорексиса также может приводить постоянный контакт с растворами щелочей, формальдегидом, слабыми кислотами и другими активными химическими веществами, высушивающими ногтевую пластину [2].
12. Онихошизис (onychoschizis; онихо + греч. schisis — расщепление)
Дистрофия ногтей в виде их расщепления в поперечном направлении, параллельно свободному краю ногтя. При этом ноготь растет нормально до свободного края, после чего начинает расщепляться (2–3 слоя и более), обламывается или продолжает расти в виде 2–3 очень тонких пластин, лежащих одна на другой. Воспалительные явления мягких тканей отсутствуют.
Наиболее часто поражаются ногти 2-го, 3-го и 4-го пальцев кистей. Если ногти коротко остричь, они приобретают нормальный вид, но отросший свободный их край вновь расслаивается.
В патогенезе онихошизиса основная роль принадлежит воздействию химических веществ, детергентов. Этот вид ониходистрофии возникает преимущественно у женщин, часто делающих маникюр с применением различных лаков и ацетона для их удаления.
13. Трахионихия (trachyonychia)
Своеобразная ониходистрофия, при которой ногтевая пластина становится тусклой, шероховатой, может шелушиться мелкими тонкими чешуйками. Трахионихия в редких случаях наблюдается у больных экземой, особенно при наличии большого количества точечных вдавлений на поверхности ногтей.
Нарушение пигментации ногтей
Изменение цвета ногтей варьирует от белого (лейконихия) и светло-желтого, оранжевого, коричневого до красного, синего, зеленого и черного. Лейконихия (leuconychia) — один из часто встречающихся типов дистрофических расстройств и нарушения пигментации ногтей, главным образом на руках, редко — на ногах. Этим термином обозначают наличие в толще ногтевой пластины участков белого цвета разной величины и формы.
Различают следующие клинические формы лейконихии:
На одной и той же ногтевой пластине могут быть одновременно и пятнистая (точечная), и полосовидная формы лейконихии. При точечной и полосовидной лейконихии пятна и полосы с ростом ногтя постепенно продвигаются к свободному краю и исчезают, почти не изменяясь в размерах. При тотальной и субтотальной лейконихии клиническая картина остается постоянной, стойкой. Тотальная лейконихия развивается большей частью в раннем детстве, при этом ногти утрачивают нормальную окраску, начиная с луночки. Все клинические формы лейконихии, кроме пятнистой, могут возникать после перенесенных тяжелых заболеваний, неврита, отравлений, в т. ч. мышьяком, а также после кори, скарлатины, дизентерии и др.
Линии Мюрке — это две белые полосы на ногте, параллельные луночке. Они хорошо видны на розовом фоне и не смещаются по мере роста ногтя. Линии Мюрке — признак гипоальбуминемии (низкого уровня белка крови); после нормализации уровня сывороточного альбумина они исчезают. Особенно часто они наблюдаются при нефротическом синдроме. Причина появления не известна.
Симптом Терри и двухцветный ноготь. Симптом Терри: проксимальные две трети ногтя имеют белый цвет, дистальная треть — розовый. Симптом встречается довольно редко, в основном при сердечной недостаточности и циррозе печени, сопровождающемся гипоальбуминемией. Двухцветный ноготь: розовая или коричневая дистальная половина резко отделена от молочно-белой проксимальной половины ногтя. Луночка не видна. Двухцветный ноготь находят у 10% больных с уремией. Выраженность симптома не зависит от тяжести почечной недостаточности. Некоторые специалисты считают оба симптома проявлением одной и той же патологии [7].
Гиперпигментации. Изменение окраски ногтей может быть обусловлено накоплением меланина, гемосидерина и других пигментов. Пигментированной может быть вся ногтевая пластина или ее часть (в виде продольных и поперечных пятен и полос). Окраска ногтей может изменяться вследствие разнообразных причин экзо- и эндогенного характера. Гиперпигментация ногтевой пластины встречается при первичной надпочечниковой недостаточности, гемохроматозе, лечении препаратами золота, отравлении мышьяком. Наиболее важные причины коричневой окраски ногтей у представителей белой расы — первичная надпочечниковая недостаточность и синдром Нельсона. У белых одиночная темная полоса обычно оказывается пигментным невусом, а если полоса захватывает задний ногтевой валик, можно заподозрить меланому. При подногтевой меланоме возможна черно-коричневая окраска заднего и боковых ногтевых валиков, матрикса, всего ногтевого ложа и ногтевой пластины. Луночка при этом не видна. Ноготь постепенно разрушается.
Синдром желтых ногтей. Синдром включает триаду признаков: дистрофия и желтая окраска ногтей; патология лимфатической системы (аплазия, лимфангиэктазия, лимфедема, лимфангиит) и какое-либо заболевание внутренних органов (чаще органов дыхания, злокачественные новообразования) [7].
Пигментация ногтей в результате воздействия лекарственных средств встречается достаточно часто. Тетрациклиновые антибиотики могут вызывать коричневатую окраску и онихолизис ногтевых пластин на ;руках. Препараты фенолфталеина при длительном применении могут обусловить появление голубоватых или синих полос на ногтевом ложе и темно-синей пигментации в области луночек ногтей. Препараты серебра вызывают аргирию — голубовато-серую окраску ногтевого ложа. Резорцин при наружном применении может вызвать желтую, оранжевую или оранжево-красную окраску ногтей. Иногда стойкая окраска ногтей возникает после использования некачественных лаков (рис. 8).
Продольные подногтевые кровоизлияния. Множественные кровоизлияния в виде коричневых или красных тонких полосок чаще всего возникают после травмы и локализуются в дистальном отделе ногтевого ложа. Другая причина — инфекционный эндокардит, в этом случае обычно поражен центр ногтевого ложа.
Терапия ониходистрофий
Лечение ониходистрофий вызывает массу сложностей по ряду причин. Во-первых, не всегда удается найти причину заболевания, во-вторых, ногтевые пластины отрастают медленно и лечение, как правило, очень длительное, что существенно снижает приверженность лечению и выполнение рекомендаций пациентом. Многие пациенты бросают лечение на ранних этапах, не дождавшись эффекта. Очень важно осознать и принять неизбежность длительного лечения, поскольку ногти на руках отрастают полностью в среднем за 6 мес., на ногах — за 9. Лечение ногтевых пластин, как и кожи, проводится по стандартной схеме:
В общем режиме рекомендовано ограничить контакт с моющими средствами, щелочами, кислотами, лаками и средствами для снятия лака. При частом контакте с водой и детергентами обязательно использование резиновых перчаток с хлопчатобумажной основой. В ходе консультации врач дает разъяснительные рекомендации по правильной обработке ногтевых пластин и кутикулы. В диете приветствуются свежие овощи и фрукты, белковые продукты растительного и животного происхождения, отварное мясо, рыба, орехи. Полезен прием продуктов, содержащих желатин, — желе, заливная рыба и т. д.
Общая терапия играет важнейшую роль в лечении патологии ногтей, поскольку все биологические процессы, питание и размножение онихобластов проходят под ногтевой пластиной в матриксе и ногтевом ложе. Основная задача терапии — воздействовать именно на эти зоны, на патологические процессы, которые в них происходят. Наружные препараты очень плохо проникают сквозь ногтевую пластину и не достигают, как правило, ростковой зоны. При общей терапии ониходистрофий используются препараты разных фармакологических групп. В зависимости от причин это могут быть сосудистые/антигистаминные препараты. При тяжелых видах дистрофий могут назначаться препараты хинолинового ряда, системные кортикостероиды, ароматические ретиноиды и даже цитостатики.
Но базовой терапией всех ониходистрофий являются так называемые «ускорители роста ногтевых пластин» — комбинированные витаминно-минеральные комплексы, которые заставляют онихобласты делиться с большей интенсивностью. Комплекс витаминов группы B улучшает кровоснабжение в ногтевом ложе, тем самым улучшается трофика онихобластов. Биотин — биологический источник серы в организме, участвует в синтезе коллагена и вместе с L-цистином укрепляет ногтевую пластину. Минеральный комплекс, содержащий железо, селен, магний и другие элементы, улучшает косметический вид ногтевых пластин. О мега-3 полиненасыщенные жирные кислоты увлажняют кожу изнутри и обеспечивают оптимальный уровень увлажнения и защиты. Ликопен и лютеин, обладая антиоксидантными свойствами, препятствуют преждевременному фотостарению.
В наружной терапии ониходистрофий используются питательные мази и масла. Мази, как правило, наносятся на кожу заднего кожного валика, возможно нанесение под окклюзию. Масла втираются в ногтевую пластину. Следует помнить, что измененный вследствие дистрофического процесса ноготь является хорошей средой для развития бактериальной или грибковой флоры. Поэтому часто в комплексе наружной терапии используются антибактериальные и противогрибковые растворы. При воспалительных процессах, тяжело протекающих видах ониходистрофий (псориаз ногтей, онихорексис) наружно назначаются кортикостероидные мази. Широко в терапии ониходистрофии применяется и физиотерапия: УФО, ПУВА-терапия, электрофорез, иглорефлексотерапия.
Важно отметить, что трофические нарушения ногтевого аппарата требуют более углубленного исследования с применением новых методов — дерматоскопии, конфокальной микроскопии, ангиографии и других. Это будет способствовать более точной диагностике, позволит на более ранних стадиях идентифицировать причину трофического нарушения. Лечение ониходистрофии очень разнится в зависимости от вида и причины, ее вызвавшей. В некоторых случаях можно ограничиться назначением только витаминно-минеральных комплексов, в других же приходится использовать препараты, у которых имеется масса побочных действий. Очень важно выявлять на ранних стадиях те виды дистрофий, которые сочетаются с патологией внутренних органов и проводить лечение в тандеме со смежными специалистами.
В нашей клинике накоплен огромный опыт лечения данной группы патологии. Обращайтесь, мы будем рады помочь Вам. Записаться в клинику на прием к врачу очно или онлайн можно по телефону +7 (495) 120-67-80