Гамартома селезенки что это такое
Ультразвуковая диагностика гамартомы селезенки
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
К очаговым образованиям селезенки традиционно относят злокачественные и доброкачественные опухоли, истинные, ложные и паразитарные кисты, а также абсцессы. Эти заболевания встречаются достаточно редко и составляют от 0,5 до 2% всех ее поражений 1. L. Morgenstern даже назвал очаговые изменения селезенки казуистикой [4].
По данным 72 237 аутопсий, выполненных в медицинском центре университета в Южной Калифорнии за период с 1950 по 1974 г., было выявлено 32 случая (1:2257) образований селезенки [5]. На основании анализа более чем 42 000 аутопсий L. Morgenstern пришел к выводу, что частота образований селезенки составляет 0,07% [4], а, по мнению N. Borner, частота очаговых образований селезенки достигает 3,2-4,2% на 100 000 населения [6].
S. Natsugoe и соавт. привели данные W.L. Bostick (1945), который на основании аутопсий и интраоперационных ревизий (более 8000 наблюдений) выявил, что доброкачественные опухоли селезенки встречаются у 0,007% населения [7].
Обращает на себя внимание частота диагностических ошибок, которая даже при использовании современных методов диагностики достигает 75-80% [8]. Правильный диагноз нередко устанавливается только во время операции с использованием срочного морфологического исследования. Ошибки диагностики во многом связаны с недостаточным знанием практическими врачами особенностей обследования подобных больных. В работах, основанных на единичных наблюдениях, нет достаточного описания признаков, характерных для соответствующих патологических образований селезенки, которые выявляются современными методами исследования.
Впервые данная «доброкачественная опухоль» была описана в 1861 г. Rokitansky под названием «спленома» [13]. Публикуемые сообщения посвящены единичным наблюдениям, считается, что к началу нашего столетия описано не более 150 клинических случаев подобного поражения селезенки [14].
Гамартома образуется в результате нарушения морфогенеза и гистологически представлена пролиферирующими фиброзно-мышечными элементами в сочетании с эпителиальными включениями с частичной метаплазией без признаков атипии [15, 16]. Выделяют два подтипа гамартом: образования белой пульпы, состоящие из абберантной лимфоидной ткани, и образования красной пульпы, состоящие из аббератных комплексов синусов [10]. Однако большинство гамартом содержат оба типа элементов. При гистологическом исследовании определяеться отсутствие атипичных фигур митозов и клеток Reed-Sternberg. Важно отметить, что компрессия окружающей селезеночной паренхимы, а не ее инвазия позволяет дифференцировать гамартому от лимфомы селезенки [10].
При ультразвуковом исследовании гамартома выглядит как солидное гомогенное образование с четкими контурами, реже отмечаются кистозная деформация и кальцификация. При дуплексном сканировании имеет место повышенная васкуляризация [19, 20].
При лучевом исследовании гамартому следует дифференцировать с лимфомой, метастатическим поражением, воспалительной миофибробластической опухолью, распространенной грибковой и микобактериальной инфекцией, саркоидозом и сосудистыми опухолями селезенки, такими как гемангиома, «прибрежноклеточная» ангиома (littoral cell angioma), лимфангиома, гемангиоэндотелиома, склерозирующие ангиоматозные узлы и ангиосаркома [4, 19].
Макроскопически патологический очаг выглядит в виде четко отграниченного узла более темного цвета, выбухающего над поверхностью органа, отмечается компрессия окружающей ткани селезенки без ее инфильтрации [14]. В отличие от лимфомы гамартома селезенки красного цвета, часто с геморрагическими проявлениями [21]. Обычно это единичный очаг, который редко может содержать кальцинаты [22], однако описаны наблюдения нескольких патологических узлов в селезенке [14].
При гистологическом исследовании обращают на себя внимание отсутствие фолликулов и дендритических клеток, слабо развитые фиброзные трабекулы, могут наблюдаться очаги экстрамедуллярного кроветворения.
При иммуногистохимическом исследовании клетки сосудистых структур экспрессируют эндотелиальные маркеры, такие как CD-31 и фактор VIII, а также CD-8 и виментин. Реакция на CD-21 и CD-68 в этих клетках отрицательная, хотя CD-68 положителен в рассеянных тромальных макрофагах [23].
Материалы и методы
В Институте хирургии им. А.В. Вишневского накоплен опыт диагностики и лечения более 300 пациентов с различными очаговыми образованиями селезенки, но с гамартомами столкнулись лишь в 3 наблюдениях.
Характеристика пациентов: 2 мужчин и 1 женщина в возрасте 50, 54 и 58 лет с образованиями селезенки размерами 6,6×7,5×8,3 см. Из клинических проявлений все трое больных отмечали лишь периодические тянущие боли в правом подреберье.
Всем пациентам предоперационно выполняли УЗИ в полном объеме: исследование в В-режиме, дуплексное сканирование в режимах цветового допплеровского картирования (ЦДК), энергии отраженного допплеровского сигнала (ЭОДС) и импульсной допплерографии.
Во всех случаях проведено оперативное лечение, а образования морфологически верифицированы.
Результаты
При УЗИ во всех случаях отмечали увеличение селезенки в размерах и наличие в разной степени васкуляризированного образования с частично внеорганным расположением. Данные предоперационного УЗИ были представлены следующим образом.
Наблюдение 1
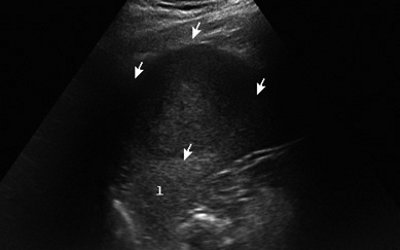
Рис. 1. Эхограмма гамартомы селезенки (В-режим), гамартома указана стрелками.
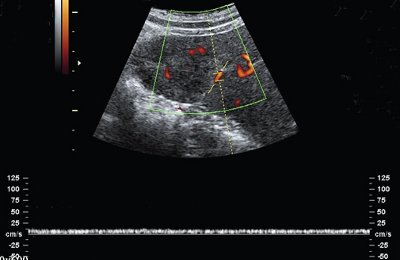
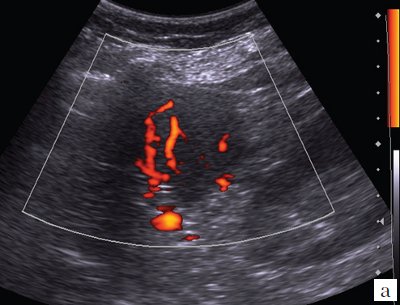
При дуплексном сканировании образование по контуру огибают селезеночные сосуды без локальных изменений скоростных показателей (рис. 2).
Рис. 2. Регистрация кровотока по огибающим образование сосудам при дуплексном сканировании.
В структуре образования лоцируются два венозных сосуда диаметром 1,5-2,0 мм (рис. 3).
Заключение: опухоль селезенки средней степени васкуляризации, наиболее вероятно, гемангиома.
Наблюдение 2
Рис. 4. Эхограмма гамартомы селезенки, В-режим.
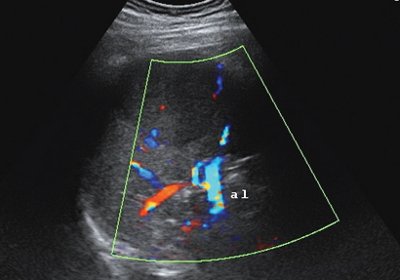
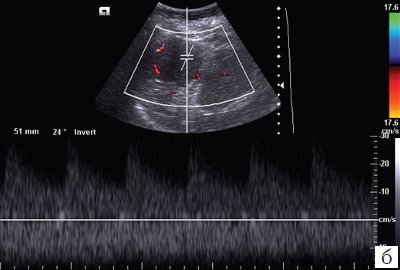
Рис. 5. Дуплексное сканирование гамартомы селезенки.
а) Режим энергетического допплера.
б) Режим цветового допплеровского картирования и импульсной допплерографии с регистрацией спектра допплеровских частот.
Заключение: солидное гиперваскулярное образование нижнего полюса селезенки, наиболее вероятно, гемангиома.
Наблюдение 3
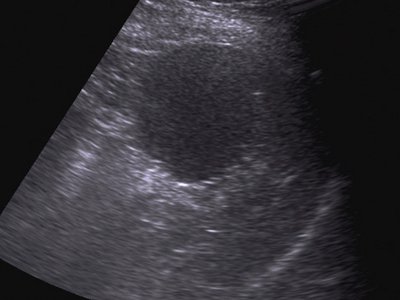
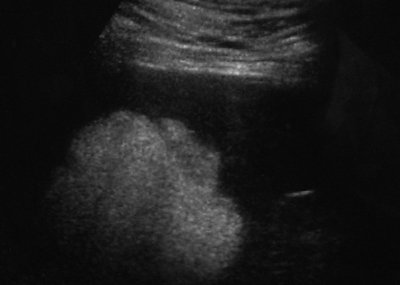
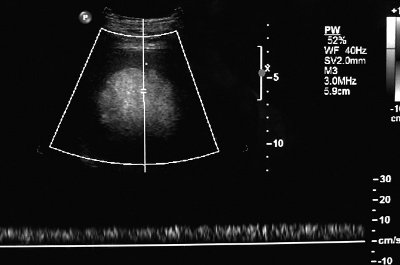
Рис. 6. Эхограмма гамартомы селезенки, В-режим.
В структуре образования по периферии регистрируются два сосуда с венозным спектром кровотока (рис. 7). К медиальному контуру образования тесно прилежит сегментарная селезеночная вена без признаков экстравазальной компрессии. Далее в области ворот селезенки визуализируется анатомический ход еще двух сегментарных вен, которые сопровождают одноименные артерии 2-го порядка.
Рис. 7. Регистрация венозного кровотока в структуре гамартомы, дуплексное сканирование.
Заключение: солидная опухоль селезенки умеренной степени васкуляризации.
Таким образом, в двух случаях (см. рис. 1-5) предположительно диагностировали гемангиому, в одном диагноз был сформулирован следующим образом: солидное образование умеренной степени васкуляризации (см. рис. 6, 7). Обращала на себя внимание выраженная гиперваскуляризации образования в одном случае и нетипичная картина солидного образования в другом, вследствие чего в 2 из 3 случаев, нельзя было полностью исключить злокачественную природу очагового поражения селезенки. Эти предположения были также подтверждены по данным компьютерной томографии с контрастным усилением.
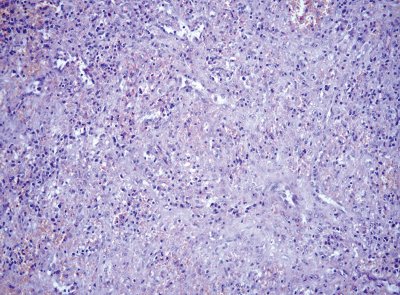
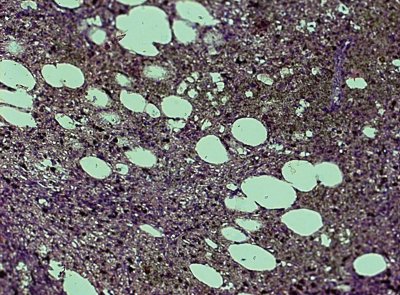
Все 3 больных были оперированы. В первом наблюдении (больной Т.), учитывая локализацию образования, произвели спленэктомию. При морфологическом исследовании выявлена гамартома селезенки (рис. 8). Ткань гамартомы характеризовалась стертым рисунком, была нормального гистологического строения за счет утолщения межсинусоидальных пространств с убылью лимфоидной ткани и очаговыми скоплениями призматических клеток.
Рис. 8. Микропрепарат гамартомы. Окраска гематоксилином и эозином, x200.
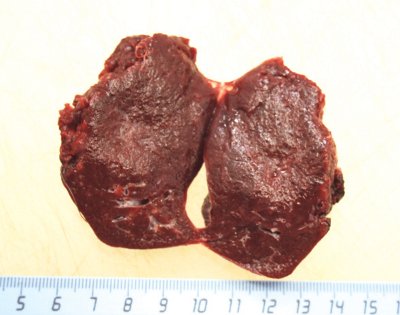
Во втором наблюдении (больная М.) выполнили резекцию селезенки из традиционного доступа в объеме удаления нижней доли вместе с образованием (рис. 9).
Рис. 9. Макропрепарат, удаленная нижняя доля селезенки вместе с образованием.
При морфологическом исследовании также была выявлена гамартома селезенки (рис. 10). Структура образования напоминала строение красной пульпы селезенки с наличием большого числа сосудистых каналов, выстланных эндотелиоподобными клетками. Выявлялись небольшие участки некроза, четкой границы с нормальной тканью селезенки не определялось, лимфоидные фолликулы отсутствовали.
Рис. 10. Микропрепарат гамартомы. Окраска гематоксилином и эозином, x200.
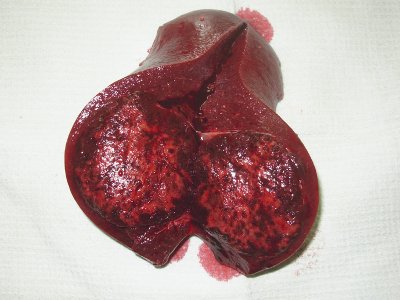
В третьем случае (больной С.) произвели спленэктомию (рис. 11) дополненную с учетом данных срочного гистологического исследования, гетеротопической аутотрансплантацией селезеночной ткани. В нижнем полюсе удаленной селезенки выявили очаг в хорошо выраженной капсуле. Центр образования практически полностью был замещен плотными белесоватыми массами.
Рис. 11. Макропрепарат, удаленная селезенка вместе с образованием.
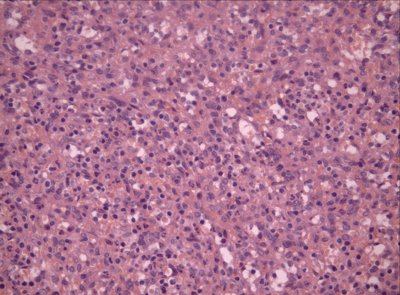
При морфологическом исследовании выявлена липоматозная гамартома (рис. 12).
Рис. 12. Микропрепарат липоматозной гамартомы. Окраска гематоксилином и эозином, x200. Определяются группы липоцитов, располагающихся среди измененной полнокровной ткани селезенки.
У больного Т. (самый молодой в представленной группе) после спленэктомии, по данным обследования, отмечены выраженные изменения в системе как иммунной защиты, так и гемостаза. Со времени выполнения спленэктомии прошло менее 1 года, за это время были отмечены появление тромбоза вен нижних конечностей, два эпизода пневмонии.
Больной С., перенесший спленэктомию, дополненную гетеротопической аутотрансплантацией селезеночной ткани, был вынужден перейти на более легкую работу, в настоящее время продолжает вести активный образ жизни.
Оценивая ретроспективно данные предоперационных обследований и результаты интраоперационной ревизии, можно сказать, что во всех наблюдениях пациентам могли быть выполнены резекционные вмешательства на селезенке (при условии срочного морфологического исследования), что обеспечило бы более высокое качество жизни.
Заключение
Приведенные наблюдения представляют интерес в связи с редким выявлением гамартомы селезенки, что во многом объясняет возникшие трудности дооперационной диагностики. Дважды были заподозрены злокачественные образования селезенки, что в итоге определило объем и характер выполненных хирургических вмешательств. Селезенка была сохранена лишь в одном случае. Срочное морфологическое исследование, исключившее злокачественную природу опухоли, в одном наблюдении позволило произвести гетеротопическую трансплантацию селезеночной ткани. По-видимому, несмотря на редкость гамартомы, вероятность такого поражения селезенки следует учитывать при проведении дифференциально-диагностического поиска.
Литература
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Морфологии очаговых поражений селезенки уделяется достаточно много внимания. Выделяют злокачественные и доброкачественные опухоли селезёнки. К первым относят плазмоцитому и саркомы, которые в зависимости от основной ткани могут быть четырёх форм: фибросаркома, лимфосаркома, ретикулосаркома и ангиосаркома. Подобные поражения селезёнки крайне редки. Среди доброкачественных опухолей чаще встречаются лимфангиомы и гемангиомы.
Для бесплатной письменной консультации, с целью определения вида опухоли селезенки, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения Вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать 
Классификация опухолей селезенки
Вести-Кузбасс: видеорепортаж о мастер-классе: «Эндоскопические операции в хирургии, урологии и гинекологии»
Наиболее полную классификацию опухолей селезенки представил L. Morgenstern в 1985 г. Она включает следующие позиции.
I. Опухолеподобные изменения
II. Васкулярные опухоли
3. Гемангиоэндотелиальная саркома,
4. Злокачественная гемангиоперицитома.
III. Лимфоидные опухоли:
Б. Неходжкинская лимфома.
Г. Лимфоподобные заболевания:
1. Макрофолликулярная псевлолимфа (опухоль Castleman);
2. Локализованная реактивная лимфоидная гиперплазия;
3. Воспалительная псевдоопухоль.
IV. Нелимфоидные опухоли:
Б. Злокачественная фиброзная гистиоцитома.
Д. Злокачественная тератома.
Наиболее часто хирургам приходится сталкиваться со следующими опухолями селезенки.
Сосудистые опухоли селезёнки считаются наиболее частыми первичными новообразованиями органа. Преобладают опухоли диаметром менее двух сантиметров, которые обычно выявляются случайно и поэтому именуются инциденталомами. Реже они имеют большие размеры и множественный характер с поражение практически всей ткани селезёнки. Подобное поражение, как правило, сочетается с гемангиомами или гемангиоматозом других локализаций. Достаточно часто у больных с гемангиомой селезёнки имеется анемия, тромбоцитопения, коагулопатия потребления.
В селезёнке могут развиваться следующие сосудистые опухоли:
Из сосудистых опухолей наиболее часто встречается кавернозная гемангиома, которая выглядит как узел красно-багрового цвета, на разрезе губчатого строения. При микроскопическом исследовании опухоль построена из сосудистых полостей типа синусоидов различной величины и формы, сообщающихся друг с другом. Эти полости выстланы одним слоем уплощённых эндотелиальных клеток.
Весьма специфичной для селезёнки является так называемая »пребрежноклеточная» ангиома (littoral cell angioma), размеры которой варьируют от нескольких миллиметров до почти полного замещения органа. при микроскопическом исследовании опухоль представлена анастомозирующими сосудистыми каналами, сходными с синусами селезёнки. Размер этих каналов варьирует, стенка их выстлана эндотелиальными клетками. Последние не редко образуют сосочки и характеризуются фагоцитозом клеток крови.
Многоузловая гемангиома также является сосудистой опухолью, характерной для селезёнки. При изучении гистологических препаратов при малом увеличении выглядит в виде мелких гранулем. Представлены из мелких сосудистых узлов, имеющих стёртую дольковую структуру, окружённых гиалиновой капсулой, в которой имеются гистиоциты и гладкомышечные клетки. Данная опухоль почти всегда имеет вид одиночного узла и характеризуется доброкачественным течением.
Термин гемангиоэндотелиома применительно к поражениям селезёнки используется в тех случаях, когда сосудистая опухоль характеризуется повышенной клеточностью или, как думают, обладает более агрессивным течением по сравнению с обычной гемангиомой.
Ангиосаркома является самой частой злокачественной опухолью селезёнки сосудистого происхождения. Макроскопически выглядит в виде чёткого геморрагического узла или характеризуется диффузным поражением с частым развитием разрывов органа. В литературе имеются описания развития ангиосаркомы селезёнки через несколько лет после тампонирования раны этого органа с оставлением марлевого тампона. Микроструктура полиморфна: характерны веретенообразные, полигональные или округлые клетки, образующие сосудистые щели и каналы. При иммуногистохимических исследованиях выявляются маркеры эндотелиальных клеток и гистиоцитов. Характерным ультраструктурным признаком является наличие внутрицитоплазматических гиалиновых гранул.
Ангиосаркома является высокозлокачественной опухолью, быстро дающей распространённые метастазы, с фатальным исходом.
Для лимфолейкозов, развивающихся из клеток костного мозга, характерен первично-системный характер поражения (с обязательным вовлечением селезёнки) с гематологическими изменениями, развитием лейкозных инфильтратов и отсутствием сформированного первичного опухолевого узла.
Лимфомы, возникающие в клетках лимфоидной ткани, достаточно часто формируют опухолевый узел и характеризуются «задержанной» и непостоянной системной генерализацией с соответствующими изменениями периферической крови.
Плазмоцитарные дискразии обычно проявляются скелетными поражениями и системной симптоматикой, связанной с выработкой полного или частичного моноклонального иммуноглобулинового полипептида.
Все вышеперечисленные заболевания склонны к лимфогенному распространению с поражением в первую очередь лимфатических узлов и в дальнейшем печени, селезёнки и других органов.
Симптомы, признаки и клинические проявления опухоли селезенки.
У пациентов с очаговыми образованиями селезёнки наиболее частыми являются жалобы на наличие опухолевидного образования в верхнем этаже брюшной полости, чувство тяжести либо распирания в левом подреберье и эпигастрии, увеличение живота и асимметрия его, снижение аппетита, похудание.
Вследствие компрессии соседних органов нередко появляется боль, значительно снижается масса тела, нарастает слабость. Сдавление левой почечной артерии иногда приводит к гипертензии, дизурическим расстройствам, отёкам нижних конечностей, нередко присоединяются симптомы интоксикации, могут развиться диспепсические расстройства.
Считается, что при доброкачественных опухолях и истинных кистах клинические проявления развиваются постепенно, исподволь. Пациенты не могут указать точные сроки появления признаков и симптомов болезни, что обусловлено медленным ростом доброкачественных образований.
Таким образом, клиническая картина опухолей и кист селезёнки крайне бедна и неспецифична. Особой скудностью проявлений отличаются доброкачественные опухоли и истинные кисты. Чаще симптомы проявляют образования с осложнённым течением. Становится очевидным, что в диагностике опухолей селезёнки ведущее место принадлежит инструментальным неинвазивным методам исследований.
Диагностика опухолей селезенки
В настоящее время при широком внедрении неинвазивных диагностических методов очаговые образования селезёнки нередко выявляются случайно при ультразвуковом или КТ (ЯМРТ) исследованиях во время профилактического осмотра.
При обнаружении опухолевидного образования в селезенке перед специалистами инструментальных методов исследований хирургу необходимо поставить следующие задачи:
В последние годы широкое распространение получила спиральная компьютерная томография (СКТ) с внутривенным болюсным контрастным усилением при использовании неионных контрастных препаратов (ультравист, визипак, омнипак). Сначала выполняется бесконтрастное сканирование брюшной полости, а затем – исследование СКТ с БКУ (внутривенное введение 100 мл контрастного вещества со скоростью 3 мл/сек) с различными временными задержками сканирования (от 17 до 40-80 сек.).
Использование данной методики позволяет четко разграничить неизменные тканевые зоны, которые хорошо накапливают контрастный препарат, от участков тканевого распада и жидкостных скоплений. Кроме того, удается получить более полное представление об ангиоархитектонике самой селезенки и прилежащих магистральных сосудов, что во многом способствует высокой дифференциальной диагностике между кистами и опухолевыми поражениями. Диагноз СКТ, как правило, подтверждается морфологически в 95% наблюдений.
Таким образом, желательно в современную предоперационную диагностическую программу включать УЗИ, дуплексное сканирование, КТ и МРТ, причем именно в такой последовательности, так как каждый метод, дополняя предыдущий, решает более узкие, конкретные задачи. Конечно, ни один из них не является абсолютным при выявлении очаговых поражений селезенки.
Обращает на себя внимание частота диагностических ошибок при выявлении образований селезенки, которая достигает 75-80% даже при использовании современных методов исследований. Поэтому здесь необходим комплексный подход с использованием всех современных диагностических методов.
Только комплексное обследование в условиях специализированного стационара дает возможность определения патологического очага, его топографо-анатомических характеристик и, в конечном счете, оптимальной тактики лечения. С применением данной диагностической схемы нам в последние годы удавалось не только выявить очаг в селезенке, но и почти в 94% точно локализовать его.
Окончательный диагноз устанавливается только во время операции с использованием гистологического исследования.
Показания для хирургического лечения опухоли селезенки
На основании данных полученных во время обследования хирургу необходимо определиться о характере и объёме предстоящего вмешательства.
Выбор метода лечения, особенно определения показаний к операции при опухолях и кистах селезенки является наиболее трудным вопросом. Как уже отмечалось, значительная часть образований селезенки при неосложненном течении не проявляется симптомами и зачастую обнаруживается случайно. Очень часто здесь возникает дилемма: наблюдать или оперировать. Что должно играть решающую роль при решении этого непростого вопроса?
На наш взгляд, при решении этой задачи на первое место выходит предположительный морфологический характер поражения, признаки осложненного течения. Далее на чашу весов в пользу операции ложатся ответы на задачи, стоящие перед методами диагностики. Это и размеры, и локализация патологического очага, и оценка кровоснабжения селезенки, и анатомические взаимоотношения с прилежащими органами. Но эти данные уже больше способствуют выбору предстоящего объема и характера операции.
Размер образования не может служить ориентиром для выбора лечебной тактики, а лишь определяет показания к конкретному виду операции, особенно, если при одном из методов дооперационного обследования было высказано подозрение на наличие абсцесса либо паразитарной кисты. В практике часто встречаются случаи, когда после выявления образования в селезенке проводится длительное диспансерное наблюдение, при этом почти в трети наблюдений злокачественные образования на дооперационном этапе трактовались как доброкачественные, и только морфологическое исследование удаленного препарата позволило окончательно установить диагноз. Поэтому очаговое образование в селезенке независимо от их размера служит показанием к хирургическому лечению.
Методы хирургического лечения опухолей и кист селезенки
Посмотреть видео операций при опухоли селезенки в исполнении профессора Вы можете на сайте «Видео операций лучших хирургов мира».
Все методы хирургического лечения можно свести к следующему:
Спленэктомия
Показания к спленэктомии (удалению селезенки) можно разделить на две группы: хирургические и гематологические.
Суть спленэктомии состоит в перевязке и пересечении сосудов, идущих к селезенке, и в самом удалении органа. Ключом к успеху операции является достаточный доступ к сосудистой ножке и осуществлении контроля над ней во время всей операции. Этим параметрам наиболее адекватно отвечает лапароскопический доступ.
Лапароскопическая спленэктомия является альтернативой открытой операции и при соответствующих мануальных навыках хирурга и достаточном материально-техническом обеспечении клиники позволяет значительно снизить частоту интра- и послеоперационных осложнений, уменьшить послеоперационный койко-день и улучшить качество жизни больных.
Резекция селезенки
Гетеротопическая аутотрансплантация селезёночной ткани в большой сальник при спленэктомии.
Показания к хирургической аутотрансплантации селезёночной ткани:
Противопоказания к аутотрансплантации селезёночной ткани:
Аутотрансплантация в большой сальник считается предпочтительной в силу особенностей его кровоснабжения, простоты манипуляции, однако, возможно использование для этого и брыжейки тонкой кишки. В экспериментальном исследовании было доказано схожее течение приживления фрагментов селезенки, как в большом сальнике, так и в брыжейке тонкой кишки. Научные исследования доказывают значительную степень регенерации пересаженных фрагментов селезенки, что подтверждается гистологическим методом.
Следует подчеркнуть, что аутотрансплантация селезёночной ткани, которую зачастую рассматривают как органосохраняющую процедуру, является способом протезирования некоторых функций органа, поскольку ей непременно предшествует спленэктомия, а структура трансплантата во многом отличается от нормальной селезёночной ткани. Как правило, эта ткань берет на себя до 70% функций органа. В 20% отмечается отсутствие приживления пересаженной селезеночной ткани и постепенное ее рассасывание.
Чрескожные пункции при кистозных образованиях селезенки
Чрескожные лечебные пункции и катетерное дренирование при жидкостных образованиях селезенки, проводимые в условиях местной анестезии, особенно оправданы у пациентов с тяжелыми сопутствующими заболеваниями. В случаях предполагаемого доброкачественного генеза очаговых поражений, небольших размеров и «удобной» для пункции локализации (подкапсульное расположение) подобные манипуляции являются эффективными малотравматичными органосберегающими операциями. Как правило, эти вмешательства проводятся при небольших размерах кист до 4-5 см в диаметре.