Что влияет на кроветворение
Средства, влияющие на кроветворение
Содержание
Средства, влияющие на кроветворение и процессы свертывания крови [ править | править код ]
Среди лекарственных средств, влияющих на систему крови, различают следующие группы.
Средства, влияющие на кроветворение [ править | править код ]
Кровь — это одна из тканей внутренней среды, содержащая в своем составе форменные элементы (эритроциты, лейкоциты, тромбоциты) и жидкую плазму (белки, факторы гемокоагуляционной и антигемокоагуляционной систем, и пр.) Элементы крови имеют непродолжительную жизнеспособность: лейкоциты, тромбоциты — несколько дней, эритроциты — 100 дней. Обновление состава крови осуществляется в костном мозге. Главная роль в этом процессе принадлежит нуклеиновым кислотам.
Кровь осуществляет ряд важнейших функций:
Нарушение функций крови при ее заболеваниях отрицательно сказывается на деятельности многих органов и систем. Нарушения процессов кроветворения занимают видное место среди нозологических единиц заболеваний и требуют лекарственной коррекции. Стимуляторы кроветворения обладают широким спектром действия: ускоряют регенерацию форменных элементов крови, стимулируют эритро- и лейкопоэз, повышают резистентность организма к инфекциям и вирусам, ускоряют процессы регенерации и выздоровления, что обусловливает их широкое применение в практической медицине. Стимуляторы кроветворения отвечают также требованиям спортивной медицины и фармакологии, поскольку их можно успешно применять в целях коррекции функционального состояния спортсменов в условиях физической нагрузки.
Препараты, влияющие на эритропоэз [ править | править код ]
Основная функция эритроцитов состоит в переносе кислорода от легких к органам и тканям, что обеспечивается наличием в них гемоглобина. Уменьшение в крови эритроцитов и (или) гемоглобина приводит к развитию анемии, а резкое увеличение их — к эритремии (полицитемии).
Нарушение режима тренировок, режима питания, чрезмерные нагрузки являются предпосылками колебаний эритропоэза. Анемии у спортсменов могут быть связаны с кровопотерями при травмах, а у спортсменок — с обильными менструациями.
Средства, влияющие на эритропоэз, стимулируют синтез гемоглобина и образование эритроцитов, увеличивая их количество в единице объема крови. Эта группа препаратов рассматривается как противоанемические средства. В зависимости от этиологии и патогенеза для лечения анемий используют разные фармакологические средства. Важно помнить о том, что анемии нередко сопутствуют разным заболеваниям, поэтому следует устранить причину, вызвавшую заболевание.
Анемии разделяются на четыре основные группы [ править | править код ]
Нормобластическая (железодефицитная) анемия характеризуется недостаточным количеством эритроцитов с пониженным содержанием гемоглобина. При этом продуцируются нормальные зрелые эритроциты, но цветной показатель крови низкий, поэтому ее называют гипохромной анемией.
Мегалобластическая анемия отличается тем, что количество эритроцитов уменьшается, определяются пойкилоциты, незрелые формы, которые содержат повышенное количество гемоглобина. Цветной показатель повышен, отсюда название — гиперхромная анемия. При этой анемии имеется дефицит витамина В12 и (или) фолиевой кислоты.
Гипопластическая анемия характеризуется недостаточным количеством нормальных эритроцитов с пониженным содержанием гемоглобина; нарушена регенерация костного мозга.
Гемолитическая анемия отличается повышенным разрушением нормальных эритроцитов, наблюдается недостаточная активность Г-6—ФДГ.
Среди перечисленных анемий наиболее распространена железодефицитная, она же стоит на первом месте в мире среди других заболеваний. По данным ВОЗ, такая анемия наблюдается у 700 млн человек, чаще всего встречается у тех контингентов населения, у которых повышена потребность в железе. Анемии составляют 65 % всех заболеваний органов кроветворения, а железодефицитная анемия (ЖДА) — 85 % всех видов анемий. Латентный дефицит железа (ЛДЖ) встречается у 24 % практически здоровых юношей, 30 % спортсменов, у 9 из 10 беременных, а в зонах радиационного влияния частота анемий возрастает в 3—4 раза. Эти анемии наблюдаются у 30—70 % детей и подростков, у 30—40 % женщин.
По данным Академии наук США, в жизни каждого человека можно выделить несколько периодов, когда потребность организма в железе особенно велика и его дефицит становится главной причиной анемий.
1. Детям в возрасте от 6 мес до 4 лет необходимо много железа, поскольку их основная пища — молоко — отличается низким его содержанием, а в связи с ростом и развитием запасы железа в организме быстро истощаются.
2. Подростки нуждаются в большом количестве железа для удовлетворения потребностей растущего организма.
3. Организм женщин детородного возраста имеет повышенную потребность в железе, чтобы восполнить потери крови во время месячных.
4. Во время беременности у будущей матери возрастает возможность развития железодефицитной анемии. Железо необходимо и самому плоду для выработки собственных эритроцитов.
Дефицит железа нередко возникает при многих заболеваниях, в частности острых и хронических отравлениях гемолитическими ядами, после гастрэктомии, при тяжелых заболеваниях ЖКТ, некоторых наследственных заболеваниях, при кровопотерях.
Главная роль в лечении гипохромных анемий принадлежит препаратам железа.
Фармакокинетика препаратов железа [ править | править код ]
Железо — незаменимый микроэлемент (биометалл), который выполняет в организме важную роль, оно входит в состав комплексных соединений. Различают клеточное и внеклеточное железо (табл. 2.18). Его запасы в организме составляют 3—6 г (у мужчин 50 мг-кг-1, у женщин 35 мг-кг»1 массы тела). В организме взрослого человека массой 70 кг содержится 4,5 г железа, что составляет 0,0065 % массы тела.
Около 70 % общего количества железа входит в состав гемоглобина, остальное находится в костном мозге, селезенке, мышцах, печени.
Гемоглобин (Нв) — главный компонент эритроцитов, благодаря которому осуществляется основная функция крови — перенос кислорода. По химическому строению гемоглобин принадлежит к хромопротеинам и имеет в своем составе железосодержащую простетическую группу — гем и белок (глобин). За открытие строения гемоглобина Перутц, немец по происхождению, эмигрировавший в Англию, получил в 1962 г. Нобелевскую премию. В организме здорового человека существует постоянное равновесие между образованием и распадом эритроцитов.
Благодаря механизмам регуляции, в нормальных условиях обеспечивается стабильный уровень эритроцитов в крови. Максимальное влияние на эритропоэз оказывает количество кислорода в органах и тканях. В этом процессе большое значение имеет эритропоэтин, образующийся преимущественно в почках (90 %).
Препараты железа следует назначать за 1,5 ч до еды или через 2 ч после нее. Обмен железа в организме регулируется в первую очередь его усвоением. Всасывание неорганических солей железа может происходить в любом отделе ЖКТ, начиная с двенадцатиперстной кишки; там и в начальном отделе тонкого кишечника абсорбируется основная его часть. В условиях дефицита зона его всасывания распространяется на нижние отделы кишечника. На всасывание железа влияют многочисленные факторы. Активность всасывания зависит от лекарственной формы: лучше всасываются препараты железа в жидкой лекарственной форме. Состояние микрофлоры кишечника влияет на всасывание и фармакологическую активность железа.
Для всасывания ион железа должен восстановиться, т. е. перейти из трехвалентной степени окисления в двухвалентную. Восстановление начинается в желудке и продолжается в тонком кишечнике. Ионизация железа в желудке осуществляется под действием соляной кислоты при рН = 5 При понижении кислотности всасывание железа из продуктов питания может уменьшиться. Восстанавливающие агенты, такие, как аскорбиновая кислота, сукцинат, SH-группы аминокислот (цистеин) и белков, присутствующие в пище, превращают окисное железо в закисное, двухвалентное, способствуя его абсорбции. Стимулируют всасывание также кислота янтарная, кислота пировиноградная, соли меди, марганца, фруктозы. Всасывание железа из пищи животного происхождения в 2—4 раза выше, чем из растительной. При этом «мясной фактор» положительно влияет на всасывание негемового железа, в частности из растений. Содержание железа и аскорбиновой кислоты в различных продуктах представлено в таблице 2.19. Сульфатные соли железа и комплексы железа с аминокислотами способствуют максимальному всасыванию железа. Наибольшее влияние на всасывание железа оказывает серин. При дефиците пиридоксина всасывание железа также повышается несмотря на повышение его уровня в плазме.
Аскорбиновая кислота, в частности, образует с железом специальный комплекс, растворимый в щелочной среде тонкой кишки. Считают, что положительное влияние мяса на всасывание негемового железа обусловлено образованием в процессе пищеварения мяса специальных транспортных систем для усвоения железа, а также связывания полостных факторов, замедляющих его всасывание.
К факторам, уменьшающим всасывание железа, относятся фосфаты, оксалаты, таннин, фитаты. Диета при латентном дефиците железа и железодефицитной анемии должна включать также медь, марганец, цинк и кобальт. Медь входит в состав цитохромоксидазы и дифенолоксидазы, стимулирует синтез гемоглобина, переход ретикулоцитов в эритроциты. Марганец также влияет на синтез гемоглобина, стимулирует окислительные процессы в организме. Цинк способствует образованию гемоглобина и эритроцитов, кобальт входит в состав цианокобаламина, повышает всасывание железа в кишечнике.
Антациды (кальция карбонат, аммония и магнезии гидроксид) уменьшают всасывание железа, возможно, нейтрализуя кислотность желудочного сока. Всасывание железа уменьшается при использовании его препаратов во время или сразу после принятия пиши. Уменьшается всасывание железа при частичной гастрэктомии и массивных резекциях кишечника, кахексии, инфекционных заболеваниях.
Секрет поджелудочной железы оказывает ингибирующее действие на всасывание железа, при хронических панкреатитах и циррозе печени этот процесс значительно усиливается. Панкреатин сдерживает чрезмерное всасывание железа.
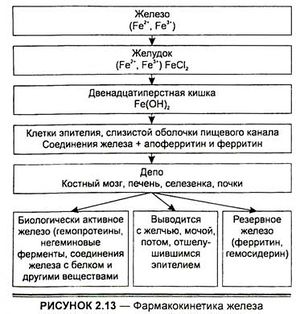
Всасывание железа зависит как от формы железа, так и от абсолютного его количества и осуществляется путем активного транспорта или пассивной абсорбции. Активный транспорт осуществляется с участием ферментных механизмов или переносчиков (рис. 2.13). Железо, всосавшееся в закисной форме, в ворсинках тонкого кишечника переходит в фосфат оксида железа.
Этот комплекс соединяется с апоферритином в ворсинках эпителия с образованием ферритина. Всасывание железа зависит от количества апоферритина: если он полностью насыщен и превращен в ферритин, всасывание прекращается.
Пассивная абсорбция состоит из диффузии железа через кишечные ворсинки, возможна также в комплексе с такими аминокислотами, как глицин и серии. Этот процесс происходит преимущественно при поступлении железа в дозах, превышающих его содержание в продуктах питания.
После всасывания железо циркулирует в крови в связанном состоянии с (З-глобулином (трансферрином). В норме уровень железа в плазме колеблется в пределах 66—146 мкг-мл»‘ и зависит от дефицита железа, который сопровождается снижением его уровня в сыворотке и повышением возможности связывать железо.
Ежедневные потери железа у человека составляют 35 мг, основная часть этого количества (21 мг) приходится на нормальный процесс разрушения эритроцитов. Железо, выделяющееся из разрушенных красных кровяных клеток крови, опять утилизируется. Злокачественные новообразования, инфекции, воспаление и уремия уменьшают утилизацию железа.
Около 30 % общего содержания железа в организме находится в депо. Это количество жизненно необходимо, поскольку железодефицитная анемия не проявляется до тех пор, пока полностью не используется депонированное железо. Оно депонируется в форме ферритина и гемосидерина в костном мозге, печени, селезенке и других местах, где доминируют элементы ретикулоэндотелиальных структур. Как ферритин, так и гемосидерин могут быть источником железа в синтезе гема при дефиците железа.
В течение суток из организма экскретируется 0,51 г железа, оно теряется также с десквамирующими элементами кожи и выпадающими волосами. Экскреция железа с мочой составляет 0,1 мг-сут-1, но она увеличивается при протеинурии и перенасыщении железом.
Лечение железодефицитных анемий следует начинать только после установления диагноза и выяснения причин, вызвавших заболевание.
Железосодержащие препараты имеют в своем составе соли двухвалентного (Fe2+) и трехвалентного (Fe3+) железа. Соединения Fe2 Ингибиторы эритропоэза [ править | править код ]
Данная группа лекарственных средств применяется для лечения эритремий (полицитемий). С этой целью используют имифос, радиоактивные изотопы фосфора (32Р) и др. Эти препараты угнетают кроветворную функцию костного мозга, что приводит к уменьшению количества эритроцитов в крови, устранению клинических проявлений заболевания.
Стимуляторы лейкопоэза [ править | править код ]
Известно, что лейкоциты выполняют в организме защитную функцию, они поглощают высокомолекулярные вещества, которые проникли во внутреннюю среду — белки, токсины, а также умершие клетки, минеральные частички.
Нарушения лейкопоэза, сопровождающиеся уменьшением количества лейкоцитов, могут возникать вследствие токсического воздействия на костный мозг больших доз ядовитых и лекарственных веществ (бензол, арсен, противоопухолевые средства, производные пиразолона и др.), ионизирующего излучения и пр. Лейкопения может развиться при лечении сульфаниламидными препаратами, левомицетином, производными фенотиазина, диакарбом, бутадионом, тубазидом и др., вследствие лучевых поражений.
Агранулоцитоз связывают с нарушением синтеза нуклеиновых кислот и белка, необходимых для построения клеток. При заболеваниях, сопровождающихся лейкопенией (гранулоцитопенией), применяют стимуляторы лейкопоэза, т. е. препараты, ускоряющие продуцирование лейкоцитов в костном мозге и восстанавливающие их нормальное количество в крови. К ним принадлежат производные пиримидина, дериваты нуклеиновых кислот. Первые исследования их влияния на процессы регенерации и лейкопоэз проведены М. В. Лазаревым и его учениками.
За последние годы для лечения заболеваний, сопровождающихся резкой лейкопенией, начали использовать препараты, являющиеся аналогами эндогенных миелоидных факторов роста, созданные с использованием метода генной инженерии.
Различают стимуляторы лейкопоэза при легких и тяжелых формах нарушений лейкопоэза.
При легких формах лейкопений применяют производные пиримидина — метилурацил (метацин) и пентоксил (превращающийся в организме в метилурацил). Оба препарата стимулируют синтез нуклеиновых кислот, белков, деление клеток, лейкопоэз, регенерацию тканей, например, у больных с ожогами, переломами костей, длительно не заживающими ранами, язвами желудка и двенадцатиперстной кишки, повышают неспецифическую и специфическую резистентность организма. Однако во время инфекции их нельзя назначать, так как они могут быть утилизированы микроорганизмами, что будет способствовать делению последних и дальнейшему развитию инфекционного заболевания.
Побочные эффекты: прием этих препаратов может сопровождаться возникновением аллергических реакций в виде сыпей, головными болями, головокружением. При более тяжелых формах лейкопений, возникающих, например, при лечении больных цитостатиками и лучевой терапией, применяют синтетический препарат лейкоген и рекомбинантные или очищенные человеческие колониестимулирующие факторы.
Лейкоген — производное тиазолидиндекарбоновой кислоты, он стимулирует лейкопоэз при тяжелых его нарушениях, при агранулоцитозе, возникшем по разным причинам. Препарат противопоказан при лимфогранулематозе и лейкозах.
Натрия нуклеинат — натриевая соль нуклеиновой кислоты, полученная гидролизом дрожжей, стимулирует деятельность костного мозга, в частности лейкопоэз, ускоряет регенерацию, активизирует фагоцитарную активность макрофагов и факторов неспецифического иммунитета, функцию лимфоцитов и пр.
Граноцит (ленограстим) — рекомбинированный человеческий гранулоцитарный колониестимулирующий фактор, участвующий в продукции гранулоцитов, макрофагов, мегакариоцитов. Он индуцирует освобождение фанулоцитов из костного мозга, повышая их число в периферической крови, активирует фагоцитоз и цитотоксичность зрелых гранулоцитов.
Граноцит устраняет миелосупрессию у больных, получающих цитостатики, укорачивает длительность лейкопении, в результате чего у больного повышается неспецифическая резистентность, реже возникают (или не возникают совсем) вторичные инфекции.
Его начинают вводить на следующий день после окончания курса химиотерапии (до нее и во время этой терапии граноцит назначать нельзя) подкожно или внутривенно 1 раз в сутки, продолжительность лечения до 25 дней. Необходим контроль числа лейкоцитов в крови.
Побочные эффекты: лейкоцитоз, тромбоцитопения, иногда боли в мышцах и костях, боль в месте инъекции.
Лейпоген (филграстим) — гранулоцитарный колониестимулирующий фактор человека, высокоочищенный препарат. По механизму действия, показаниям к применению и нежелательным эффектам сходен с граноцитом. Его не рекомендуют назначать при тяжелых заболеваниях почек и печени.
Лейкомакс (молграмостин) — рекомбинированный гранулоцитарно-макрофагальный, колониестмулирующий фактор, увеличивает образование колоний и пролиферацию гранулоцитов, моноцитов, макрофагов, стимулирует фагоцитарную и цитотоксическую функцию зрелых гранулоцитов в отношении бактерий и клеток злокачественных опухолей. Применяют при различных нейтропениях, апластической анемии, пересадке костного мозга, лейкопениях, связанных с инфекцией (СПИД). Вводят подкожно или внутривенно через 27 ч после окончания курса химиотерапии. Дозы и режим применения зависят от характера заболевания.
Побочные эффекты: нарушение функции желудочно-кишечного тракта (тошнота, рвота, анорексия, диарея, боли в животе), судороги, миалгии, головные боли, головокружения, парезы, спутанность сознания из-за повышения внутричерепного давления, нарушений мозгового кровообращения. Могут возникать нарушения функции сердечно-сосудистой системы, артериальная гипотензия, сердечная аритмия, сердечная недостаточность, отек легких, повышение капиллярной проницаемости, отеки, экссудативный перикардит. Возможны аллергические реакции в виде сыпей, зуда.
Средства для угнетения лейкопоэза [ править | править код ]
При лейкозах используют противобластомные средства — меркаптотурин, метотрексат, миелосан, хлорбутин, винбластин, винкристин и др.
Типы нарушений кровообращения
Заболевания крови, влияющие на эритроциты. Заболевания крови, влияющие на лейкоциты. Заболевания крови, влияющие на тромбоциты.
Заболевания крови, влияющие на плазму крови
Нарушения кровообращения могут повлиять на любой из трех основных компонентов крови:
Красные кровяные тельца, которые переносят кислород к тканям организма
Белые кровяные тельца, которые борются с инфекциями
Тромбоциты, которые помогают крови свертываться
Нарушения кровообращения могут также влиять на жидкую часть крови, называемую плазмой.
Лечение и прогноз заболеваний крови различаются в зависимости от состояния крови и ее тяжести.
Заболевания крови, влияющие на эритроциты
Заболевания крови, которые влияют на эритроциты, включают в себя:
Анемия: люди с анемией имеют низкое количество красных кровяных телец. Легкая анемия часто не вызывает никаких симптомов. Более тяжелая анемия может вызвать усталость, бледность кожи и одышку при физической нагрузке.
Железодефицитная анемия: Железо необходимо организму для образования красных кровяных телец. Низкое потребление железа и потеря крови из-за менструации являются наиболее распространенными причинами железодефицитной анемии. Он также может быть вызван потерей крови из желудочно-кишечного тракта из-за язвы или рака. Лечение включает в себя таблетки железа или, реже, переливание крови.
Анемия хронического заболевания: люди с хронической болезнью почек или другими хроническими заболеваниями склонны к развитию анемии. Анемия хронического заболевания обычно не требует лечения. Инъекции синтетического гормона эпоэтина Альфа (Эпоген или Прокрит) для стимуляции выработки клеток крови или переливания крови могут быть необходимы у некоторых людей с этой формой анемии.
Пернициозная анемия (дефицит В12): состояние, которое препятствует усвоению организмом достаточного количества В12 в рационе питания. Это может быть вызвано ослабленной слизистой оболочкой желудка или аутоиммунным заболеванием. Помимо анемии, в конечном итоге может возникнуть повреждение нервов (невропатия). Высокие дозы B12 предотвращают долгосрочные проблемы.
Апластическая анемия: у людей с апластической анемией костный мозг не производит достаточного количества клеток крови, включая эритроциты. Это может быть вызвано целым рядом заболеваний, включая гепатит, Эпштейн-Барр или ВИЧ-побочный эффект лекарства, химиотерапевтические препараты, беременность. Для лечения апластической анемии могут потребоваться лекарства, переливание крови и даже пересадка костного мозга.
Аутоиммунная гемолитическая анемия: у людей с этим заболеванием гиперактивная иммунная система разрушает собственные эритроциты организма, вызывая анемию. Лекарства, которые подавляют иммунную систему, такие как преднизон, могут потребоваться, чтобы остановить этот процесс.
Талассемия: это генетическая форма анемии, которая в основном поражает людей средиземноморского происхождения. Большинство людей не имеют никаких симптомов и не нуждаются в лечении. Другим может потребоваться регулярное переливание крови для облегчения симптомов анемии.
Серповидноклеточная анемия : генетическое заболевание, которое поражает в основном людей, чьи семьи прибыли из Африки, Южной или Центральной Америки, Карибских островов, Индии, Саудовской Аравии и средиземноморских стран, включая Турцию, Грецию и Италию. При серповидноклеточной анемии эритроциты липкие и жесткие. Они могут блокировать кровоток. Может возникнуть сильная боль и повреждение органов.
Полицитемия вера: организм производит слишком много клеток крови, по неизвестной причине. Избыток эритроцитов обычно не создает никаких проблем, но может вызвать тромбы у некоторых людей.
Малярия: укус комара переносит паразита в кровь человека, где он заражает эритроциты. Периодически красные кровяные тельца разрываются, вызывая лихорадку, озноб и повреждение органов. Эта инфекция крови наиболее распространена в некоторых частях Африки, но также может быть обнаружена в других тропических и субтропических районах по всему миру; те, кто путешествует в затронутые районы, должны принимать профилактические меры.
Заболевания крови, влияющие на лейкоциты
Заболевания крови, которые влияют на лейкоциты, включают в себя:
Лимфома: форма рака крови, которая развивается в лимфатической системе. При лимфоме лейкоциты становятся злокачественными, размножаясь и распространяясь аномально. Лимфома Ходжкина и неходжкинская лимфома-это две основные группы лимфом. Лечение химиотерапией и / или облучением часто может продлить жизнь при лимфоме, а иногда и вылечить ее.
Лейкемия: форма рака крови, при которой лейкоциты становятся злокачественными и размножаются в костном мозге. Лейкоз может быть острым (быстрым и тяжелым) или хроническим (медленно прогрессирующим). Химиотерапия и / или трансплантация стволовых клеток (трансплантация костного мозга) могут быть использованы для лечения лейкоза и могут привести к излечению.
Множественная миелома: рак крови, при котором лейкоциты, называемые плазматическими клетками, становятся злокачественными. Плазматические клетки размножаются и выделяют повреждающие вещества, которые в конечном итоге вызывают повреждение органов. Множественная миелома не поддается лечению, но трансплантация стволовых клеток и/или химиотерапия могут позволить многим людям жить с этим заболеванием годами.
Миелодиспластический синдром: семейство раковых заболеваний крови, поражающих костный мозг. Миелодиспластический синдром часто прогрессирует очень медленно, но может внезапно трансформироваться в тяжелый лейкоз. Лечение может включать переливание крови, химиотерапию и трансплантацию стволовых клеток.
Заболевания крови, влияющие на тромбоциты
Нарушения кровообращения, влияющие на тромбоциты, включают в себя:
Тромбоцитопения: низкое количество тромбоцитов в крови; многочисленные состояния вызывают тромбоцитопению, но большинство из них не приводят к аномальному кровотечению.
Идиопатическая тромбоцитопеническая пурпура: состояние, вызывающее постоянно низкое количество тромбоцитов в крови по неизвестной причине; обычно симптомы отсутствуют, но могут возникнуть аномальные кровоподтеки, небольшие красные пятна на коже (петехии) или аномальное кровотечение.
Гепарин -индуцированная тромбоцитопения: низкое количество тромбоцитов, вызванное реакцией против гепарина, разжижителя крови, который дают многим госпитализированным людям для предотвращения образования тромбов
Тромботическая тромбоцитопеническая пурпура : редкое заболевание крови, вызывающее образование мелких тромбов в кровеносных сосудах по всему телу; тромбоциты расходуются в процессе, вызывая низкое количество тромбоцитов.
Эссенциальный тромбоцитоз (первичная тромбоцитемия): организм производит слишком много тромбоцитов по неизвестной причине; тромбоциты не работают должным образом, что приводит к чрезмерной свертываемости крови, кровотечению или и тому, и другому.
Заболевания крови, влияющие на плазму крови
Заболевания крови, влияющие на плазму крови, включают в себя:
Гемофилия: генетический дефицит определенных белков, которые помогают крови свертываться; существует множество форм гемофилии, варьирующихся по степени тяжести от легкой до угрожающей жизни.
Болезнь фон Виллебранда : фактор фон Виллебранда-это белок в крови,который помогает крови свертываться. При болезни фон Виллебранда организм либо вырабатывает слишком мало белка, либо вырабатывает белок, который плохо работает. Это заболевание передается по наследству, но большинство людей с болезнью фон Виллебранда не имеют никаких симптомов и не знают, что у них это есть. Некоторые люди с болезнью фон Виллебранда будут иметь чрезмерное кровотечение после травмы или во время операции.
Гиперкоагуляционное состояние (hypercoagulable state): склонность к слишком легкому свертыванию крови; большинство пострадавших людей имеют только умеренную избыточную склонность к свертыванию и могут никогда не быть диагностированы. У некоторых людей развиваются повторяющиеся эпизоды свертывания крови в течение всей жизни, что требует от них ежедневного приема разжижающего кровь лекарства.
Тромбоз глубоких вен: сгусток крови в глубокой вене, обычно в ноге; тромбоз глубоких вен может смещаться и перемещаться через сердце в легкие, вызывая легочную эмболию.
Диссеминированное внутрисосудистое свертывание крови (ДВС): состояние, которое вызывает крошечные сгустки крови и участки кровотечения по всему телу одновременно; тяжелые инфекции, хирургические операции или осложнения беременности-это состояния, которые могут привести к ДВС.