чего нельзя есть при проктите
Проктит
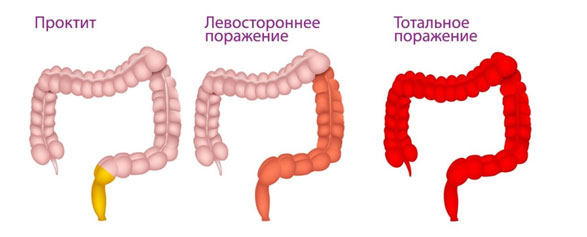
Проктит— воспаление слизистой оболочки прямой кишки. Начинается заболевание с покраснения участка слизистой, и при отсутствии своевременной помощи врача может осложниться появлением язв и глубоким поражением тканей прямой кишки. Это заболевание может сочетаться с другими заболеваниями желудочно-кишечного тракта, поэтому важно вовремя получить помощь опытного проктолога и пройти курс лечения.
Виды проктита и симптомы
Выделяют острый и хронический проктит. В первом случае болезнь начинается остро, симптомы выражены и усиливаются за короткий промежуток времени, ухудшается общее самочувствие человека. У хронической формы заболевания может быть стертая картина.
Проявления недуга во многом зависят от формы воспаления. Выделяют следующие виды проктита:
Катаральный: катарально-геморрагический, катарально-гнойный и катарально-слизистый
Он может быть первым этапом развития воспаления. Характеризуется болезненностью в области заднего прохода, промежности, а также точечными кровотечениями — пациенты замечают следы на белье или туалетной бумаге. Может отмечаться появление слизистых или гнойных выделений.
Эрозивный, или язвенный: язвенно-некротический или гнойно-фиброзный
Эта форма сопровождается образованием полипов на слизистой оболочке. Могут возникать проблемы с дефекацией в зависимости от размеров полипозных образований.
Болезнь формируется по завершении лучевой терапии. Отличается лимфостазом (затруднением тока лимфы), образованием язв и эрозий, зачастую сопровождается образованием свищей (хронического парапроктита).
Может повышаться температура тела, появляются головные боли и упадок сил. При длительном кровотечении развивается анемия.
Причины проктита
Проктит развивается в силу многих причин:
Риски развития проктита возрастают после лучевой терапии некоторых видов злокачественных заболеваний, а также при неправильном питании, хронических запорах. Застой крови в малом тазу, венах прямой кишки может быть предрасполагающим фактором. Это наблюдается при слабости мышц тазового дна, геморрое, сидячем образе жизни или долгом постельном режиме.
Выявить причины возникновения проктита может только врач.
Методы диагностики
Диагностика проктита предполагает проведение стандартного осмотра с пальцевым исследованием прямой кишки и опроса. Врач назначит ректороманоскопию и колоноскопию, иногда требуется посев кала и биопсия. Последняя может выполняться одновременно с аноскопией, когда проводится и осмотр слизистых, и взятие материала для дальнейшего исследования в лаборатории. Диагностика позволяет получить точное представление о причинах, определить возбудителя воспаления, оценить общее состояние здоровья и разработать оптимальную схему лечения.
Лечение проктита
Лечение проктита проводится коротким курсом, однако в сложных случаях может потребоваться длительное наблюдение. Обычно в основе терапии — противовоспалительные средства и антибиотики системного и местного действия. Установление возбудителя воспалительного процесса позволяет подобрать препарат с учетом чувствительности, в редких случаях рекомендованы противогрибковые средства, если слизистая воспалилась в результате грибковой инфекции. При аллергической природе болезни специалист назначит антигистаминные средства, они помогут снять отек и купировать причину реакции.
Справиться с воспалением помогут стероидные и нестероидные противовоспалительные средства. Обычно применяются местные гормональные препараты. Назначается и симптоматическая терапия:
Большое значение имеет местная терапия. Для этого используется несколько методов.
Вид и форма препарата
Клизмы с антисептическими растворами
Позволяют механически вымыть бактерии и продукты их жизнедеятельности, воспалительный экссудат, а также оказать местное антисептическое действие.
Свечи со спазмолитическим, антибактериальным действием
Помогают устранить болезненные симптомы за счет снятия спазма, ускорить выздоровление.
Теплые ванночки с антисептиками
Необходимы для улучшения самочувствия, профилактики осложнений, оказывают вспомогательный эффект.
Мази и гели с анестетиками
Купируют зуд, боль, улучшают процесс дефекации.
Средства для ускорения заживления (мази, свечи)
Помогают ускорить восстановление тканей, заживление трещин.
Иногда целесообразно нанесение лекарственных средств в кабинете врача — специалист доставит в очаг воспаления препарат через ректальное зеркало или ректороманоскоп. Обычно это требуется при крупных язвах.
К общим рекомендациям относят обязательную профилактику запоров. Этому способствует гимнастика для мышц брюшного пресса, умеренная физическая активность, а также врач порекомендует исключить ситуации, которые вынуждают откладывать посещение туалета или подавлять естественные позывы к дефекации. Основу профилактики запоров составляют особый режим питания и правильный выбор блюд.
Диета при проктите
Лечение проктита прямой кишки сопровождается строгой диетой. Следует исключить раздражение воспаленной слизистой, питаться дробно небольшими порциями. Рацион должны составлять протертые супы, нежирные сорта птицы, мяса и рыбы. Готовить лучше на пару или с помощью запекания. Можно употреблять кисели, кисломолочные продукты, муссы, сухофрукты.
Отказаться придется от соленой, копченой, острой и жареной пищи, алкоголя, крепкого чая и кофе. Также важно обеспечить нормализацию стула, врач даст индивидуальные рекомендации при необходимости.
Преимущества обращения в клинику «Семейный доктор»
Проктит. Что это такое
Причины возникновения проктита
В развитии проктита имеют значение различные факторы, с учетом которых выделяют:
• Алиментарный проктит, возникающий в результате чрезмерного потребления острых блюд, пряностей, больших доз алкоголя;
• Гонорейный проктит;
• Застойный проктит, наблюдающийся у лиц, страдающих запорами, на фоне венозного застоя в стенке прямой кишки и травматизации ее слизистой оболочки;
• Лучевой проктит, являющийся следствием лучевой терапии злокачественных опухолей тазовых органов;
• Паразитарный проктит, вызываемый дизентерийными амебами, трихомонадами, балантидиями.
• Развитию проктита могут способствовать переохлаждение, заболевания прямой кишки и соседних органов геморрой, анальная трещина, парапроктит, абсцесс дугласова пространства, простатит, цистит, вульвовагинит и др.
Симптомы и признаки проктита
Основной симптом острого проктита – боль в области прямой кишки, которая сопровождается кровянистыми или гнойными выделениями из анального отверстия. Боли при остром проктите усиливаются при дефекации.
Другими симптомами острого проктита являются: боли в промежности, отдающие в половые органы или в поясницу, запор, понос (с кровянистой примесью). Симптомы острого проктита развиваются в течение нескольких часов или дней.
Хронический проктит развивается длительное время и характеризуется чередующимися фазами обострения и 
Хронический проктит в фазе затихания (ремиссии) может протекать не вызывая у больного неприятных ощущений. В таком случае единственным проявлением заболевания является обнаружение слизи в кале. При гонорейном проктите нередко возникает сужение прямой кишки и развитие хронического запора.
Лечение проктита
Лечение проктита зависит от причины и формы болезни. Схема лечения проктита включает: соблюдение лечебного режима, соблюдение диеты, гигиенические мероприятия, лекарственное лечение.
В случае тяжелых форм острого проктита (эрозивная, язвенная, полипозная, катарально-гнойная) показана госпитализация. Больному с острым проктитом назначают постельный режим.
Диета при проктите
При проктите назначается диета с ограничением количества клетчатки (меньше овощей, фруктов, круп) и полным исключением пряностей (и любых острых блюд), алкоголя, жареных блюд. При остром проктите основу лечения должны составлять молочно-кислые продукты, супы на основе нежирных сортов мяса, мясо в перетертом виде.
Лекарственное лечение проктита
Основной принцип лечения острого проктита – это назначение антибиотиков, подавляющих развитие инфекции, вызвавшей развитие болезни.
Антибактериальная терапия назначается с учетом чувствительности патогенной микрофлоры к антибиотикам (выявляется при посеве кишечного содержимого). Выбор антибиотика, определение дозировки и длительности лечения определяются лечащим врачом.
Лечение хронического проктита
Лечение хронического проктита, как правило, производится амбулаторно, теми же средствами, что и при остром проктите.
В стадии ремиссии при хроническом проктите показано курортное лечение: грязелечение, ванны.
Хирургическое лечение проктита
Хирургическое лечение проктита назначается в редких случаях, например, в случае возникновения рубцовых суждений кишки.
Диета при проктите
Общие правила
Проктит представляет собой воспалительно-дистрофическое заболевание слизистой оболочки прямой кишки. Чаще всего является сочетанным заболеванием с другими отделами толстого кишечника (проктосигмоидит — прямой/сигмовидной кишки, проктоколит). Значительно реже встречается изолированное воспаление прямой кишки.
Различают острую (развивается в течении 2-3 дней с поверхностным поражением слизистой оболочки) и хроническую форму проктита. В свою очередь существует несколько форм хронического проктита: катарально-геморрагический, эрозивный (язвенный), катарально-гнойный, полипозный. Наиболее частыми причинами проктита являются: инфекция (стрептококковая, вирусы, паразиты), погрешности в питании, болезнь Крона/неспецифический язвенный колит, геморрой, хронические запоры, венерические заболевания, пищевая аллергия, прием лекарственных препаратов, травмы прямой кишки, лучевая терапия при раке кишечника.
Острый проктит характеризуется внезапным началом, ощущением тяжести/жжением в прямой кишке, болями, иррадиирущими в пах/промежность, тенезмами (ложными позывами) на фоне запоров, повышением температуры. При язвенном проктите в кале примесь мутной слизи/иногда крови.
Хронический проктит характеризуется чередующимися фазами обострения/ремиссии. В фазе (ремиссии) заболевание может протекать практически бессимптомно или с ощущением дискомфорта, незначительного жжения/зуда/болезненности в анальной области, ощущением неполного опорожнения кишечника и наличием в фекалиях примесей, а в стадии обострения — с симптоматикой острого проктита. Часто хронической колит протекает с нарушениями стула (запоры, реже — с неустойчивым стулом со сменой запоров на поносы). Стул кусковидный/плотный, иногда со слизью, малыми порциями.
Лечение проктита преимущественно консервативное. Диета при воспалении прямой кишки, наряду с медикаментозной терапией и гигиеническими процедурами, относится к важнейшей составляющей комплексного лечения и базируется на лечебном Столе №3 и 4 (4А, 4Б) в зависимости от вида функциональных расстройств (запоры/поносы).
Основополагающим принципом лечебного питания является максимальное щажение слизистой прямой кишки, что достигается исключением из рациона питания любых раздражающих продуктов. Пища должна содержать минимальное количество растительной клетчатки, усиливающей раздражение воспаленного кишечника и вызывающей повышенное газообразование.
Из ежедневного рациона удаляются острые/пряные/жареные продукты, копченое мясо/рыба, консервированные овощные салаты, бобовые и соленья. Также ограничивается употребление свежих фруктов и ягод. Алкогольные/газированные напитки под строгим запретом. Исключаются также свежеприготовленные соки, особенно, с мякотью, все сладости, мороженное и шоколад, отруби, сухофрукты, орехи, семечки.
Основу рациона составляют супы на овощном/курином бульоне, разваренные каши на воде, полужидкие блюда, куриные яйца всмятку, блюда из тщательно измельченного отварного/приготовленного на пару мяса, отварная рыба, обезжиренные молочные продукты, творог и кисели. Из фруктов можно употреблять лишь печеные яблоки. Другие фрукты/ягоды/овощи в острый период употреблять не рекомендуется. Хлеб — только черствый белый или сухари. Количество свободной жидкости — не менее 1,5 л/сутки.
Диета при проктите в стадии ремиссии более расширена за счет кефира и сметаны, картофеля, капусты, моркови, клубники, яблок, слив, употребление которых должно быть в умеренном количестве. При появлении поносов в рацион питания включают продукты, замедляющие моторику кишечника: протертые/слизистые блюда (супы, картофельное пюре, протертые каши, кисели, блюда из дважды прокрученного фарша, желе), рис в протертом виде и продукты, обладающие вяжущим эффектом — отвары кизила, груш, брусники, черемухи, черники, айвы, корок граната, крепкий чай.
В лечении чрезвычайно важно промывание кишечника теплой минеральной щелочной водой Боржоми/Ессентуки, что активизируют моторную функцию кишечника/способствует удалению слизи. С лечебной целью после полного очищения кишечника рекомендуются клизмы с теплым настоем ромашки, а со второй недели заболевания — заменяют клизмами из раствора колларгола. Масляные микроклизмы на ночь ставят в течение 14 дней. После 10 дневного перерыва курс лечения необходимо повторить.
При сильных запорах, в стадии ремиссии питание корректируется за счет введения продуктов, активизирующих двигательную функцию кишечника, и способствующих нормальному акту дефекации — прежде всего, содержащие не грубую растительную клетчатку: овощи/ягоды/фрукты, хлеб грубого помола, крупы, мюсли, сухофрукты (инжир, чернослив). Также, необходимо повысить количество употребляемой свободной жидкости до 2 л/сутки за счет тыквенного/морковного, абрикосового, сливового и персикового сока, минеральной воды. Обязателен прием бифидо-препаратов.
Разрешенные продукты
Диета при проктите включает:
При запорах диета корректируется в сторону введения в рацион питания:
Чего нельзя есть при проктите
При заболеваниях кишечника особенно важно уделять внимание питанию. Кишечные заболевания часто становятся причиной дефицита полезных веществ в организме, поскольку нарушают работу ЖКТ и мешают усвоению питательных веществ. Помимо белков и жиров, организм может недополучать витамины и микроэлементы, которые необходимы для нормальной работы, поэтому важно позаботиться о том, чтобы не допустить дефицита. Помогает в этом правильная организация питания.
Каким должен быть рацион при заболеваниях ЖКТ
Диета при заболеваниях кишечника не должна быть скудной, наоборот, в рацион необходимо будет включить достаточно калорийные продукты. Если у человека нарушен процесс усвоения пищи, то он обычно начинает быстро худеть, “тает” не только жировая, но и мышечная ткань. Этот процесс необходимо уравновесить, увеличив количество поступающего в организм полноценного белка (не менее 130-140 г.).
Рекомендуется перейти на дробное питание и принимать пищу 5-6 раз в день небольшими порциями, чтобы снизить нагрузку на кишечник. Пища будет поступать в организм более равномерно, а организм сможет усвоить больше полезных веществ.
Витаминный комплекс
Заболевания кишечника подлежат обязательному лечению, но процесс это, как правило, небыстрый. Пока устранить причину заболевания не удастся, организм будет недополучать витамины и питательные вещества. Диета не всегда может полностью перекрыть образовавшийся дефицит, поэтому врач может назначить приём специальных витаминных комплексов. В некоторых случаях авитаминоз может быть слишком сильным, поэтому витамины вводят внутривенно.
Дефицит минеральных веществ
При заболеваниях кишечника в организм поступает недостаточно минеральных веществ, но этот дефицит можно восполнить при помощи молочных продуктов. В них не только содержится много минеральных веществ, но они ещё и легко усваиваются организмом. Молочные продукты способны обеспечить организм достаточным количеством фосфора и кальция, однако нужно иметь в виду, что не все молочные продукты могут хорошо переноситься организмом при заболеваниях кишечника. Например, свежее молоко может оказаться слишком “тяжёлым”, а кисломолочные продукты, благодаря повышенной кислотности, могут раздражать стенки желудка.
Наиболее нейтральным и полезным продуктом при заболеваниях кишечника будет пресный творог, а также несолёный и нежирный сыр. Эти продукты могут стать альтернативой кефиру и йогурту. Важно только, чтобы продукты были свежими и натуральными, без дополнительных специй и усилителей вкуса.
Продукты-регуляторы работы кишечника
Различные заболевания кишечника могут сопровождаться различными, а иногда даже противоположными симптомами. Например, человек может страдать от диареи или, наоборот, мучиться от запоров. Наладить работу кишечника можно при помощи определённых диет и употребления продуктов, которые имеют послабляющий эффект или ослабляют работу кишечника.
К натуральным “послабляющим средствам” относятся сухофрукты, кефир, бобовые культуры, овсяная и гречневая крупы. Их рекомендуется употреблять людям, страдающим периодическими запорами, даже если они не вызваны заболеваниями кишечника. Помогают желудку работать легче протёртые каши, слизистые супы, и продукты с высоким содержанием танина.
Диета №4 при заболеваниях кишечника
Люди, которые страдают от заболеваний кишечника, наверняка слышали или даже испытали на себе “диету №4”. Это специальная диета, которую разработали для лечения и профилактики кишечных заболеваний. “Диета №4” имеет ещё несколько вариаций, которые обозначаются буквами. В их основе лежит всё та же “диета №4”, но с определёнными послаблениями, поправка делается на степень выраженности заболевания и стадию его излечения.
Сама “диета №4” является наиболее щадящей для пищеварительного тракта, а потому наиболее строгой. Она предусматривает питание с низким содержанием жиров и углеводов. В рационе не должно быть жареных, копчёных, солёных и других острых или пряных блюд. Разрешена только еда, приготовленная на пару или отваренная, а затем протёртая до состояния пюре.
Распространённая вариация “диеты №4” — “диета №4в” назначается людям, которые уже перенесли острую стадию заболевания кишечника и постепенно возвращаются к привычному полноценному питанию. “Диета №4в” помогает восстановить потерянный из-за болезни вес и предполагает дробный приём пищи.
Диета №4в: что можно и чего нельзя
Диета №4в не такая строгая как диета №4. Считается, что человек уже перенёс заболевание и готов вернуться к нормальной жизни, но должен делать это постепенно, чтобы не допустить дополнительного стресса для организма. Можно употреблять в пищу разные группы продуктов, но придерживаться ограничений.
Можно есть сухие бисквиты и печенье, вчерашний хлеб, но избегать сдобной и сладкой выпечки и пирожков. Можно употреблять супы на овощном бульоне, нежирное мясо и рыбу, запечённые, отваренные или приготовленные на пару, при этом нужно отказаться от колбасных изделий и всего жареного. То же самое относится и к блюдам из яиц: в рационе могут присутствовать паровые омлеты и белковые блюда, но не должно быть сырых, сваренных вкрутую яиц и яичницы. Допускается употребление рассыпчатых каш из нежных круп и мелких макарон, а также отварных овощей, однако их нужно готовить на воде или с минимальным количеством масла.
Под запретом молочные и сладкие каши, сырые овощи, крупные виды макарон, некоторые грубые крупы, фрукты и ягоды с повышенной кислотностью, цельное молоко и кисломолочные продукты, сладкие газированные напитки, крепкий чай, кофе и алкоголь, растительное и растительно-сливочное масло. Заменить все эти продукты можно более “щадящими” аналогами: на сладкое запекать яблоки или выбирать фрукты с нежной текстурой, молоко употреблять только в качестве добавок к другим блюдам, кисломолочные продукты заменить некислым творогом или творожной пастой, пить некрепкий чай или отвар шиповника, можно позволять себе добавить в блюда немного натурального сливочного масла.
Принципы выбора диеты
Заболевания кишечника вовсе не обрекают человека на голодание, наоборот, задача лечебных диет в том, чтобы помочь организму усваивать полезные вещества, которые ему необходимы для нормальной работы. Придётся отказаться от продуктов, которые излишне нагружают органы пищеварения в пользу калорийной, но легко усваиваемой еды. Придерживаясь лечебно диеты, человек сможет восстановить потерянный вес и не спровоцировать усиление или рецидив болезни.
Диета номер три по Певзнеру при запорах
Нарушения работы ЖКТ возникают по разным причинам. Толстокишечный стаз может быть спровоцирован неправильным питанием, малоподвижным образом жизни, лекарственной терапией, патологией органов пищеварения и другими факторами. Запор нередко возникает на фоне беременности, после родов и оперативных вмешательств.
При хронических проблемах с дефекацией требуется полное медицинское обследование. После выяснения причин, вызывающих запоры, назначается лечение. Терапия может включать прием медикаментов и специальную диету.
Чаще всего при запорах врачи рекомендуют третий диетический стол. Диета номер 3 назначается пациентам, у которых нет заболеваний ЖКТ, или же заболевания находятся в стадии ремиссии. Лечебный рацион был разработан гастроэнтерологом Мануилом Певзнером. Диета помогает предотвратить заболевания толстой и прямой кишки и другие осложнения, возникающие из-за хронических запоров, а также улучшить качество жизни.
Влияние диеты на кишечник
Правильное питание помогает поддерживать нормальный внутренний баланс кишечника. Диета номер 3 при запорах направлена на улучшение и стимуляцию основных функций кишечной микрофлоры, таких как:
Диета под номером три восстанавливает функциональную активность кишечника, нормализует обменные процессы, улучшает моторику и секрецию кишечных желез. Диетический рацион препятствует брожению и образованию газов, способствует выведению токсических соединений, а также нормализует обмен жидкости. Лечебный стол обеспечивает нормальное пищеварение и своевременное опорожнение кишечника.
Принципы диетического питания
Чтобы нормализовать работу кишечника и предотвратить появление запоров, нужно придерживаться правил рационального питания:
В основу стола номер 3 входят продукты с послабляющим действием. Они усиливают перистальтику, ускоряют выведение кала. Диетический стол исключает употребление продуктов, которые способствуют активизации процессов гниения. К ним относятся, например, жареные блюда, а также пища с высокой концентрацией эфирных масел.
Особенности диеты №3 при запорах
Диетическое меню на неделю составлено с учетом соблюдения баланса белков и углеводов в рационе. При этом наблюдается увеличение нормы жиров за счет включения растительных масел. Диета подразумевает употребление 100–120 г жира, 85–100 г белка, 450–500 г углеводов.
Стол №3 не предусматривает обязательного измельчения, перетирания пищи. Допускается употребление отварных и запеченных блюд, а также газированной минеральной воды в умеренном количестве. Можно готовить каши на молоке, разбавленном водой в соотношении 1:1.
Напитки и продукты, температура которых ниже 15 °C, усиливают перистальтику, сокращают выработку желудочного сока. Поэтому при запорах рекомендуется пить охлажденные напитки. Перед завтраком желательно выпивать стакан холодной воды, а на ночь — компот или кефир. Кроме того, чтобы смягчить стул, полезно принимать натощак 1–2 ложки нерафинированного растительного масла. Масло обволакивает кишечник и улучшает продвижение каловых масс.
Соблюдать диету можно длительное время. При таком режиме питания нормализуется частота и консистенция стула. Эта диета показана при запорах, вызванных несбалансированным питанием и малоподвижным образом жизни.
Запрещенные продукты
Как и другие диеты, «Стол №3» предполагает исключение из рациона некоторых продуктов. К ним относятся:
Не рекомендуются цельное молоко, копчености, жареная и маринованная пища. Также нужно исключить алкогольные напитки, шоколад, макаронные изделия, бобовые. К запрещенным продуктам относятся рис, манная крупа, сладости с кремом, маргарин. Не нужно употреблять в пищу сложные для переваривания блюда: картофельное пюре, консервы, сваренные вкрутую яйца, слизистые супы.
Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Разрешенные продукты
Диета №3 при запорах нацелена на увеличение доли продуктов, усиливающих моторику толстого кишечника, а именно:
Диета предусматривает включение в рацион продуктов с послабляющим действием, а также стимулирующих кишечную моторику, таких как мед, виноград, яблоки сладких сортов, персики, тыква, финики. Смягчению каловых масс способствует употребление в пищу продуктов, которые набухают в пищеварительном тракте и облегчают процесс опорожнения кишечника.
Пищевые волокна, входящие в состав круп, овощей и фруктов, не перевариваются. Они абсорбируют токсины и другие вредные вещества, активизируют перистальтику. Органические кислоты сдерживают рост патогенной микрофлоры, усиливают сократимость кишечной мускулатуры и нормализуют стул.
Диета №3 предусматривает употребление свеклы, огурцов, помидоров, кабачков, цветной капусты, брокколи. При запорах допускается добавление в рацион зеленого горошка и белокочанной капусты. В пятидневное или семидневное меню желательно включить свежий творог, сметану, а также кисломолочные напитки: простоквашу, кумыс, ряженку или питьевой йогурт.
При проблемах с дефекацией нужно есть больше ягод и плодов, содержащих растительную клетчатку и сахар. Например, нектарины, абрикосы, сливы, дыни, арбузы. Разрешено есть неострые сыры, омлет, сливки. Из сладостей лучше выбирать зефир, мармелад, желе, пастилу.
В пищу можно и нужно добавлять петрушку, укроп, кинзу и другую зелень. Еду необходимо готовить на растительном или сливочном масле. Стол №3 достаточно разнообразен.
Диета №3: примерное меню на неделю
Понедельник
Завтрак: омлет на пару, фруктовый салат, отвар шиповника.
Обед: постный борщ со ржаными сухариками.
Полдник: яблочный сок, галетное печенье.
Ужин: отварная гречка с куриной грудкой, салат с помидорами и зеленью.
Перекус: чернослив, натуральный йогурт.
Вторник
Завтрак: творожная запеканка, цикорий со сливками.
Обед: свекольный суп, рыба на пару, тушеные овощи, чай.
Полдник: чай с зефиром, яблоко.
Ужин: запеканка с мясом и цветной капустой.
Перекус: стакан простокваши.
Среда
Завтрак: два отварных яйца,
Обед: вегетарианские щи со сметаной, отварная говядина, свекольный салат.
Полдник: салат из морской капусты, некрепкий чай.
Ужин: винегрет, запеченная треска с овощами.
Перекус: виноград, пастила.
Четверг
Завтрак: тыквенная запеканка, бисквит, чай.
Обед: суп-пюре из цветной капусты, компот из сухофруктов.
Полдник: творожный пудинг с изюмом.
Ужин: фаршированный говядиной кабачок, салат из моркови.
Перекус: морковный напиток с медом, чернослив.
Пятница
Завтрак: овсяная каша на воде, постное печенье, цикорий со сливками.
Обед: ботвинья, отварная курица с гречкой, томатный сок.
Полдник: сок, ржаной сухарик.
Ужин: котлеты из кролика, салат из томатов и зелени.
Перекус: овсяное печенье, вишни.
Суббота
Завтрак: оладьи из кабачков, зеленый чай.
Обед: суп на грибном бульоне, сухари.
Полдник: свежие фрукты.
Ужин: овощная запеканка, отварная телятина, салат из капусты.
Перекус: курага, мармелад, ряженка.
Воскресенье
Завтрак: пшеничная каша, компот.
Обед: окрошка, салат из свеклы и моркови, сок.
Полдник: салат из капусты и моркови.
Ужин: гречка с мясным гуляшом, свекольный паштет с маслом.
Перекус: курага, яблочный сок, обезжиренный йогурт.
Общие рекомендации
Диетическое питание — одна из важных составляющих лечения запоров, но далеко не единственная. Диета повышает эффективность действия медикаментозной терапии, а также немедикаментозных препаратов и добавок. Помимо диетического стола, решить проблему запора помогут специальные средства. Например, средство с натуральным составом «Фитомуцил Норм». Активные компоненты препарата — оболочка семян подорожника и мякоть домашней сливы — стимулируют мягкое и комфортное освобождение кишечника. Препарат не вызывает вздутия, спазмов или болей в животе.
При проблемах с пищеварением, запорах, метеоризме и появлении других неприятных симптомов необходимо обязательно проконсультироваться с врачом.
Чтобы нормализовать пищеварение и стул, важно есть часто, небольшими порциями, а также пить достаточное количество воды. Положительно влияют на кишечную перистальтику и физические упражнения. Для поддержания нормального самочувствия нужно больше ходить пешком, делать простые упражнения. Тем, кто много времени проводит сидя, рекомендуется делать разминку каждый час. Также полезны прогулки на свежем воздухе, подъемы по лестнице и плавание.