холангита что это такое признаки по узи
Холангита что это такое признаки по узи
а) Терминология:
1. Синонимы:
• Бактериальный холангит, острый холангит, гнойный холангит, билиарная инфекция
2. Определение:
• Пиогенная инфекция билиарного дерева, возникающая в результате обструкции желчных протоков
1. Общая характеристика:
• Лучший диагностический критерий:
о Расширение желчных протоков, неравномерный характер «ветвления» протоков, утолщение стенок протоков и их интенсивное контрастное усиление
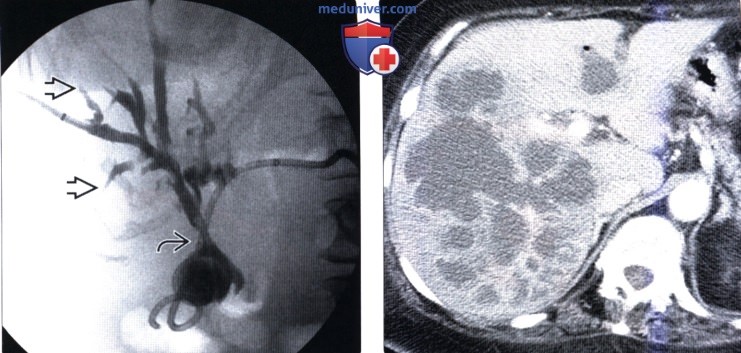
(Справа) На аксиальной КТ с контрастным усилением у женщины 47 лет с жалобами на лихорадку и боль в правом подреберье, у которой ранее был выявлен абсцесс правой доли печени, ставший осложнением восходящего холангита, определяются изменения, свидетельствующие об успешном лечении путем установки билиарного стента и чрескожного дренирования.
2. КТ признаки восходящего холангита:
• Дилатация внутрипеченочных, а также, возможно, внепеченочных желчных протоков с внезапным «обрывом» в месте обструкции:
о Камень, приводящий к обструкции, может иметь различную плотность на КТ в зависимости от его типа:
— Чувствительность КТ в обнаружении камней различается и составляет 25-90%; в целом около четверти всех конкрементов имеют плотность, не отличающуюся от плотности желчи
— Симптом «бычьего глаза»: камень, окруженный «ободком», образованным желчью
— Симптом мениска в дистальных отделах общего желчного протока может свидетельствовать о наличии «скрытого» конкремента, который имеет низкую плотность и не визуализируется
• Гиперденсные включения дебриса в просвете желчных протоков (гной или желчь с включениями гноя)
• Диффузное, концентрическое утолщение стенки желчных протоков, интенсивное контрастное усиление стенки
• Неравномерное накопление контраста печенью: перебилиарное, «пятнистое» или диффузное, а также в отдельных участках клиновидной формы:
о Больше выражено в артериальной фазе
• Заболевание может сопровождаться возникновением абсцессов печени (в четверти случаев) или тромбозом воротной вены:
о Небольшие абсцессы могут возникать в непосредственной близости от желчных протоков и сообщаться с ними
3. МРТ признаки восходящего холангита:
• Практически всегда обнаруживается расширение внутрипеченочных протоков, в некоторых случаях в сочетании с расширением внутрипеченочных протоков:
о МРХПГ позволяет четко определить уровень обструкции (внезапный «обрыв» желчного протока), а также обнаружить нарушение ветвления и коническое сужение внутрипеченочных протоков
о Расширение желчных протоков может иметь центральный, сегментарный или диффузный характер
• Внутри желчных протоков обнаруживается содержимое (гной) с промежуточным или гипоинтенсивным сигналом на Т2 ВИ и промежуточным по интенсивности сигналом на Т1 ВИ:
о В норме желчь характеризуется гиперинтенсивным сигналом на Т2 ВИ и гипоинтенсивным сигналом на Т1 ВИ
• Конкременты, вызывающие обструкцию, обладают сигналом низкой интенсивности на Т1 ВИ и Т2ВИ
• На Т1 и Т2 ВИ стенки желчных протоков выглядят утолщенными, на Т1 ВИ с контрастным усилением происходит прогрессирующее накопление контраста в стенке:
о При этом стенки отчетливо выделяются на фоне перипортального отека низкой сигнальной интенсивности на Т2 ВИ
• Контрастное усиление паренхимы печени диффузно неравномерное: могут обнаруживаться участки накопления контраста, имеющие клиновидную форму; возможен также перибилиарный, «пятнистый» или диффузный характер накопления контраста:
о Патологическое контрастное усиление более очевидно в артериальной фазе
• Частые осложнения: абсцессы печени и тромбоз воротной вены
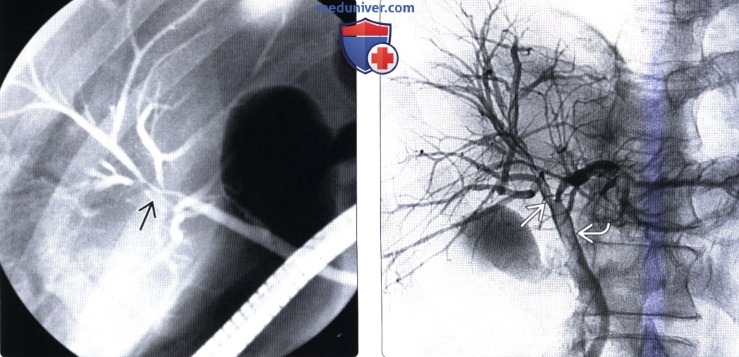
(Справа) На рентгенограмме (холангиография) у этого же пациента две недели спустя (после антибиотикотерапии) определяется практически полное восстановление ширины просвета протока. В просвете общего желчного протока определяется дефект наполнения, обусловленный тромбом (последствия выполнения диагностического вмешательства).
4. Рентгеноскопия:
• Холангиография:
о Неравномерное утолщение желчных протоков, сужение просвета протоков
о Стриктуры желчных протоков или рентгенонегативные дефекты наполнения (камни) в сочетании с признаками обструкции и расширением желчных протоков в проксимальных отделах
о Нарушение ветвления и коническое сужение внутрипеченочных желчных протоков
о Возможно наличие сообщения между внутрипеченочными желчными протоками и абсцессами печени
5. УЗИ признаки восходящего холангита:
• Расширение, стеноз, утолщение стенок желчных протоков
• Эхогенный материал (гной, желчь с примесью гноя) в просвете протоков
• Утолщение стенок желчного пузыря, возможно, с наличием конкрементов
• Конкременты в дистальных отделах общего желчного протока выглядят относительно интенсивными из-за наличия газа в кишечнике
6. Неваскулярные интервенционные процедуры:
• ЭРХПГ:
о Используется с целью удаления камней после антибиотикотерапии у пациентов с холангитом, протекающим в легкой форме
о В экстренном порядке (с установкой стента) выполняется у пациентов с тяжелым холангитом (сопровождающимся падением системного давления, нарушением функции почек, спутанностью сознания)
• Чреспеченочная холангиография:
о Опциональный метод (чрескожное дренирование), использующийся в случае неудовлетворительных результатов ЭРХПГ) выполненной ранее; или при измененной анатомии билиарной системы; или обструкции в области ворот печени
7. Рекомендации по визуализации:
• Лучший диагностический метод:
о УЗИ: лучший скрининговый метод для оценки расширения желчных протоков и их обструкции
о МРХПГ или КТ: используются только у пациентов с минимально выраженной симптоматикой для определения причины обструкции (камни, опухоль и т. д.)
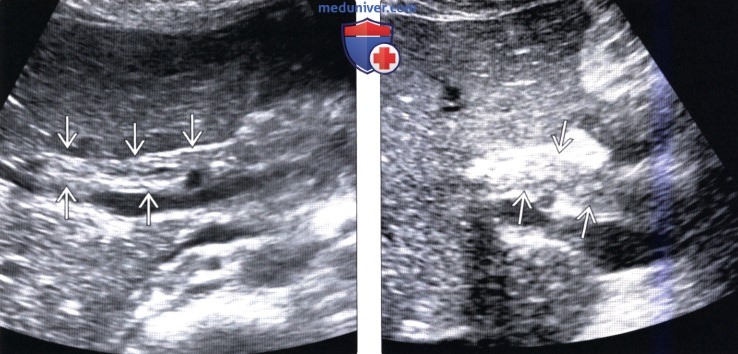
(Справа) На продольной соногорамме (в косой проекции) у пациента с минимальным лейкоцитозом и повышением уровня щелочной фосфатазы визуализируются высокоэхогенные включения в расширенном общем желчном протоке.
в) Дифференциальная диагностика восходящего холангита:
1. Первичный склерозирующий холангит:
• Сегментарные стриктуры; чередование расширенных и суженных участков желчных протоков в виде бус; отсутствие визуализации ветвей желчных протоков («обрезанные» желчные протоки)
• В острой фазе заболевания может наблюдаться утолщение/контрастное усиление стенки как внутрипеченочных, так и внепеченочных протоков
• На завершающей стадии печень выглядит цирротически измененной: определяется выраженная гипертрофия хвостатой доли и центральных отделов печени и атрофия периферических отделов
2. Другие формы холангита:
• Рецидивирующий пиогенный; СПИД-ассоциированный; холангит, обусловленный химиотерапией
• Ключом к правильному заключению является анамнез
2. Стадирование, градации, классификация восходящего холангита:
• Токийские рекомендации для первичной диагностики:
о Клинические проявления (лихорадка, боль в животе, желтуха)
о Воспалительный ответ (лейкоцитоз, С-реактивный белок)
о Нарушение функциональных печеночных проб
о Обнаружение причины заболевания (камня, стриктуры, стента) при лучевых исследованиях
• Тяжесть заболевания:
о Легкое течение (есть ответ на антибиотики и поддерживающую терапию)
о Средней тяжести (медикаментозная терапия неэффективна, однако органная дисфункция отсутствует)
о Тяжелое течение (органная дисфункция)
д) Клинические особенности:
1. Проявления восходящего холангита:
• Наиболее частые признаки/симптомы:
о Может угрожать жизни, хотя тяжесть заболевания варьирует (возможно как легкое, так и тяжелое течение)
о В 15-75% случаев обнаруживается триада Шарко: боль, лихорадка, желтуха:
— Дифференциальная диагностика холангита и холецистита на основании клинических проявлений и лабораторных данных часто бывает затруднительна
• Другие признаки/симптомы:
о Пентада Рейнольда: триада Шарко в сочетании со спутанностью сознания и гипотонией:
— Возникает относительно редко (в 4-8% случаев)
о У пожилых пациентов заболевание чаще проявляется атипичной симптоматикой:
— У пожилых людей и у пациентов, получающих стероиды, единственным симптомом заболевания может становиться гипотония
о Лабораторные данные:
— Лейкоцитоз, повышение уровня прямого билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы, а также амилазы (при сопутствующем панкреатите)
— Повышение уровня трансаминаз
— Обнаружение в крови микроорганизмов при культуральном исследовании
2. Демография:
• Возраст:
о 20-50 лет (но может возникать в любом возрасте)
• Пол:
о М = Ж
• Эпидемиология:
о Восходящий холангит наиболее распространен в странах Запада
о В развивающихся странах обычно возникает вследствие некачественного питания и паразитарной инвазии
3. Течение и прогноз:
• Осложнения: абсцессы печени, сепсис, тромбоз воротной вены
• Прогноз: смертность в тяжелых случаях (включая пациентов с пентадой Рейнольда) составляет 20-30%
4. Лечение:
• Парентеральное введение антибиотиков широкого спектра в сочетании с декомпрессией/дренированием билиарной системы:
о Консервативная терапия эффективна в 80% случаев и позволяет отложить дренирование и выполнить вмешательство на элективной основе
о В 20% случаев происходит ухудшение и требуется ургентное вмешательство (дренирование)
• Методы дренирования:
о ЭРХПГ (преимущественный): сфинктеротомия, экстракция камня, возможно, стентирование
о Чрескожная чреспеченочная холангиостомия выполняется в случае невозможности выполнения, в т. ч. технической, или безуспешности ЭРХПГ:
— Необходимость во вмешательстве возникает в случае «высокой» билиарной обструкции, наличия камней во внутрипеченочных протоках, ранее выполненной операции на желчных протоках и тонкой кишке
о Холецистэктомия
о Декомпрессия путем открытого оперативного вмешательства
е) Диагностическая памятка. Следует учесть:
• С целью дифференциальной диагностики с холангитом, обусловленным иными причинами, необходимо соотносить выявленные изменения с клиническими и лабораторными данными
ж) Список использованной литературы:
1. Costello JR et al: MR imaging of benign and malignant biliary conditions. Magn Reson Imaging Clin N Am. 22(3):467-488, 2014
2. Kochar R et al: Infections of the biliary tract. Gastrointest Endosc Clin N Am. 23(2):199-218, 2013
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 2.3.2020
Холангит
Холангит – это неспецифическое воспалительное поражение желчных протоков острого или хронического течения. При холангите отмечается боль в правом подреберье, лихорадка с ознобами, диспепсические расстройства, желтуха. Диагностика холангита включает анализ биохимических показателей крови, проведение фракционного дуоденального зондирования с бакисследованием желчи, УЗИ, чрескожной чреспеченочной холангиографии, РХПГ. В лечении холангита используется антибиотикотерапия, дезинтоксикационная терапия, назначение ферментов, ФТЛ (грязелечение, хлоридно-натриевые ванны, парафино- и озокеритотерапия, УВЧ, диатермия), иногда – хирургическая декомпрессия желчных путей.
МКБ-10
Общие сведения
При холангите могут поражаться внутри- или внепеченочные желчные протоки. Заболевание чаще возникает у женщин в возрасте 50—60 лет. Изолированный холангит развивается редко. В практической гастроэнтерологии холангит, как правило, диагностируется совместно с гастродуоденитом, холециститом, гепатитом, желчнокаменной болезнью, панкреатитом. Заболевание может носить острое или хроническое течение.
Причины холангита
В этиологическом отношении различают инфекционный и асептический холангит. Инфекционные холангиты могут иметь бактериальную, вирусную, паразитарную этиологию:
Асептический ферментативный холангит может развиваться в результате раздражения стенок желчных ходов активированным панкреатическим соком, имеющим место при панкреатобилиарном рефлюксе. В этом случае вначале возникает асептическое воспаление, а присоединение инфекции происходит вторично, в более позднем периоде. По асептическому типу также протекает склерозирующий холангит, обусловленный аутоиммунным воспалением желчных протоков. При этом, наряду со склерозирующим холангитом, часто отмечаются неспецифический язвенный колит, болезнь Крона, васкулит, ревматоидный артрит, тиреоидит.
Предрасполагающие факторы
Предпосылками для развития холангита служит холестаз, встречающийся при:
Предшествовать началу холангита могут ятрогенные повреждения стенок протоков при эндоскопических манипуляциях (ретроградной панкреатохолангиографии, установке стентов, сфинктеротомии), оперативных вмешательствах на желчных путях.
Классификация
Течение холангита может быть острым и хроническим. В зависимости от патоморфологических изменений острый холангит может принимать катаральную, гнойную, дифтеритическую или некротическую форму.
Наиболее часто встречается хронический холангит, который может развиваться как исход острого воспаления или с самого начала приобретать затяжное течение. Выделяют следующие формы хронического воспаления:
По локализации воспаления различают холедохит (воспаление холедоха – общего желчного протока), ангиохолит (воспаление внутрипеченочных и внепеченочных желчных ходов), папиллит (воспаление фатерова сосочка).
Симптомы холангита
Острый холангит
Клиника острого холангита развивается внезапно и характеризуется триадой Шарко: высокой температурой тела, болями в правом подреберье и желтухой.
Заболевание манифестирует с лихорадки: резкого подъема температуры тела до 38-40°C, ознобов, выраженной потливости. Одновременно появляются интенсивные боли в правом подреберье, напоминающие желчную колику, с иррадиацией в правое плечо и лопатку, шею. При остром холангите быстро нарастает интоксикация, прогрессирует слабость, ухудшается аппетит, беспокоит головная боль, тошнота с рвотой, понос. Несколько позднее при остром холангите появляется желтуха – видимое пожелтение кожи и склер. На фоне желтухи развивается кожный зуд, как правило, усиливающийся по ночам и нарушающий нормальный сон. В результате выраженного зуда на теле пациента с холангитом определяются расчесы кожи.
В тяжелых случаях к триаде Шарко могут присоединяться нарушения сознания и явления шока – в этом случае развивается симптомокомплекс, называемый пентадой Рейнолдса.
Хронический холангит
Клинические проявления хронического холангита носят стертый, но прогрессирующий характер. Заболевание характеризуется тупыми болями в правом боку слабой интенсивности, ощущением дискомфорта и распирания в эпигастрии. Желтуха при хроническом холангите развивается поздно и свидетельствует о далеко зашедших изменениях. Общие нарушения при хроническом холангите включают субфебрилитет, утомляемость, слабость.
Осложнения
Диагностика
Заподозрить холангит, как правило, удается на основании характерной триады Шарко; уточняющая диагностика осуществляется на основании лабораторных и инструментальных исследований.
Дифференциальная диагностика холангита необходима с ЖКБ, некалькулезным холециститом, вирусным гепатитом, первичным билиарным циррозом, эмпиемой плевры, правосторонней пневмонией.
Лечение холангита
Важнейшими задачами при холангите являются купирование воспаления, дезинтоксикация и декомпрессия желчных путей. В зависимости от причин и наличия осложнений лечение холангита может проводиться консервативными или хирургическими методами.
Консервативная терапия
Консервативное ведение пациента с холангитом заключается в обеспечении функционального покоя (постельного режима, голода), назначении спазмолитических, противовоспалительных, антибактериальных, противопаразитарных средств, инфузионной терапии, гепатопротекторов.
В период ремиссии холангита широко используется физиотерапевтическое лечение: индуктотермия, УВЧ, микроволновая терапия, электорофорез, диатермия, грязевые аппликации, озокеритотерапия, парафинотерапия, хлоридно-натриевые ванны.
Хирургическое течение
Поскольку лечение холангита невозможно без нормализации функции желчеотведения, довольно часто приходится прибегать к различного рода хирургическим вмешательствам. С целью декомпрессии желчных протоков могут проводиться:
Наиболее эффективным методом лечения склерозирующего холангита служит трансплантация печени.
Прогноз и профилактика
Профилактика холангита диктует необходимость своевременного лечения гастродуоденита, бескаменного холецистита, ЖКБ, панкреатита, глистных и протозойных инвазий; наблюдения у гастроэнтеролога после перенесенных хирургических вмешательств на желчных путях.
Холангит (K83.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Примечания
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Четкой всеобъемлющей классификации холангита в настоящее время не существует. Ориентировочно выделяют перечисленные ниже типы холангита. Некоторые формы холангитов (холангит с ЖКБ, ишемические холангиты и другие) классифицируются в других рубриках.
I. По клиническому течению: острый и хронический холангиты (некоторые авторы также выделяют рецидивирующий холангит).
II. Первичные и вторичные (как осложнения заболеваний, манипуляций).
III. По характеру процесса:
1. Гнойные (бактериальные). Некоторые авторы считают, что разделение этой формы дополнительно по этиологическому признаку на бактериальные и паразитарные не вполне корректно, поскольку паразитарная инвазия, приводящая к дилатации желчных ходов и нарушению пассажа, выступает в роли разрешающего фактора, способствующего развитию бактериальной флоры.
2. Склерозирующие:
2.1 Первичный склерозирующий холангит (ПСХ):
— в сочетании с неспецифическим язвенным колитом (НЯК);
— без НЯК.
2.2 Вторичный склерозирующий холангит:
2.2.1 Токсическое повреждение:
— при введении формальдегида и абсолютного спирта в эхинококковые кисты;
— прием тиобендазола.
2.2.2 Ишемическое повреждение:
— при тромбозе печеночной артерии после трансплантации печени;
— при реакции отторжения трансплантата;
— при введении в печеночную артерию 5-фторурацила при химиотерапии опухоли;
— при операциях на желчных протоках.
2.2.4 Врожденные аномалии желчных протоков:
— киста холедоха;
— болезнь Кароли.
2.2.5 Цитомегаловирусная инфекция или криптоспоридиоз при СПИДе.
Этиология и патогенез
Бактериальный холангит
Этиология
Первичный склерозирующий холангит (ПСХ)
Эпидемиология
Первичный склерозирующий холангит
Распространенность оценивается в среднем как 6,3 случая на 100 000 населения.
Факторы и группы риска
Первичный склерозирующий холангит:
— мужчины молодого возраста (25-45 лет);
— пациенты с неспецифическим язвенным колитом любого возраста и пола;
— пациенты с аутоиммунным тиреоидитом и сахарным диабетом первого типа;
— пациенты с отягощенным семейным анамнезом.
Инфекционный (в т.ч. бактериальный) холангит:
— любые инвазивные вмешательства на желчном пузыре, поджелудочной железе, двенадцатиперстной кишке;
— врожденные или приобретенные морфологические изменения (стриктуры, кисты, опухоли и пр.) желчевыводящих путей и поджелудочной железы;
— инфекции и паразитарные инвазии желудочно-кишечного тракта.
Клиническая картина
Cимптомы, течение
Первичный склерозирующий холангит
У больных первичным склерозирующим холангитом (ПСХ) выявляют многие клинические признаки, характерные для первичного билиарного цирроза (ПБЦ). Заболевание обычно начинается незаметно и ретроспективно сложно зафиксировать временной интервал дебюта болезни.
Отдельные признаки болезни могут появляться у 75% больных ПСХ в течение 1-2 лет до постановки диагноза.
Начальные симптомы у 29 больных с ПСХ (по Ш. Шерлок, Дж. Дули, 1999)
Холангит
Холангит — это патологическое состояние, выраженное в воспалении, локализованном в желчных протоках. Однако нередко воспалительный процесс может распространиться и на соседние органы (печень, желчный пузырь). Болезнь может протекать в острой или хронической форме.
Причины и виды
Холангит возникает вследствие нарушения проходимости желчных протоков и присоединившейся инфекции. Проходимость протоков может быть затруднена из-за образования камней, образовавшихся рубцов, удаления желчного пузыря, кисты, различных паразитов и пр.
Инфекция обычно попадает двумя путями:
При этом острый холангит бывает:
Симптомы
Симптоматика острого холангита:
Хроническая форма редко имеет ярко выраженную симптоматику, однако возможны следующие проявления:
Диагностика
Врач определяет холангит по характерным симптомам, на основании осмотра и результатов исследований. Для постановки верного диагноза пациента направят на:
Лечение
Лечение холангита возможно как с помощью лекарственных препаратов, так и с помощью хирургии.
Терапия острой формы холангита осуществляется только в условиях стационара из-за риска возникновения осложнений в виде распространения инфекции на другие органы.
При консервативном лечении назначают:
Если лекарственная терапия не даёт результатов, то показано хирургическое вмешательство. В большинстве случаев применяется эндоскопическая методика, т.к. она наименее инвазивна. В ходе операции хирург может дренировать протоки, удалить камни, устранить сужения.
При обширных поражениях пациенту необходима полосная операция, в ходе которой удаляются разрушенные участки.
Профилактика
Профилактикой холангита является лечение возникающих патологий, избавление от паразитов, наблюдение у гастроэнтеролога.
Холангит — серьёзное нарушение, требующее немедленного и правильного лечения. В противном случае оно может привести к осложнениям и даже к летальному исходу. Если вы наблюдаете у себя симптомы холангита, обратитесь за помощью к специалистам медицинского центра «СМ-Клиника».
Хронический холангит
Хронический холангит – это воспалительное заболевание желчных путей (как внутри-, так и внепеченочных протоков), характеризующееся длительным рецидивирующим течением и приводящее к холестазу. Основные клинические признаки – сочетание боли в области печени, высокой лихорадки, озноба и желтухи. Диагноз устанавливается на основании ультрасонографии поджелудочной железы и желчных путей, ретроградной холангиопанкреатографии, компьютерной томографии желчевыводящих путей, биохимического и общего анализа крови. Лечение комбинированное: консервативная антибактериальная терапия, обезболивание, дезинтоксикация, хирургическая декомпрессия желчных путей.
МКБ-10
Общие сведения
Хронический холангит встречается намного реже, чем другие воспалительные заболевания гепатобилиарной системы. Данная патология развивается в основном у взрослого населения (средний возраст около 50 лет), при этом существенных различий в заболеваемости среди мужчин и женщин нет. Чаще всего хронический холангит возникает на фоне других заболеваний печени и желчного пузыря, в 37% случаев формируется после холецистэктомии.
Причины
Хронический холангит бактериальной природы могут вызывать практически все возбудители, присутствующие в кишечнике: энтерококки, клебсиеллы, протеи, кишечная палочка и прочие. Практически всегда при хроническом холангите отмечается инфицирование несколькими возбудителями одновременно, крайне редко при посеве желчи выявляется только один бактериальный агент. Чаще всего хроническому холангиту сопутствует выявление бактерий в крови (положительный посев крови на стерильность).
Способствовать проникновению кишечной флоры в желчевыводящие пути могут: нарушение работы дуоденального сосочка, гематогенная и лимфогенная диссеминация бактериальных агентов. Этот механизм инфицирования наблюдается при:
Для формирования хронического холангита обычно требуется сочетание транслокации кишечной флоры в желчные пути, холелитиаза и повышения внутрипротокового давления. Хронический холангит может формироваться как логическое продолжение острого холангита, но возможно и его первично-хроническое течение.
Таким образом, факторами риска хронического холангита являются любые лечебно-диагностические и хирургические вмешательства на желчных путях, выполняемые на фоне врожденных аномалий развития и инфекционного процесса.
Симптомы хронического холангита
Для клинической картины хронического холангита характерно выявление триады Шарко – она проявляется сочетанием умеренной боли в правом подреберье, ознобом и повышением температуры до субфебрильных цифр, желтухой. Боли обычно тупые, ноющие, малоинтенсивные. Спустя некоторое время после желчной колики пациент отмечает умеренную лихорадку, сопровождающуюся невыраженным ознобом. Клиника хронического холангита обычно стертая, рецидивирующая, поэтому пациенты не всегда придают значение первым проявлениям заболевания.
На более поздних стадиях болезни может проявиться иктеричность кожи, слизистых. Постепенно развивается общая слабость, повышенная утомляемость, особенно выраженные в пожилом возрасте. После 60 лет диагностика хронического холангита обычно затруднена, так как клиническая картина не соответствует тяжести воспалительного процесса, симптомы стертые, поэтому диагноз устанавливается поздно.
Осложнения
Хронический гнойный холангит может приводить к проникновению инфекции в системный кровоток и развитию билиарного септического шока, который в 30% случаев заканчивается летальным исходом. Не менее грозными осложнениями являются абсцесс печени, порто-кавальный тромбоз и другие септические проявления. Склерозирующий хронический холангит часто осложняется циррозом печени, гепатоцеллюлярной карциномой.
Диагностика
Консультация гастроэнтеролога требуется всем пациентам с подозрением на патологию желчевыводящих путей. Основой для постановки верного диагноза является определение у пациента триады Шарко. Дальнейшее обследование включает:
Дифференцировать хронический холангит следует с вирусными гепатитами, закупоркой желчных протоков при желчнокаменной болезни, острым и калькулезным холециститом, опухолями (печени, поджелудочной железы, желчных протоков), стриктурами желчных протоков другой этиологии.
Лечение хронического холангита
Лечение хронического холангита обычно проводится в амбулаторных условиях, лишь при тяжелом течении заболевания, злокачественном холестазе, в старческом возрасте рекомендуется госпитализация в отделение гастроэнтерологии.
Консервативная терапия
Медикаментозная терапия при желчной гипертензии рассматривается как этап подготовки к оперативной разгрузке желчных путей. В отделении проводится дезинтоксикация, назначается обезболивающая и антибактериальная терапия. До получения бактериальных посевов назначаются антибиотики широкого спектра действия – цефалоспорины, пенициллины (проникающие в желчь), аминогликозиды. При верификации паразитарной инфекции назначается этиотропное противопаразитарное лечение.
Хирургическое лечение
Задачами оперативного вмешательства при хроническом холангите являются удаление конкрементов из желчных путей и улучшение оттока желчи (дренирование ЖВП). С этой целью осуществляется:
В послеоперационном периоде рекомендуется продолжить антибактериальную и желчегонную терапию, соблюдать диету, включить в рацион питания пищу, богатую витаминами и растительными маслами.
Прогноз и профилактика
Хронический холангит – это серьезная патология, имеющая достаточно высокую летальность и частоту осложнений. Ухудшают прогноз при хроническом холангите старческий возраст, женский пол, длительная гипертермия (более двух недель), расстройства сознания, анемия, признаки недостаточности функций печени и почек. Профилактика хронического холангита вторична и направлена на своевременную диагностику и лечение заболеваний, приводящих к данному состоянию.


